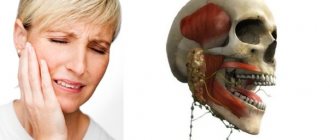
Нейропатия тройничного нерва — это поражение тригеминальной систе мы, которое характеризуется изменениями интерстициальной ткани, мие-линовой оболочки, осевых цилиндров и проявляется болью, парестезиями и расстройствами чувствительности в зонах иннервации его основных ветвей. Если в патологический процесс вовлекается нижнечелюстной нерв, наблюдается нарушение функции жевания.
Среди этиологических факторов нейропатии тройничного нерва выделяют следующие:
- инфекционные (при малярии, вирусном гепатите, сифи лисе, тонзиллите, синуситах);
- ятрогенные (как следствие деструктивной терапии);
- травматические;
- ишемические;
- интоксикационные.
Чаще всего определяется нейропатия отдельных ветвей тройничного нерва.
Нейропатия нижнего альвеолярного нерва возникает при инфекционных заболеваниях, диффузном остеомиелите, стоматологических манипуляциях (введение избыточной массы пломбировочного материала за верхушку зуба при лечении премоляров и моляров нижней челюсти, травматическое уда ление зубов, в особенности третьих нижних моляров, выполнение мандибу-лярной анестезии), токсического периодонтита.
Клиника.
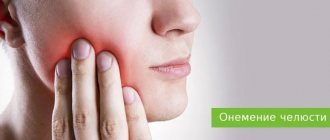
Ведущими симптомами являются боль и онемение в обла сти нижней челюсти, подбородка, десны и нижней губы. При объективном исследовании наблюдается выпадение или снижение всех видов чувстви тельности в области десны нижней челюсти, нижней губы и подбородка на стороне поражения. В острой стадии может наблюдаться мучительное све дение челюстей (тризм) в сочетании с парезом жевательных мышц.
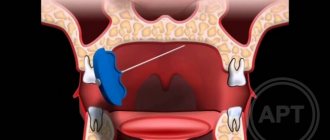
В стоматологической практике иногда бывает острая токсико-травматическая нейропатия нижнего альвеолярного нерва, подбородочного, возникающая в случае попадания пломбировочного материала в нижнече люстной канал во время лечения пульпита I и II премоляра на нижней че люсти. Во время пломбирования каналов у больного остро возникает очень интенсивная боль в обасти нижней челюсти с онемением нижней губы и подбородка. В случае возникновения такой ситуации проводят неотложные мероприятия — декомпрессию канала: дексаметазон 8 мг + 5 мл 2,0 % раство ра эуфиллина + 20 мл 40 % раствора глюкозы внутривенно струйно. Одно временно назначают димедрол по 1 мл внутримышечно, фуросемид по 40 мг внутримышечно. В дальнейшем используют средства, которые улучшают микрогемоциркуляцию (никотиновая кислота, пентоксифиллин), а также нейропротекторы (ноотропил, церебролизин, актовегин), десенсибилизи рующие препараты (димедрол, супрастин, диазолин).
Нейропатия щечного нерва.
Причинами возникновения заболевания могут быть периостит, воспалительные заболевания зубов и десен, травматическое удаление зубов на нижней челюсти.
Клиника.
Боль возникает подостро, носит постоянный характер, интенсивность ее постепенно возрастает. Сначала возникает на передней поверхности десны, переходной складки, а затем распространяется на всю переднюю поверхность зубов нижней челюсти и захватывает весь участок иннервации щечного нерва. Онемение нехарактерно, при объективном ис следовании определяют снижение всех видов чувствительности в области иннервации слизистой оболочки щеки и вестибулярной поверхности десен, а также кожи угла рта.
Критерии улучшения
Одним из ключевых критериев улучшения состояния является значительное уменьшение размера невропатической области сенсорного дерматома, выявляемое во время контрольных нейросенсорных обследований, что свидетельствует о самостоятельном восстановлении нерва, которое в большинстве случаев является частичным.
В случаях невропатии язычного нерва распространенной картиной является остаточная невропатическая область на боковой поверхности языка, прилегающая к зубам.
После использования 5% лидокаинового пластыря пациенты с IANI должны отмечать снижение среднего уровня боли по анкете PainDetect в среднем в два раза.
Снижение уровня парестезии обычно сопровождается улучшение механосенсорной функции, что в конечном итоге приводит к общему улучшению качества жизни таких пациентов, однако очень важно информировать пациентов, что лечение может не полностью восстановить механосенсорные функции такие как прием пищи, питьё, артикуляция и др., или специальные сенсорные функции, т. е. вкус.
Пациентам, имеющим проблемы с речью очень важно предоставить доступ к логопедической помощи.
Специалист по клинической психологии может помочь пациентам справиться с болью и позволить пациенту вести как можно более нормальную жизнь, однако нужно понимать, что клинический психолог не может снизить собственно уровень воспринимаемой боли.
Хирургическое вмешательство в последней фазе (спустя 3–6 месяцев после повреждения нерва) должно быть последним вариантом выбора и только в случаях, когда динамика большой невропатической области минимальная или полностью отсутствует, сохраняется плохая механосенсорная функция и умеренный или высокий уровень ежедневной боли. После репаративной операции может произойти обострение в виде усиления боли от периодической до постоянной, о чем пациенты должны быть предупреждены заранее и иметь возможность согласиться или отказаться от операции.
Нейропатия верхнего альвеолярного нерва.
Причинами возникновения заболевания могут быть хронический пульпит и периодонтит, поражение нерва в случае сложного удаления зубов, синусит, хирургическое вмешательство при гайморите.
Проявляется болью и ощущением онемения в зубах верхней челюсти. Объективно наблюдается снижение или отсутствие чувствительности в области десны верхней челюсти, а также прилежащего участка слизистой обо лочки щеки. Электровозбудимость пульпы в соответствующих зубах верх ней челюсти снижена или отсутствует.
Если причиной заболевания является стеноз подглазного канала, то больные будут жаловаться на боль и онемение кожи в области иннервации подглазного нерва (крыло носа, участок над клыковой ямкой, верхняя губа).
Факторы, влияющие на неврологический ответ при травме нерва
— Необходимо проводить предоперационный скрининг невропатической боли. Предшествующая невропатическая зубная боль (PDAP тип 1), которая существует до операции, может быть вызвана множеством различных системных состояний, принимаемыми медикаментами и другими поражениями. Крайне важно, чтобы хирурги признавали предхиругические невропатические состояния, поскольку невропатическая боль не реагирует на хирургическое вмешательство, а часто может привести и к ухудшению боли. Кроме того, плохо контролируемая предоперационная боль и повреждение нерва могут вызвать хроническую послеоперационную боль.
— Основными показателями прогнозирования хронической постхирургической боли являются психологические факторы, в том числе уровень беспокойства, невротизм (фундаментальная черта личности в психологии, характеризуется тревожностью, страхом, быстрой сменой настроения, фрустрацией и чувством одиночества. Считается, что невротические люди хуже справляются со стрессом, склонны преувеличивать отрицательную сторону той или иной ситуаций.), катастрофизация и интроверсия. Таким образом, у врача есть возможность не проводить хирургию выбора (имплантацию) у таких пациентов, а принять решение в пользу альтернативого плана лечения.
— Концентрация используемого анестетика — до 2% лидокаин — принятый стандарт, т.к. более высокая концентрация обладает бо́льшым нейротоксичным эффектом, что может стать причиной постоянной нейропатии. Избегайте использования нескольких (повторных) анестезирующих блокад в одной области по той же причине.
— Предоперационный медицинский осмотр должен исключить следующие заболевания: Болезнь Рейно, Эритромелалгию (болезнь Митчелла), Синдром раздраженного кишечника (IBS), Мигрени, Фибромиалгию.
— Локализация хирургии — это еще один фактор, связанный с неврологическим ответом. Травма в дистальном отделе челюсти более значительна (например, область угла и ветви челюсти) чем в области ментального отверстия, т. к. чем ближе проксимальный участок повреждения нерва, тем выше риск повреждения клеток ганглия тройничного нерва и инициирование ретроградных эффектов дифференцировки в центральную нервную систему.
Таким образом, тщательное собеседование и обследование пациента, детальное предварительное планирование имплантации на основе данных КЛКТ, соответствующая визуализация плана имплантации и использование хирургических шаблонов, выбор оптимальных размеров имплантатов с расширенными зонами безопасности, использование ограничителей свёрления и, конечно, опытная команда врачей, которые проведут имплантацию с последующим ранним послеоперационным наблюдением — все эти факторы будут способствовать более безопасной практике и оптимизации результатов для пациента.
Травматическая нейропатия. Этиология.
Травматическая нейропатия чаще всего возникает в случае оперативных вмешательств на зубах (травматическое удаление зубов, вывод пломбировочного материала за вер хушку корня зуба, проведение анестезии с травмированием нервных ство лов, удаление кости или опухоли челюстей), а также в случаях хирургиче ских вмешательств на придаточных пазухах и подглазничном канале.
Поражение I ветви тройничного нерва, как правило, практически не наблюдается. Чаще всего поражается III ветвь тройничного нерва, что связа но, по-видимому, с анатомическим расположением нижнего альвеолярного нерва, делающим его легко доступным при разнообразных травматических стоматологических манипуляциях. В особенности это касается стоматологических вмешательств на третьих молярах. Причиной травматической невропатии нижнего альвеолярного нерва также может быть пломбирование ментального канала во время лечения пульпита 4 и 5 зубов нижней челюсти.
Объединенное поражение I и II ветвей тройничного нерва может возникать после воспалительных заболеваний головного мозга с развитием спаечного процесса или в случае синусита, когда в воспалительный процесс включаются одновременно верхнечелюстная и лобная пазухи.
Клиника.
Больные жалуются на постоянную ноющую, иногда пульсирующую боль в участке иннервации травмированного нерва, ощущение онемения и «ползания мурашек». В случае травмирования нижнечелюстного нерва возникает сведение зубов, которые связаны с поражением дви гательной части нерва, больные не могут принимать пищу, разговаривать. Триггерные зоны на лице и в полости рта не определяются.
Во время объективного обследования обнаруживают гипестезию или анестезию (возможна и гиперпатия) кожи и слизистой оболочки в области иннервации нерва. При пальпации отмечают болезненность точек выхода II и III ветвей тройничного нерва, а также в случае вертикальной перкуссии зубов и глубокой пальпации нижней челюсти.
Диагностика.
Основным диагностическим критерием является возникновение болевого синдрома после вмешательств на зубочелюстной системе. Заболевание характеризуется клиническим полиморфизмом и значительной продолжительностью. Во время изменения погоды, стрессовых ситуаций и при наличии соматических заболеваний может возникать обострение болевого синдрома.
В случае возникновения рубцовых изменений в нервах или втягивания нерва в рубец мягких тканей (после огнестрельных ранений, в случае дефектов мягких и костных тканей после резекции челюстей) наблюдается постоянная ноющая боль невыраженной интенсивности со стойкими нарушениями чувствительности.
Профилактика травмы
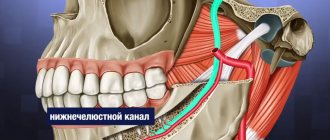
Профилактикой является качественная подготовка к операции, профессиональное выполнение манипуляций. Предупреждает неврологические осложнения доскональное изучение строения нижнечелюстного канала пациента, параметров альвеолярного отростка и топографическое положение нервного волокна.
Для этого назначаются:
- ортопантомограмма;
- компьютерная томография — 3-х мерное сканирование.
Осложнения позволит избежать:
- правильное формирование ложа для импланта;
- аккуратное вживление дентальной конструкции;
- латерализация (изменение положения нерва) при близком его расположении.
Ятрогенная нейропатия тройничного нерва.
Эта нозологическая единица возникла в связи с тем, что лечение невралгии тройничного нерва в большинстве случаев начинали с проведения нейродеструктивных операций (спиртово-лидокаиновые блокады, нейроэкзерез, деструкция узла тройничного нерва). Вследствие этого у значительного числа больных наблюдались ятрогенные травматические или токсико-травматические нейропатии тройничного нерва. Чаще всего поражались верхне- и нижнечелюстной нервы.
Во многих пособиях по неврологии предлагается в случае невралгии тройничного нерва проводить спиртово-новокаиновые и спиртово-лидокаиновые блокады периферических его ветвей или узла — так называемая алкоголизация. Обезболивающий эффект в этом случае достигается в среднем после второй-третьей процедуры, но объясняется он тем, что наступает онемение вследствие развития деструктивных изменений в стволе нерва. С течением времени развивается токсико-травматическая нейропатия, практически резистентная к лечению, поэтому больному необходимо проводить и дальше блокады, эффективность которых уменьшается пропорционально к их количеству.
Таким образом, нейродеструктивные операции, которые проводятся при лечении невралгии, приводят к развитию токсико-травматической нейропатии. Этим и обусловлен характер болевого синдрома.
Клиника.
Клиническая картина представлена, как правило, наличием постоянной ноющей, жгучей или тупой нейропатической боли в участке иннервации пораженного нерва, на фоне которой возникают невралгические пароксизмы с иррадиацией боли соответственно в сегментарные зоны лица (сегменты Зельдера). У больных наблюдаются разнообразные виды парестезии (онемение, «ползание мурашек», жжение) и расстройства чувствительности (гипестезия с явлениями гиперпатии или гиперестезии), которые иногда распространяются за пределы иннервации одной из ветвей тройничного нерва.
Во многих случаях в процесс втягиваются вегетативные волокна, что приводит к трофическим изменениям слизистой оболочки полости рта (гингивит), зубочелюстной системы (прогрессирующий пародонтит) и кожи лица (пигментация или депигментация, сухость, шелушение, атрофия мягких тканей). В таких случаях боль становится невыносимо жгучей, разрывной, сверлящей, сопровождается вегетативными реакциями (покраснением и отеком кожи лица, местным повышением температуры тела, слезоте чением, слюнотечением).
Во время проведения нейродеструктивных манипуляций на нижнечелюстном нерве может возникать болевое сведение зубов (больные вынуждены принимать пищу через соломинку, не могут разговаривать и открывать рот). С каждой последующей алкоголизацией характер болевого синдрома изменяется: невралгические пароксизмы становятся более длительными, частыми, может формироваться невралгический статус, на коже лица возникают незначительно выраженные триггерные участки. Боль провоцируют погодные условия (холод или жара), обострение соматической патологии, употребление пищи, физические нагрузки. Точки выхода тройничного не рва болезненны во время пальпации приблизительно у 2/3 больных.
Приведенные данные убедительно свидетельствуют о том, что про ведение нейродеструктивных манипуляций не является методом выбора лечения невралгии тройничного нерва, поскольку в большинстве случаев достигается непродолжительный эффект. Вместе с тем такая терапия приводит к развитию токсической нейропатии, прогрессированию заболевания и развитию резистентности к консервативным методам лечения. Лишь в том случае, когда все использованные методы лечения невралгии являются не эффективными, а интенсивность болевого синдрома остается выраженной, можно использовать нейродеструктивные операции, разработанные в последнее время нейрохирургами.
Фармакологическая терапия в острой фазе (первые 30 часов) и промежуточной фазе (до 4-8 недель)
Фармакологическое лечение острых травм нервных волокон включает использование кортикостероидов и нестероидных противовоспалительных препаратов.
- Глюкокортикостероиды – доказано, что адренокортикотропный гормон ингибирует прорастание центральных аксонов, уменьшает эктопические разряды в поврежденных сенсорных аксонах и предотвращает образование невромы. Seo K. et al.: Efficacy of steroid treatment for sensory impairment after orthognathic surgery. J Oral Maxillofac Surg 2004;62: 1193-1201. Препарат выбора — Дексаметазон — 8-12 мг/сутки в течение одной недели – дексаметазон не только минимизирует невропатию после травмы нерва при введении в высоких дозах в течение одной недели после травмы, но и особенно рекомендуется в связи с его существенным противовоспалительным эффектом по сравнению с другими кортикостероидами. Рекомендация — после травмы тройничного нерва назначать в течение 5-7 дней снижающуюся дозу дексаметазона (от высокой к низкой). Galloway EB, Jensen RL, Dailey AT, Thompson BG, Shelton C. Role of topical steroids in reducing dysfunction after nerve injury. The Laryngoscope 2000;110(10):1907-10. Kraut RA, Chanal O. Management of patients with trigeminal nerve injuries after mandibular implant placement. J Am Dent Assoc 2002;133: 1351-1354.
- Нестероидные противовоспалительные препараты (НПВП) — являются наилучшими ингибиторами синтеза простагландинов из поврежденных периферических нервных окончаний. Простагландины, высвобождаемые в результате повреждения периферических нервов, сенсибилизируют периферические ноцицепторные волокна и центральные нейроны. Muller HW, Stoll G. Nerve injury and regeneration: basic insights and therapeutic interventions. Cun Opin Neurol 1998;11: 557-559. Таким образом поддержание в крови терапевтического уровня НПВП в качестве дополнения к кортикостероидам в течение 1-3 недель после травмы очень полезно в период острой и промежуточной фазе восстановления тройничного нерва. Поскольку любое изменение чувствительности может быть вызвано воспалительной реакцией, послеоперационный курс лечения стероидами с последующим назначением высокой дозы нестероидных противовоспалительных препаратов назначается как можно раньше после любого повреждения нерва. Препарат выбора — Ибупрофен — 600 — 800 мг три раза в день в течение трех недель (после завершения применения дексаметазона!). При необходимости через две-три недели после травмы, на основании повторного нейросенсорного обследования, доктор может назначить дополнительные три недели приёма НПВП, если нет никаких признаков нарушений ЖКТ.
- Дополнительные фармакологические средства — антидепрессанты, противосудорожные, антисимпатомиметические препараты и др. С этими видами фармакологического лечения следует соблюдать осторожность, так как они должны назначаться и наблюдаться врачом, который знаком с побочными эффектами этих препаратов и имеет опыт лечения повреждений нервов.
- Поддерживающие фармакологические средства:— Нейрорубин-Форте Лактаб — одна таблетка два раза в день в течение 4-х недель — содержит высокие дозы витаминов В1, В6, В12, которые играют важную роль в обеспечении оптимального обмена веществ в нервных клетках. В высоких дозах — оказывает слабое обезболивающее действие; — Нуклео Цмф Форте — одна таблетка два раза в день в течение 20 дней — Цитидин-5-монофосфат принимает участие в синтезе комплекса липидов, которые формируют сфингомиелин мембраны как основного компонента миелиновой оболочки; — миогимнастика.
Анестезия нижнелуночкового нерва у нижнечелюстного отверстия
Для правильного выполнения анестезии нужно знать, где располагается нижнелуночковое отверстие. К слову, расположение нижнелуночкового отверстия у взрослых людей и детской части населения, а также граждан пенсионного возраста несколько разнится. У первых оно охватывает внутреннюю часть ветви нижней челюсти, сопоставимую жевательной области нижних моляров, а последних – немного ниже. Доступность нижнего луночкового нерва для проведения медикаментозного обезболивания растворами обусловлена его размещением перед входом в костный канал, находящийся в костном желобке. Область костного желобка состоит из рыхлой клетчатки, что позволяет равномерно распределиться введенному раствору анестетика.
Анестезия осуществляется посредством двух способов, отличающихся друг от друга вариантом доступа к обезболиваемому участку – внеротовым и внутриротовым. Под действие анестезии попадает не только участок нижней челюсти, где проводятся вмешательства, но и альвеолярная ее часть, а также десна, слизистая и кожа нижней губы, подъязычная область, кожа подборочной части и большая часть языка.
Суть внутриротового доступа такова: сначала проводится пальпаторное определение места укола, расположенного чуть дальше молярной ямки и височного гребня. Инъекция вводится при широко открытом рте. Игла при этом располагается кнутри височного гребня на 0,7-1,0 см выше, чем жевательная поверхность моляров, чтобы охватить наружную и заднюю их часть вплоть до соприкосновения с костью. Нижний луночковый нерв блокируется с помощью продвижения иглы внутрь еще на пару сантиметров до костного желобка и введении в него оставшейся части обезболивающего.
Анестезия посредством аподактильного метода предусматривает выбор в виде ориентира крыловидно-челюстной складки, что кнутри от височного гребешка. Инъекция проводится так же при широко раскрытом рте и идентичном описанному выше положению иглы, которую вводят в область наружного ската крыловидно-челюстной складки примерно посредине расстояния между жевательной поверхностью верхнего и нижнего моляров. Затем ее продвигают на 1,5-2 см вглубь, достигая кости. Средство для обезболивания вводится для блокировки нижнего луночкового и язычного нервов.
Оба способа внутриротового доступа анестезии оказывают обезболивающее действие по истечению 3-5 минут, сохраняя эффект до полутора часа.
Среди внутриротовых способов проведения анестезии выделяют два основных – метод Гоу-Гейтса и метод Вазирани-Акинози. Наиболее действенным является способ Гоу—Гейтса, при котором удается достичь блокировки нижнего луночкового нерва, а вместе с ним и язычного, ушно-височного, челюстно-подъязычного, щечного нервов. Очередность манипуляций при таком методе следующая: в качестве места для инъекции выбирается участок латерального края крыловидно-челюстного углубления, а сам укол делается при широко открытом рте в слизистую оболочку под медиально-небным бугорком в области второго моляра верхней челюсти. Траектория движения иглы – к козелку уха или шейке мыщелкового отростка до костевого упора на глубине 2,5 см. Рот пациента не смыкается еще 2-3 мин. Начинать оперативные действия можно через 8-10 мин.
Обездвиженная нижняя челюсть наталкивает специалиста на применение метода Вазирани-Акинози, приводимого в действие при сомкнутых зубах.
Анестезиологический эффект в обоих случаях наступает через 5-10 минут, но метод Вазирани-Акинози требует особой осторожности в плане недопущения сильного углубления иглы в слизистую оболочку вдоль медиальной поверхности ветви нижней челюсти. Последствия такой оплошности могут быть плачевными — повреждения ветвей лицевого нерва допускать нельзя.
Диагностика
Диагноз невропатии тройничного нерва основывается, прежде всего, на истории болезни пациента, симптомах и результатах физического и неврологического обследования. Для постановки диагноза НТН необходимо исключить другие заболевания, которые могут проявляться болями в области лица. Некоторые заболевания, которые вызывают боль в области лица, включают в себя: пост-герпетическую невралгию, головные боли и заболевания височно-нижнечелюстного сустава.
Из-за общности симптомов и большого количества состояний, которые могут привести к лицевой боли, постановка правильного диагноза представляет нередко трудности, но выяснение точной причины боли очень важно, так как тактика лечения для различных типов болей могут отличаться.
Большинству пациентов НТН в конечном итоге необходимо будет пройти магнитно-резонансную томографию (МРТ), чтобы исключить опухоль или рассеянный склероз, как причину боли. Это метод исследования может четко показать компрессию нерва кровеносным сосудом. Специальные методики МРТ могут выявить наличие и степень сжатия нерва кровеносным сосудом.
Диагноз классической невропатии тройничного нерва может быть также подтвержден положительным эффектом приема в течение короткого промежутка времени противосудорожных лекарств. Диагностика T2 является более сложной и трудной, но, как правило, подтверждается положительным ответом на низкие дозы трициклических антидепрессантов так же, как и другие боли нейропатического характера.