Невралгия языкоглоточного нерва относится к патологическим изменениям его функционирования вследствие сопутствующих заболеваний в близлежащих отделах. Состояние сопровождается болями, нарушением слюноотделения, а также снижением глоточного и небного рефлексов.
Для купирования отрицательных симптомов назначают медикаментозное и физиотерапевтическое лечение. Патология встречается редко, преимущественно среди мужчин старше 40 лет.
Что такое повреждение нижнечелюстного нерва
Под этим понятием стоматологи подразумевают травму одного из нервов:
- подбородочного;
- язычного;
- альвеолярного.
Среди видов травм различают растяжение, компрессию, размозжение и разрыв — частичный или полный. Причиной растяжения становится длительная ретракция слизистонадкостничного лоскута, которую создаёт имплант большей, чем нужно, длины. Причиной размозжения и компрессии являются травмы иглой во время введения анестезии. Разрыв происходит в двух случаях: при разрезании слизистой или во время подготовки отверстия для импланта.
Вероятность возникновения
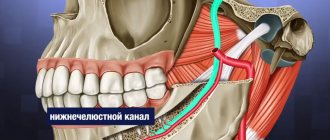
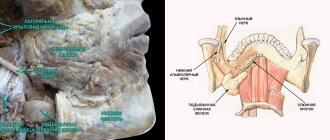
Нижнечелюстной нервный пучок является фрагментом тройничного нерва. Он обеспечивает чувствительность внутриротовых и лицевых тканей, отвечает за сокращение мышц лица и зубочелюстного аппарата. Пучок состоит из двигательных и чувствительных волокон и ядер.
Нижний альвеолярный нерв (НАН) расположен в нижней челюсти и является одним из трех окончаний тройничного нерва. НАН граничит с корневой системой нижнечелюстной дуги. В связи с этим имеется высокий риск его повреждения при проведении стоматологического лечения.
Статистика повреждений нервов особенно высока в тот период, когда стоматологические операции проводились без применения современных технологий.
По последним данным частота случаев повреждения нерва при дентальной имплантации не превышает 3%. Из этого числа только 1,7% заканчиваются постоянной невропатией.
По мнению некоторых дантистов, указанные данные занижены, и процент повреждения НАН достигает 30%. В любом случае этому вопросу следует уделять достаточно внимания.
Причины и профилактика травм нижнечелюстного нерва
Единственной причиной такого повреждения считаются врачебные ошибки. Поскольку при подготовке к имплантации производятся рентгеновские снимки челюсти, которые врач должен тщательно изучить, чтобы при выборе импланта и места для него — не травмировать нерв, то травмы вызваны его непрофессионализмом или халатностью.
Повреждение нижнечелюстного нерва чаще всего возникает при:
- неправильном введении анестезии — травма иглой;
- выборе слишком длинного имплантата;
- повреждении инструментом — при подготовке места для имплантата.
Единственный способ избежать такой травмы для врача — ответственно подойти к этапу подготовки к операции, тщательно изучив состояние и устройство челюсти своего пациента. Единственный способ профилактики для пациента — выбирать проверенную клинику и высококвалифицированного врача. Специалисты клиники Имплантмастер сумели уменьшить количество травм такого рода до 2%, поскольку внимательно изучают трёхмерные снимки челюсти человека перед началом имплантации, и могут правильно оценить состояние костной ткани, местонахождения нервов и сосудов, и подобрать оптимальный размер импланта.
Диагностика
В первую очередь врач проводит опрос для выяснения симптоматики, характера и периодичности приступов. На этом этапе важно дифференцировать патологию от невралгии тройничного нерва, обладающую подобной симптоматикой. При поражении тройничного нерва спазм локализуется в окологубном отделе, а поражение языкоглоточного нерва сопровождается дискомфортом в области корня языка.
Для постановки диагноза проводится ряд клинических исследований:
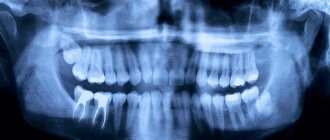
- ортопантомограмма (для выявление удлинения шиловидного отростка);
- компьютерная томография головного мозга;
- магнитно-резонансная томография сосудистой системы.
Пациенту необходима консультация онколога для исключения онкологических заболеваний.
Наша команда врачей
Челюстно-лицевой хирург, Имплантолог
Бочаров Максим Викторович
Стаж: 11 лет
Стоматолог-хирург, Имплантолог
Чернов Дмитрий Анатольевич
Стаж: 29 лет
Ортопед, Нейромышечный стоматолог
Степанов Андрей Васильевич
Стаж: 22 года
Эндодонтист, Терапевт
Скалет Яна Александровна
Стаж: 22 года
Стоматолог-ортопед
Цой Сергей Константинович
Стаж: 19 лет
Эндодонтист, Терапевт
Ахмеева Елена Петровна
Стаж: 22 года
Эндодонтист, Терапевт, Ортопед
Варвянская Анастасия Андреевна
Стаж: 6 лет
Стоматолог-ортодонт
Еникеева Анна Станиславовна
Стаж: 3 года
Причины воспалительного поражения тройничного нерва
Факторами, способствующими воспалению тройничного нерва, считаются:
- хирургические вмешательства на челюстных костях;
- переломы основания черепа, нижней и верхней челюстей;
- опухоли;
- сложное удаление зубов;
- переохлаждение;
- операция на верхнечелюстной пазухе;
- неграмотно проведенная анестезия;
- неправильно выполненное зубное протезирование;
- обменные нарушения;
- наличие инородных тел, раздражающих нервный ствол или травмирующих нервные окончания;
- бактериальная или вирусная инфекция;
- различные типы интоксикации организма;
- гиповитаминоз;
- ослабление иммунитета.
Симптомы и стадии повреждения
Симптоматика, по которой можно узнать это осложнение, следующая:
- онемение частей головы — языка, губ, подбородка, щек и др.;
- прикусывание губ и языка;
- поперхивание во время приёма пищи или питья;
- обильное слюноотделение.
Всё это создаёт пациенту ряд неудобств: затрудняет приём пищи и разговор, нарушает мимику, а также мешает бриться мужчинам, а женщинам — накладывать макияж. Степень серьёзности данной травмы определяется её степенью: незначительная проходит сама по себе или при помощи медикаментозного лечения, сильная — приводит к необратимым процессам дистрофии нерва и является не излечимой. Повреждение нижнечелюстного нерва, симптомы которого наблюдает у себя пациент, требуют немедленного обращения к врачу — только специалист сможет определить его степень и оказать своевременную помощь.
Стоматологи различают следующие стадии данного осложнения имплантации:
- незначительное — невропраксия;
- более сильное, но частичное повреждение — аксонотмезис;
- серьёзна травма, которая приводит к полной потере чувствительности — невротмезис.
Факторы развития
Выделяют две формы невралгии:
- первичную идиопатическую глоссофарингеальную;
- вторичную (синдром Сикара).
Как правило, невралгия является сопутствующим заболеванием при различных патологиях, например:
- атеросклероз с поражением кровеносной системы;
- инфекционные поражения (например, грипп или тонзиллит);
- интоксикация тяжелыми металлами и другими вредными веществами;
- травмирование миндалин;
- новообразования в близлежащих отделах;
- отоларингологические заболевания;
- повышенное давление мышц на нерв;
- воспалительные процессы в головном мозге и др.
С учетом первоисточника, пациенту проводится консервативное или хирургическое лечение.
Восстановление и лечение
В первом случае на самостоятельное восстановление уходит примерно 1 месяц, помощь врачей не нужна, поскольку нет анатомического повреждения. Симптомы второго проявляются спустя время — обычно 6-8 недель, поэтому восстановление может быть болезненным и неполным: на него потребуется более 2 месяцев. При третьей стадии повреждения нижнечелюстного нерва — лечение даёт результат только в начале и производится хирургическим путём, поскольку речь идёт о дегенерации с нарушении целостности. Потеря чувствительности, которая наблюдается у пациента более 3 месяцев — говорит о высокой вероятности ей потери навсегда. Повреждение нижнечелюстного нерва, последствия которого — отсутствие чувствительности нерва в течение года, приводят к необратимым изменениям. Уберечь от таких неприятных травм пациента сможет только профессионализм и ответственность врача, которые гарантируют специалисты нашей клиники Имплантмастер.
Автор:
Клиническая картина
Патология сопровождается острыми болями в подкорневой области языка либо одной миндалины. Боль может распространяться на мягкие ткани неба, ухо, глотку и другие органы. Невралгия носит одностороннее кратковременное течение (не более 3 минут).
Симптоматика усиливается во время движения языком. На фоне интенсивных болей ухудшается качество жизни, появляется бессонница.
Прочие характерные признаки:
- сухость слизистых оболочек полости рта;
- повышенное слюноотделение после приступа.
Неврологическое нарушение может вступать в стадию обострения и ремиссии. С течением времени повышается периодичность приступов, боль усиливается. Некоторые пациенты отмечают потерю вкусового восприятия.
Ведение пациентов с посттравматической сенсорной невропатией
Консультация пациента с посттравматической сенсорной невропатией обычно требует минимум 30–40 мин времени.
- Необходимо тщательно и подробно собрать историю болезни, включающую: — дату и происхождение повреждения нерва; — самооценку пациентом нейросенсорной функции с точки зрения изменения чувствительности: гиперестезия, гипостезия, анестезия; — самооценку пациентом нейрогенного дискомфорта и регулярной боли: парестезия, дизестезия, аллодиния, дисгевзия, агевзия (потеря вкуса); — психологический скрининг; — функциональный скрининг (влияние на повседневную жизнь).
- Необходимо провести серию стандартизированных тестов нейросенсорных функций, путём картирования оценить размеры невропатической области, определить характер функциональных проблем и оценить уровень боли. Оценка боли проводится по визуальной аналоговой шкале, где 0 — отсутствие боли, а 10 — худшая из возможных.
- Оценить процент невропатической области экстраоральных и интраоральных дерматомов, где 100% экстраорального дерматома – это вовлечена в изменения вся экстраоральная область кожи, иннервируемая нижним альвеолярным нервом на поврежденной стороне, 100% интраорального дермотома – поражена вся слизистая в области иннервации язычного нерва на поврежденной стороне.
- Информировать пациента о диагнозе, степени повреждения, вероятной причине и постоянстве повреждения.
- Обсудить возможные стратегии симптоматического и этиологического лечения и ожидания относительно такого лечения. Информировать пациента о том, как его симптомы объясняются современным пониманием нейробиологии (например, холодовая аллодиния).
- Необходимо пациенту предоставить возможность телефонной связи с врачом.
Важно дифференцировать посттравматическую невропатию с невропатией тройничного нерва связанной со злокачественным новообразованием, рассеянным склерозом, серповидноклеточной анемией, с неврологическим заболеванием, алкоголизмом, травмой, диабетом, ВИЧ, постгерпетической невралгией, инсультом или химиотерапией.
Варианты ведения пациентов с посттравматической невропатией будут зависеть от понимания механизмов и продолжительности травмы, выявленных симптомов и пожеланий пациентов.
Тактики ведения пациентов включают:
- Утешение и наблюдение.
- Медикаментозное лечение (стероидные гормоны, комплекс витаминов В и НПВП-нестероидные противовоспалительные препараты) на ранних этапах направлено на минимизирование развития воспалительного ответа при повреждении нерва и способствует его восстановлению. При наличии локальной боли существуют доказательства в отношении местного использования пластыря с 5% лидокаином и локальных инъекций клоназепама. Инъекции ботулинического токсина типа A (ботокс) при очаговой нейропатической боли имеют ограниченный успех.
- Психиатрическая и психологическая поддержка в форме когнитивно-поведенческой терапии и основанная на результатах психометрических анкет, в том числе опроснике PainDETECT. Очень важно убедить пациентов с постоянным повреждением нерва в том, что их состояние не ухудшится, но и не улучшится, и что такое состояние не предрасполагает к развитию какой-либо другой патологии в этой области. Также очень важно объяснить пациенту патологическую физиологию повреждения нервных волокон и честно рассказать, как трудно такое состояние лечить.
- В случаях хронической боли системное назначение прегабалина, окскарбазепина, венлафаксина илинортриптилина.
- Хирургическое лечение раннее или отсроченное, декомпрессия или создание прямого анастомоза.
- В случаях невропатической боли тройничного нерва могут быть эффективными альтернативные стратегии лечения боли такие как транскожная электронейростимуляция (TENS), иглоукалывание, низкоуровневая лазерная терапия, миогимнастика.
- Логопедическая помощь.
- Наблюдение и оценка динамики состояния по следующим результатам: уменьшение боли, улучшение функциональности и способности пациента справляться с ятрогенной посттравматической невропатией.
Как правило пациентам необходим комплексный подход к лечению невропатии, базирующийся на болевых, функциональных и психологических проблемах, с которыми пациент сталкивается. Juodzbalys G, Wang HL, Sabalys G. Injury of the Inferior Alveolar Nerve during Implant Placement: a Literature Review. J Oral Maxillofac Res 2011 Apr 1;2(1):e1.
Симптомы поражения
Предположить, что задет нижнечелюстной нерв можно по признакам:
- онемение лица со стороны вживления: нижней губы, подбородка, языка, нижних зубов, щеки;
- болезненность в области импланта;
- появление обильного слюнотечения;
- поперхивание при приеме пищи, жидкости;
- возникновение мимических, артикуляционных нарушений.
Человек чувствует дискомфорт при уходе за кожей лица (неприятные ощущения во время бритья, наложении макияжа). Клинические проявления зависят от вида травмы и глубины поражения.
Алгоритм ведения пациента в острой фазе (первые 30 часов)
Есть ограниченное временное окно до 30-48 часов, чтобы принять максимально верное решение — признать факт повреждения альвеолярного и/или язычного нерва после имплантации, эндодонтического лечения или удаления третьих моляров нижней челюсти.
Отчёт по ссылке Khawaja N, Renton T Case studies on implant removal influencing the resolution of inferior alveolar nerve injury. Br Dent J. 2009 Apr 11;206(7):365-370 свидетельствует о том, что раннее удаление причинного имплантата (в течение первых 30-ти часов) приводит к максимальному восстановлению, однако доказательства остаются слабыми.
Предлагаемый протокол действий, основанный на имеющихся доказательствах:
- Homecheck – лечащий врач должен связаться с пациентом во временном промежутке 6 — 24 часа после операции, чтобы установить присутствие/отсутствие постоянной частичной невропатии после того, как локальная анестезия прекратила действие. Этот контакт базируется на взаимоотношениях врача и пациента, который достигается посредством подписанного информированного согласия.
- Подтвердите наличие невропатии. Если невропатия поражает +/- бо́льшую часть дерматома, необходимо предположить тяжёлую травму нерва, которая при отсутствии немедленных действий будет сопровождаться невропатической сильной болью.
- Признать повреждение и извиниться. Извинения, НЕ являются признанием вины.
- Дополнительные КТ — исследования или рентгенография не являются обязательными или ценными для принятия решения в случае имплантации, однако абсолютно необходимы в случаях удаления третьих моляров.
- Инициировать лечение повреждения нерва, связанной с имплантацией:— рассмотреть возможность удаления имплантата в течение 30 часов после внедрения или раньше; — раннее терапевтическое лечение.
- Острая фаза – повреждение нерва во время операции — Удаление имплантата, немедленное восстановление нерва +/-.
Результаты терапии
На прогноз микрохирургического и терапевтического лечения влияют:
- возраст, состояние здоровья пациента;
- мастерство, опыт хирурга;
- продолжительность периода между повреждением и операцией.
В 80% случаев невротмезиса, прооперированного в первые 5 месяцев после травмы, наблюдалось частичное восстановление функции нижнечелюстного нерва. Промедление с оперативным вмешательством планомерно снижает шанс выздоровления. Обращение к нейромикрохирургу через год и более после травмы, имеет шанс на успех всего 10%.
Виды повреждений челюстного нерва
- Невропраксия — незначительная травма: доброкачественное течение, благоприятный прогноз. При отсутствии повреждения целостности нервного пучка, самостоятельная регенерация наступает через месяц-полтора.
- Аксонотмезис — частичная дегенерация миелиновой оболочки: восстановление нервной ткани неполное, возможно через 1,5 месяца после повреждения. Требуется врачебная помощь.
- Невротмезис — полное повреждение: дегенеративные изменения биофизических, биохимических показателей нервной ткани. Прогноз неблагоприятный: высокий риск необратимой потери чувствительности.
Какие методики используют при лечении
Метод лечения зависит от степени поражения, проводится после оценки дефицита чувствительности. При невропраксии восстановление проходит самостоятельно в течение 4-6 недель. Врачебная помощь не требуется, поскольку структура нерва не нарушена.
При частичной дегенерации, симптомы ослабляются спустя два месяца после травмы. Для полного выздоровления понадобятся медицинские мероприятия. Онемение в течение 9-12 месяцев опасно необратимой дегенерацией нервных клеток. Микрохирургическое лечение бывает срочным (при открытой травме) и плановым (при закрытом повреждении).
Тактика лечения закрытой травмы
- При онемении, не проходящем три месяца — ушивание, трансплантация;
- При дизестезии (извращение чувствительности) более 3-х месяцев — ревизия, декомпрессия, невролиз, ушивание и пересадка нерва;
- При гипестезии (снижение чувствительности) более 3-х месяцев — показано частичное вывинчивание или удаление конструкции, ревизия, пересадка, ушивание.
Медикаментозное лечение
Показано при синдроме продолжительного воспаления нерва. Важным моментом является купирование болевого синдрома. Могут применяться:
- Антиневралгические препараты:
- Карбамазепин;
- Фенитоин;
- Баклофен.
- Антидепрессанты:
- Амитриптилин;
- Имипрамин.
- Средства местного назначения:
- мази с капсаицином;
- акупунктура;
- электростимуляция;
- физиотерапия.
Профилактика
Специфической профилактики против невралгии не существует. Врачи лишь рекомендуют по максимум исключить воздействие на организм тех факторов риска, которые могут привести к воспалению нерва. Чтобы этого избежать, необходимо не допускать переохлаждения лица, особенно летом при использовании вентиляторов и кондиционеров. Важно проводить закаливание, меньше беспокоиться, чтобы снизить влияние стрессов. Также обязательно должно проводиться лечение основных заболеваний, которые являются факторами риска невралгии.
Варианты лечения
Если вы подозреваете, что язычный нерв поврежден, обратитесь за консультацией к стоматологу или терапевту. Эксперты из Центральной лаборатории исследований челюстно-лицевой области и лор-органов называют целый ряд методов лечения. Так, при повреждении язычного нерва возможно:
- медикаментозное лечение с помощью препаратов рецептурного отпуска, например, обезболивающих и антидепрессантов
- лечение лазером для восстановления чувствительности
- хирургическое лечение, например, экзо- или эндоневролиз
- релаксационная терапия и лечение гипнозом
Язык является лишь одной из важных частей нашей полости рта. Не забывайте и об остальных: чистите зубы фторидсодержащей зубной пастой как минимум дважды в день и ежедневно используйте зубную нить. Приобретите зубную щетку с подушечкой для чистки щек и языка, которая помогает удалять вызывающие неприятный запах бактерии. Регулярно посещайте стоматолога — он сможет ответить на все ваши вопросы, даст нужные рекомендации и своевременно предпримет все необходимые для сохранения вашего стоматологического здоровья действия.
Лечение неврита челюстного тройничного нерва
Терапия
Программа терапии неврита тройничного нерва составляется с учетом причин заболевания и его клинических признаков. При этом основными задачами лечения являются:
- достижение сенсибилизирующего эффекта;
- борьба с бактериальной и вирусной инфекцией;
- повышение иммунных сил организма;
- ликвидация отека нервного ствола;
- восстановление естественных адаптационных и компенсаторных реакций;
- нормализация проходимости нервных импульсов.
Лечебные процедуры
В комплекс процедур, направленных на блокирование воспалительного процесса и устранение всех проявлений неврита, входят:
- антибактериальная терапия;
- противовирусная терапия;
- ликвидация факторов, способствующих появлению интоксикации;
- удаление опухолевидных новообразований или рассечение спаек, сдавливающих нерв;
- назначение больному витаминно-минеральных комплексов;
- стимуляция нервов и мышц;
- иглоукалывание;
- физиотерапия (электрофорез, фонофорез, УВЧ, ультразвук, парафинотерапия).
Лицам, страдающим невритом тройничного нерва, рекомендуют регулярно посещать стоматологические клиники и проводить санацию полости рта.