Публикуем статью врача — стоматолога — терапевта, заведующей терапевтическим отделением клиники «Денталика» Натальи Львовны Майоровой
Средства для обезболивания, используемые в современной стоматологической практике, способны творить чудеса. Пациент после проведения анестезирующего укола не ощущает ни боли, ни, даже, особо неприятных ощущений. Чтобы сам укол прошел безболезненно, перед процедурой врач «замораживает» участок укола специальным препаратом с вкусным запахом вишни, лимона, яблока.
Местная анестезия — основной способ обезболивания, используемый в стоматологической практике. При местной анестезии пациент остается в полном сознании, и это позволяет доктору полностью контролировать весь ход лечения, общаться с пациентом, следить за вашей реакцией.
Качество проведения стоматологических вмешательств зависит от того, какие результаты получил врач при проведении местного обезболивания. Поэтому достижение 100% обезболивания необходимо не только пациенту, но и врачу, чтобы проводить лечение спокойно, не спеша, качественно. Отсюда предъявляются следующие требования к местным анестетикам:
- они должны иметь сильное обезболивающее действие, легко проникать в ткани и удерживаться там как можно дольше;
- иметь малую токсичность, вызывая минимальное количество как общих, так и местных осложнений
Исходя из этих пожеланий, мы остановили свой выбор на нескольких широко применяемых препаратах:
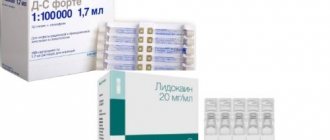
- Ультракаин ДС форте (4% артикаин, адреналин 1:100 000);
- Ультракаин ДС (4% артикаин, адреналин 1:200 000);
- Скандонест SVC (3% мепивакаин; без вазоконстрикторов — адреналина).
Теперь более подробно об их действии.
Ультракаин ДС
Обезболивающей основой первых двух препаратов является АРТИКАИН (амидный анестетик из ряда тиофена), спазмолитик — снижает артериальное давление. Характеризуется быстрым действием — анестезия наступает через 0,5-3 мин. Артикаин в 2 раза сильнее лидокаина и в 6 раз сильнее новокаина (анестетики предыдущих поколений), менее токсичный, сравнительно быстро выводится из организма Его период полураспада составляет, в среднем, 22 минуты, то есть все следы лекарства распадаются за 44 минуты и затем полностью выводятся из организма. Имеет высокую проникающую способность. Отличается высокой чистотой раствора. Аллергические реакции на артикаин бывают очень редко — одна на сто тысяч инъекций; применение артикаина, согласно проведенным исследованиям, безопасно в 99,4% случаев. Также, они содержат вазоконстриктор (вещество, вызывающее сужение кровеносных сосудов и уменьшение кровотока в них) — адреналин. Применение вазоконстриктора продолжает и усиливает анестезию, В состав препарата входят и антиоксиданты (сульфиты) — вещества, препятствующие окислению адреналина.
Ультракаин НЕ содержит парабенов (консервантов анестетика), что значительно снижает его токсичность. Кроме того, парабены могут вызывать аллергические реакции.
Таким образом, ультракаин является:
- сильным анестетиком со средненизкой токсичностью, что обусловлено его составными частями;
- наиболее безопасным препаратом для беременных, ибо артикаин не проникает через гематоплацентарный барьер – преграду, разделяющую кровь плода и кровь матери (Ультракаин ДС). Детям школьного возраста также можно применять Ультракаин ДС.
Мы всегда помним, что ПРОТИВОПОКАЗАНО введение обезболивающего раствора с адреналином детям до 5 лет, пациентам с патологией сердечно — сосудистой системы, с эндокринной патологией, принимающим антидепрессанты, гормоны щитовидной железы, средства, блокирующие бета — адренорецепторы; - анестетиком, практически не требующим послеоперационного обезболивания;
- препаратом, обеспечивающим быстрое наступление анестезии, в зависимости от выбранной врачом тактики обезболивания, эффект наступает в течение от 30 сек, — до 3-5 мин.);
Длительность действия анестезии составляет, в зависимости от выбранной врачом техники исполнения от 1,5- 2 часов и до 5-6 часов. Выбор разной техники исполнения (инфильтрационная, проводниковая анестезия) зависит от планируемой стоматологической процедуры. Например, есть ведь разница между лечением кариеса одного зуба и сложным удалением зуба мудрости. - хорошая местная и общая переносимость. Согласно исследованиям, только у 4,3% пациентов наблюдались токсические реакции, что вызвано наличием в обезболивающем растворе адреналина и дисульфата натрия.
- для стандартных процедур необходимо незначительное количество анестетика (0,9 мл-1,8 мл).
Хочется отметить, что при стандартных стоматологических операциях лучше использовать Ультракаин ДС (адреналин 1:200 000). Сильный анестетик обеспечивает качественное обезболивание даже при сложных, продолжительных вмешательствах, а малое количество вазоконстриктора является залогом незначительной токсичности обезболивающего раствора. А Ультракаин ДС форте (адреналин 1:100 000) мы предпочитаем рассматривать, как «анестетик резерва» при более сложных ситуациях:
- обезболивание нижних боковых зубов (моляров) для их лечения и депульпирования;
- обезболивание при воспалительных процессах челюстно-лицевой области (периостите, остеомиелите);
- при особенно травматических вмешательствах;
- у пациентов с низким порогом болевой чувствительности.
Лидокаин (Lidocain)
Токсичность лидокаина увеличивается при его одновременном применении с циметидином и пропранололом вследствие повышения концентрации лидокаина, это требует снижения дозы лидокаина. Оба препарата снижают печеночный кровоток. Кроме того, циметидин ингибирует микросомальную активность ферментов печени.
Ранитидин, Дилтиазем, верапамил, пропранолол и другие β-адреноблокаторы уменьшают клиренс лидокаина, что приводит к повышению его концентрации в плазме крови.
Повышение сывороточной концентрации лидокаина также могут вызывать противовирусные средства (например, ампренавир, атазанавир, дарунавир, лопинавир).
Гипокалиемия, вызываемая диуретиками, может снижать действие лидокаина при их одновременном применении (см. раздел «Особые указания»). Лидокаин следует применять с осторожностью у пациентов, получающих другие местные анестетики или средства, структурно сходные с местными анестетиками амидного типа (например, антиаритмическими средствами, такими как мексилетин, токаинид), поскольку системные токсические эффекты носят аддитивный характер.
При сочетанном применении лидокаина с наркотическими анальгетиками, гексеналом или тиопенталом натрия возможно усиление угнетающего действия на ЦНС и дыхание.
Отдельные исследования лекарственного взаимодействия между лидокаином и антиаритмическими средствами III класса (например, амиодароном) не проводились, однако рекомендуется соблюдать осторожность при их совместном применении.
У пациентов, одновременно получающих антипсихотические средства, удлиняющие или способные удлинять интервал QT (например, пимозид, сертиндол, оланзапин, кветиапин, зотепин), прениламин, эпинефрин (при случайном внутривенном введении) или антагонисты 5-НТ3-серотониновых рецепторов (например, трописетрон, доласетрон), может повышаться риск развития желудочковых аритмий.
Одновременное применение хинупристина/дальфопристина может увеличивать концентрацию лидокаина и повышать, таким образом, риск развития желудочковых аритмий; их одновременного применения следует избегать.
У пациентов, получающих миорелаксанты (например, суксаметоний), может повышаться риск усиленной и пролонгированной нервно-мышечной блокады.
После применения бупивакаина у пациентов, получавших верапамил и тимолол, сообщалось о развитии сердечно-сосудистой недостаточности; лидокаин близок по структуре к бупивакаину.
Допамин и 5-гидрокситриптамин снижают порог судорожной готовности у пациентов, получающих лидокаин.
Опиоиды, вероятно, обладают противосудорожным действием, что подтверждается данными, что лидокаин снижает судорожный порог к фентанилу у человека.
Комбинация опиоидов и противорвотных средств, иногда применяемая в целях седации у детей, может снизить судорожный порог к лидокаину и повысить его угнетающее действие на ЦНС.
Применение эпинефрина вместе с лидокаином может снизить системную абсорбцию, но при случайном внутривенном введении резко возрастает риск желудочковой тахикардии и фибрилляции желудочков.
Одновременное применение других антиаритмических препаратов, β-адреноблокаторов и блокаторов «медленных» кальциевых каналов может дополнительно снижать AV-проведение, проведение по желудочкам и сократимость миокарда.
Одновременное применение сосудосуживающих средств увеличивает длительность действия лидокаина.
Одновременное применение лидокаина и алкалоидов спорыньи (например, эрготамина) может вызвать тяжелую артериальную гипотензию.
Необходимо соблюдать осторожность при применении седативных средств, поскольку они могут повлиять на действие местных анестетиков на ЦНС. Следует соблюдать осторожность при применении противоэпилептических средств (фенитоин), барбитуратов и других ингибиторов микросомальных ферментов печени, поскольку это может привести к снижению эффективности и, как следствие, повышенной потребности в лидокаине. С другой стороны, внутривенное введение фенитоина может усилить угнетающее действие лидокаина на сердце.
Анальгезирующий эффект местных анестетиков может усиливаться опиоидами и клонидином.
Совместное применение лидокаина с прокаинамидом может вызвать возбуждение ЦНС, галлюцинации.
При одновременном применении лидокаина и полимиксина-В необходимо следить за функцией дыхания пациента. Этиловый спирт, особенно при длительном злоупотреблении, может снижать действие местных анестетиков. Лидокаин не совместим с амфотерицином В, метогекситоном, нитроглицерином.
При одновременном применении лидокаина с наркотическими анальгетиками развивается аддитивный эффект, что используется при проведении эпидуральной анестезии, однако усиливает угнетение ЦНС и дыхания.
Вазоконстрикторы (эпинефрин, метоксамин, фенилэфрин) удлиняют местноанестезирующее действие лидокаина и могут вызывать повышение артериального давления и тахикардию.
Использование с ингибиторами моноаминооксидазы (фуразолидон, прокарбазин, селегипин) вероятно усиливает местноанестезирующее действие лидокаина и повышает риск снижения артериального давления. Гуанадрел, гуанетидин, мекамиламин, гримстафана камзилат повышают риск выраженного снижения артериального давления и брадикардии. Антикоагулянты (в т.ч. ардепарин натрия, далтепарин натрия, данапароид натрия, эноксапарин натрия, гепарин, варфарин и др.), нестероидные противовоспалительные препараты (НПВП) или плазмозаменители увеличивают риск развития кровотечений.
Лидокаин снижает кардиотонический эффект дигитоксина.
Лидокаин снижает эффект антимиастенических лекарственных средств (прозерин, оксазил и др.), усиливает и удлиняет действие миорелаксирующих лекарственных средств.
При обработке места инъекции дезинфицирующими растворами, содержащими тяжелые металлы, повышается риск развития местной реакции в виде болезненности и отека.
Смешивать лидокаин с другими лекарственными препаратами не рекомендуется.
Скандонест SVC
Если пациент относится к группе риска (с сопутствующими заболеваниями тяжёлой формы, в частности сердечно-сосудистой патологии), нужно полностью отказаться от применения обезболивающего раствора с адреналином — вазоконстриктором. В таких случаях мы используем Скандонест SVC. Этот анестетик проявляет сосудосуживающее действие, т.е. имеет качества вазоконстриктора и потому может применяться без адреналина, что означает, что препарат не содержит сульфитов и также может применяться у пациентов с бронхиальной астмой и с аллергическими состояниями (после проведения аллергической пробы). Скандонест SVC — это анестетик средней силы действия; обеспечивает анестезию, в зависимости от того, какой именно участок челюсти отключается врачом от болевой чувствительности, в течение 20 — 90 мин, что выделяет его из группы других безадреналиновых анестетиков.
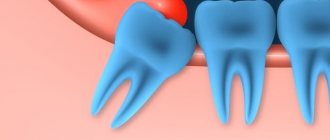
Седативный наркоз при удалении зуба мудрости
Седативная анестезия при удалении зуба мудрости имеет намного меньше противопоказаний, чем классический общий наркоз. Поэтому удаление зубов мудрости под седацией пользуется высокой популярностью у пациентов.
Седативный наркоз при удалении зуба мудрости может быть как поверхностным, так и глубоким. При поверхностной седации пациент находится в состоянии полудремоты и может выполнять указания врача. Обычно для этого применяется закись азота, которая подается ингаляционным способом – через носовую маску.
При седативной анестезии средней и глубокой степени препараты вводятся внутривенным способом. Средняя седация вводит пациента в состояние полного расслабления, но при этом больной способен понимать и выполнять простые команды лечащего врача. Глубокий седативный наркоз при удалении зубов погружает пациента в полный медикаментозный сон, но при этом сохраняются все важные рефлексы. Доктор может при этом полностью сосредоточиться на проведении манипуляций, не отвлекаясь на реакции пациента.
Седативная анестезия при удалении зуба мудрости показана в следующих случаях:
- стоматофобия – страх перед проведением стоматологических манипуляций;
- острый рвотный рефлекс;
- длительное сложное удаление зуба мудрости.
Применение седативных препаратов не оказывает негативного воздействия на организм человека. Поэтому такой вид обезболивания сегодня является «золотым стандартом» при удалении зубов мудрости.
Аллергические пробы
Если у вас ранее наблюдались аллергические реакции на медицинские препараты, у вас есть сомнения, и вы не вполне владеете информацией о том, какие именно местные анестетики для вас безопасны, перед приемом у стоматолога настоятельно рекомендуем пройти пробы на аллергические реакции в аллергоцентре. Адреса таких центров можно получить на ресепшене стоматологической клиники «Денталика». Результатам тестов можно вполне довериться. Особенно эта наша рекомендация касается родителей малышей, впервые приводящих своих детей на прием к стоматологу. К сожалению, из года в год количество детей, подверженных аллергическим реакциям, в нашем городе только растет. Визит в аллергоцентр позволит полностью обезопасить своего ребенка от возможных осложнений.
Дети
Следует отдельно отметить особенности местного обезболивания у детей. Техника проведения местной анестезия у детей должна быть спланирована так, чтобы на всех этапах лечения было бы достигнуто 100% обезболивание, иначе невозможно будет провести необходимые манипуляции.
Как уже говорилось выше, детям до 5 лет вводят анестетик без адреналина (3% скандонест SVC, либо септанест 4% SVC).
Детям после 5 лет можно применять анестетик с адреналином низкой концентрации (1:200 000 — Ультракаин ДС). Доза препаратов подбирается в зависимости от возраста. Выполняется обезболивание у детей в 3 этапа:
- сначала наносится поверхностный обезболивающий гель
- затем водят небольшую дозу (0,1-0,2 мл) анестетика;
- после чего через 60-90 сек (время, достаточное для эффективного обезболивания пути иглы в мягких тканях) вводят остальное количество запланированной дозы анестетика.
Ждём 5-10 мин, пока не наступит полное обезболивание. Ребёнок, ощутив полное отсутствие боли, проникается доверием к врачу и даёт возможность провести необходимое вмешательство.
Варианты местного обезболивания больного зуба
Местную анестезию условно можно классифицировать на следующие группы:
- аппликационная;
- инфильтрационная;
- проводниковая;
- внутрикостная;
- интралигаментарная.
Остановимся на каждой более подробно.
Аппликационная
Этот вид анестезии при удалении зубов можно использовать только в том случае, если запланировано несложное лечение или нужно сделать нечувствительной область десны, в которую будут делать укол анестетика. Чаще аппликационную методику задействуют при оказании стоматологической помощи маленьким детям. Молочные зубки не имеют разветвленных корней и, когда они уже основательно расшатаны, перед их вырыванием вполне можно ограничиться местным нанесением анестетика. В состав последнего обычно входит лидокаин или бензокаин.
Инфильтрационная
Очень распространенный вариант обезболивания. Предусматривает введение лекарства непосредственно в десну. В результате немеет обработанный участок, часть щеки, губы и языка.
Методика подходит, если терапия будет несложной и займет немного времени, например, при вырывании молочных зубов. Взрослым ее предлагают, если единица уже сильно подвижна и за нее можно легко ухватиться щипцами.
Отходит анестезия после удаления зуба в течение трех-четырех часов. Тогда привычная чувствительность постепенно возвращается.
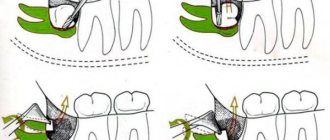
Проводниковая
Более серьезный вариант обезболивания. Его применяют, если за один раз нужно удалить сразу несколько зубов. Такое возможно, если идет подготовка к протезированию. Доктор делает укол в десну и вводит анестетик. Но иглу устанавливает таким образом, чтобы после инъекции были блокированы не только единичные нервные импульсы, а периферические ветви нерва. За счет этого охватывается большая зона.
С учетом того, в какое именно место вводится лекарство и какой зуб подлежит удалению, проводниковую анестезию разделяют на:
- Ментальную. Подходит, если нужно вырвать клыки, резцы, премоляры.
- Туберальную. Применяется только при работе с молярами.
- Торусальную. Задействуется, если предстоит вырывание нескольких нижних единиц, располагающихся в разных зонах.
Чтобы подобрать наиболее подходящий вариант анестезии при удалении зуба, врач проводит осмотр полости рта. В редких случаях укол ставят внеротовым способом. Тогда иглу в десневые ткани вводят непосредственно через щеку.
Внутрикостная
При этом виде обезболивания инъекцию делают прямо в костные ткани. С помощью длинной иглы достигают костной пластинки, образующей каркас для зуба. В итоге окружающие мягкие ткани остаются чувствительными, не немеют.
Внутрикостная методика показана, если нужно убрать непрорезавшиеся и неправильно располагающиеся единицы полости рта. Иногда ее используют, когда оперируют нижнюю челюсть, так как на ней легче проводить такое технически-сложное обезболивание.
Важно понимать, что внутрикостная анестезия делает бесчувственным только обработанный зуб. Если же его корни уходят очень глубоко или переплетаются с соседними, имеет смысл использовать другой вариант обезболивания.
Интралигаментарная
Анестетик вкалывают непосредственно в ткани, а не в нерв, то есть работа проводится исключительно с периодонтальным пространством. Укол при этом делают под большим давлением, но он почти не вызывает боли.
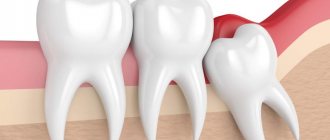
Интралигаментарная техника оптимальна, если нужно удалить премоляры, моляры, резцы и клыки у ребенка. Чувствительность утрачивается практически сразу.
Уже через минуту после постановки укола единица становится «замерзшей». Эффект заморозки сохраняется около 20 минут. Этого вполне достаточно, чтобы осуществить несложную хирургическую операцию.
Неудачная анестезия
Хотелось бы также коснуться такой темы, как неудачно проведённая местная анестезия. Практически каждый стоматолог встречался с этим в своей практике. Причины этого явления можно классифицировать на 2 группы:
- зависящие от врача (неудачный выбор техники анестезии и обезболивающего раствора; погрешности в технике выполнения);
- зависящие от анатомических и психологических особенностей пациента.
Для устранения психологических причин у пациентов с лабильной психикой (с повышенной эмоциональностью, чувствительностью, возбудимостью) применяют премедикацию: успокоительные средства и седативные препараты.
Во всех остальных случаях врач с ещё большей ответственностью и профессионализмом должен подойти к выбору анестетика и технике исполнения местного обезболивания, начиная с самых первых минут общения с пациентом (сбор анамнеза).
Всегда следует помнить, что зубов, которых нельзя обезболить — НЕТ, просто иногда сложнее этого достигнуть.
Качественное обезболивание сводит к минимуму дискомфорт пациента, позволяет врачам стоматологам выполнять необходимые вмешательства.
Наталья Львовна Майорова врач — терапевт — стоматолог октябрь 2009 г.
Уважаемые коллеги! При копировании информации размещение ссылки на сайт-источник обязательно