С развитием технологии имплантации, все больше и больше пациентов предпочитают этот метод восстановления утраченных зубов, как самый надежный, эстетичный и удобный. Поставил и забыл! Именно так в большинстве случаев и происходит, если только планы врача и его пациента не нарушает самое грозное осложнение, из-за которого имплантат может быть потерян — периимплантит. Это им пугают друг друга посетители многочисленных стоматологических форумов, да так, что некоторые вообще отказываются от мысли об установке имплантата. Давайте в этой статье разберемся, что же такое периимплантит, как его избежать, а при необходимости — лечить.
Что такое периимплантит?
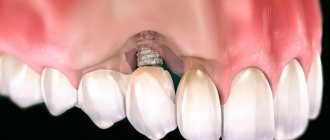
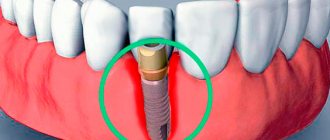
Периимплантит – это воспаление окружающих имплантат тканей и кости, которое, в конечном итоге, без своевременного интенсивного лечения приводит к убыли кости и потере имплантата.
Периимплантит гораздо легче предупредить, чем остановить уже начавшийся процесс. Главная причина заболевания – это бактериальная инфекция, которая может присоединиться, как в сам момент имплантации, и тогда симптомы заболевания появляются спустя несколько дней после операции, так и по прошествии некоторого времени – от нескольких месяцев до нескольких лет.
Вероятные осложнения
В большинстве случаев отечность, дискомфорт, болевые ощущения исчезают через 5-7 дней после имплантации. Если по истечении этого времени симптомы не устраняются или нарастают, следует обратиться к специалисту, чтобы исключить следующие патологии:
- гиперплазия. Стремительное разрастание слизистых в месте имплантации. Для устранения потребуется частичное удаление слизистой ткани;
- свищи, гнойные очаги. Характерным признаком таких последствий может стать белый точечный налет на десне. Воспаление может стать следствием занесения инфекции во время операции, халатности врача, травмирования носовых пазух, некорректного выбора импланта, несоблюдения гигиены ротовой полости, вредных привычек;
- периимплантит. Начало отторжения протеза. О патологии могут говорить кровоточивость, сильная отечность, покраснение, боль, онемение. В данном случае требуется неотлагательное лечение и кюретаж;
- отторжение импланта. В стоматологической практике фиксируется редко. Характеризуется подвижностью установленного стержня. Причиной нарушения могут быть физиологические особенности, ошибки врача, хронические заболевания в фазе обострения, несоблюдение гигиены, вредные привычки.
Для минимизации риска подобных состояний следует соблюдать послеоперационные рекомендации врача.
Почему может начаться периимплантит?
По статистике при имплантации успешно устанавливается и приживается более 95% имплантатов. 5% неудач связаны с разными причинами, но примерно в 1% случаев в потере имплантата «виноват» периимплантит, т.е. воспаление поражает примерно 1 искусственный зубной корень из 100. Нужно понимать, что при любом хирургическом вмешательстве возможны осложнения. Это зависит от состояния здоровья пациента и его иммунной системы. Если у пациента имеются нарушения или может быть снижение иммунитета под воздействием неблагоприятных внешних факторов, это необходимо учитывать. Именно поэтому проведение имплантации требует предварительной тщательной диагностики у хирурга.
Другими причинами инфицирования имплантата и развития периимплантита могут стать:
- Неправильное поведение самого пациента после имплантации:
- недобросовестное соблюдение гигиены,
- нарушение рекомендаций лечащего стоматолога по уходу за имплантатами,
- повышенная жевательная нагрузка, небрежное отношение к своим искусственным зубам, травмы десны возле имплантата,
- курение,
- игнорирование плановых осмотров для контроля состояния корней имплантатов.
- Ошибки специалистов при проведении имплантации:
- была выбрана неподходящая методика протезирования,
- имплантат установлен в неподходящее место,
- имплантат установлен в лунку большего диаметра, чем требовалось,
- была неправильно рассчитана нагрузка на имплантат,
- не была проведена полноценная диагностика и/или неправильно оценено состояние здоровья пациента до имплантации,
- в процессе проведения операции была нарушена ассептика.
- Был установлен некачественный имплантат. Так может случиться по вине стоматолога или по настоянию самого пациента.
- Во рту пациента был источник инфекции – кариозные полости, заболевания пародонта, зубные отложения и камни. Чтобы имплантация прошла без осложнений, на этапе подготовки должны быть устранены все источники возможной инфекции в полости рта.
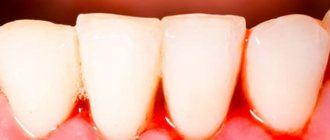
Клинические признаки заболевания на деснах и мягких тканях рта
Мукозит — первая стадия отторжения импланта, на которой поражаются только мягкие ткани. При воспалении твердых тканей приходится говорить о периимплантите. Для орального мукозита свойственны характерные проявления в виде:
- расширения капилляров (эритема), являются следствием воспаления;
- отека пораженного участка, гиперплазии;
- отмирания тканей слизистой поверхности рта, выражается белыми пятнами;
- истончения слизистой оболочки;
- образования небольших язв, расположенных сразу в нескольких местах: на десне, небе, внутренней стороне щек;
- инфицирования язв, которое сопровождается нагноением.
Также оральный мукозит имеет проявления системного характера:
- повышение температуры тела на протяжении длительного периода;
- болевые ощущения;
- дискомфорт во время еды, разговора;
- утрата аппетита, снижение веса;
- воспаление подчелюстных лимфоузлов;
- зуд, сухость во рту.
Симптомы периимплантита:
- Начинается заболевание с покраснения, дискомфорта и отека десны в зоне установленного имплантата.
- Наблюдается кровоточивость десны в проблемной зоне.
- На участке воспаления начинается разрастание соединительной ткани.
- Десна отходит от имплантата, как при заболеваниях пародонта, образуется зубодесневой карман вокруг титанового стержня.
- Из кармана возможно выделение серозной жидкости и гноя, образуется свищ.
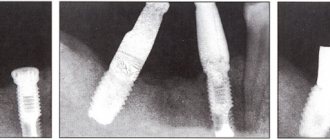
- На рентгенологическом снимке обнаруживается заметная убыль костной ткани вокруг имплантата.
- Имплантат расшатывается, пациент ощущает его подвижность, это провоцирует дальнейшее разрушение кости вокруг титанового стержня.
- В конечном итоге, если воспалительный процесс не купировать, происходит отторжение имплантата.
Комплекс медицинской помощи
Лечение должно быть комплексным, включать механическую чистку с обеззараживанием слизистой и антимикробную терапию. Курс длится на протяжении двух недель.
Какими препаратами лечить
Стадия болезни и сложность протекания влияет на выбор лекарств. Для облегчения состояния больного, профилактики присоединения дополнительной инфекции и быстрого заживления ран применяют препараты:
- йодосодержащие растворы для полоскания;
- гели местного действия (Холисал-гель);
- локальные кортикостероиды (гели, растворы на основе Дексаметазона);
- анестетики (Лидокаин, Тримекаин) при сильных болях;
- группа биологических препаратов (Филграстим, Палифермин);
- Интерферон — для противовирусной терапии;
- средства с экстрактом алоэ, цинком.
Протокол лечения
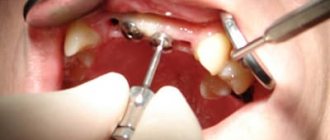
В случае перехода мукозита в периимплантит при лечении показан хирургический протокол:
- визуально определяется размер пораженного участка;
- проводится очистка поверхности имплантата;
- марлевый тампон, смоченный в 2%-ном растворе хлоргексидина, накладывается на участок костного дефекта в течение 5 минут;
- удалив марлевый тампон, дефект промывается смесью 1 г тетрациклина и 20 мл стерильного физраствора;
- в растворе на основе тетрациклина смачивают биоактивный материал (гидроксиапатит);
- материал вводят в место дефекта, закрывают коллагеновой мембраной, смоченной в растворе тетрациклина.
За 2 дня до операции назначается курс системных антибиотиков трижды в день. Перед хирургическим вмешательством — полоскание ротовой полости 0,2% хлоргексидиновым раствором в течение 1 минуты.
Как лечат периимплантит?
Успешность лечения периимплантита зависит от того, на какой стадии развития заболевания оно начато: чем раньше, тем лучше прогноз.
Направлено лечение, прежде всего, на купирование воспаления в очаге и на восстановление костного объема, при начавшейся его потере. Поэтому в лечении выделяют 2 основных этапа – санацию воспаленного участка и хирургическое наращивание кости.
- Прежде, чем приступить к лечению, врач проводит диагностику. Главным этапом такой диагностики будет проведение 3D КТ – компьютерной томографии для точного определения зоны поражения и состояния костной ткани.
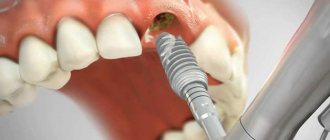
- Затем проводится профессиональная гигиена имплантата и прилегающих участков — удаление мягких зубных отложений и зубного камня с зубной коронки и из поддесневого пространства при помощи ультразвука.
- Далее проводят хирургическую санацию области воспаления — гнойники вскрывают. Очищение зубодесневых карманов проводится так же, как при заболеваниях пародонта — при помощи специальных кюреток или прибора «Вектор». Желательно, чтобы проблемный имплантат не был нагружен.
- Одновременно может быть выполнена костная пластика, по методу направленной костной регенерации с использованием костной стружки и регенерирующих мембран.
- Параллельно пациенту проводят местную и общую антибактериальную терапию, назначают антибиотики.
- Очень важно при лечении периимплантита соблюдение ежедневной гигиены с использованием антисептических препаратов.
Результат лечения обязательно контролируется проведением повторной рентген диагностики.
Необходимо помнить, что периимплантит склонен к частым рецидивам, поэтому после лечения контроль за состоянием имплантатов и повышенное внимание к правильной гигиене ОБЯЗАТЕЛЬНЫ.
Лечение процессов воспаления после имплантации зубов
Терапия постоперационных воспалений десен может быть консервативной или хирургической. Все зависит от стадии и причин патологического процесса. Консервативный метод предполагает чистку конструкции под анестезией и назначение антибактериальной терапии пациенту. Хирургический метод предполагает:
- Обязательную санация ротовой полости.
- Рассечение слизистой и удаление грануляции.
- Химическая и механическая обработка стержня.
- Чистка, коррекция костного ложа.
- Наложение швов.
Все процедуры осуществляют под анестезией, и затем пациенту назначают антибактериальные, антигистаминных препараты. Если же все-таки произошло отторжение импланта, то остается возможность повторной операции. При условии, что челюстная кость имеет достаточную плотность и объем, повторную имплантацию проводят через 4-8 недель.
Профилактика периимплантита
Из всего вышесказанного следует, что периимплантит гораздо легче предупредить, чем потом лечить. Для того, чтобы максимально обезопасить себя от такого осложнения, как непосредственно после имплантации, так и при последующей жизни с имплантатом необходимо:
- Тщательно следить за гигиеной полости рта, использовать для ухода за зубами и имплантатом не только зубную щетку и пасту, но и специальные средства – монопучковую щетку, зубной ершик, специальные зубные нити и ирригатор. Регулярно посещать гигиениста для профессиональной гигиены полости рта.
- Не нарушать рекомендаций лечащего врача непосредственно после процедуры имплантации.
- Внимательно относиться к состоянию своего здоровья, укреплять иммунитет, не курить.
- Своевременно проходить плановые осмотры у лечащего врача с RG диагностикой не реже, чем 1 раз в год, чтобы следить за тем, имеется ли атрофия кости.
- Тщательно выбирать клинику и врача, у которого вы ставите имплантаты.
- Ставить имплантаты тех марок, которые уже зарекомендовали себя среди врачей и пациентов – в данном случае экономия оборачивается против пациента, т.к. если произойдет отторжение имплантата — придется проходить достаточно дорогое лечение и повторно оплачивать имплантацию.
Периимплантит – «Дамоклов меч» для импланта
Имплантологи бьют тревогу: количество пациентов с осложнениями после дентальной имплантации увеличилось в разы за пять последних лет. Врачи и ученые утверждают, что виноват периимплантит – это воспаление мягких и костных тканей, которые контактируют с имплантом.
Главная опасность болезни заключается в том, что кость постепенно истончается, уменьшается в объеме, титановый имплантат уже не держится в челюсти. Самый негативный результат – утрата импланта. Коварство патологии кроется в том, что не знаешь, когда появится периимплантит: через месяц после вживления металлического корня или спустя годы.
Симптомы периимплантита
Периимплантит – не скрытая болезнь: пациент и сам может понять, что «что-то пошло не так», и забить тревогу.
Какими симптомами сопровождается периимплантит:
- воспалилась десна возле импланта: кровоточит, припухает, посинела или покраснела;
- челюстная кость истончается: видно при осмотре ротовой полости или на рентгеновском снимке;
- увеличивается глубина десневого кармана: минимум 3–5 мм, заметен абатмент, имплантат слегка шатается;
- в десневых карманах скапливается гной: появляется свищ в месте воспаления.
В первый год после вживления импланта уменьшение костной ткани на 1–1,5 мм – норма. В дальнейшем – не более 0,2 мм в год. Резорбция выше этих показателей считается патологией и грозит отторжением имплантата.
Диагностика
Определение наличия самого свища не представляет затруднения. Для оценки его глубины и диаметра возможно применение специального зонда, вводимого в образовавшийся ороантральный ход. Для оценки распространенности воспаления и наличия дополнительных ходов возможно использование рентгенографии верхней челюсти с введением контрастного вещества.
Оценка наличия инородного тела или верхушки корня зуба проводится во время рентгенографии или непосредственно в процессе операции по закрытию свища. В случае отсутствия эффекта от антибактериальной терапии, возможно проведение посева микрофлоры для определения ее резистентности к антибиотикам различного типа действия.
Краткая анатомическая сводка
Верхняя челюсть содержит в себе гайморову пазуху (верхнечелюстной синус), альвеолярный отросток, расположенный под синусом и ряд иных анатомических образований. При отсутствии патологии, корни зубов верхней челюсти плотно зафиксированы в альвеолярном отростке. В норме между верхушками корней зубов и полостью пазухи находится от 3 до 15 мм костной ткани.
Свищ — патологический ход, образовавшийся вследствие инфекционно-воспалительного процесса. Ввиду того, что при проведении синус лифтинга количество костной ткани уменьшено, то при попадании инфекции в операционную рану происходит расплавление мягких и твердых тканей альвеолярного отростка и дна гайморовой пазухи. Формируется ороантральное соустье, свищ сообщающий полость синуса с ротовой полостью.
Мнение врачей
Аркадий Петрович Андрохонин
«После проведения имплантации возможно возникновение отечности, болевых ощущений и кровоточивости послеоперационной раны. Однако в норме эти симптомы не должны усиливаться со временем и пройти через неделю максимум. Если вышеперечисленные признаки беспокоят более длительное время, стоит обратиться за медицинской помощью. Если на швах или рядом с имплантатом пошел гной — это говорит о развитии воспалительного процесса и наличии серьезного риска отторжения конструкции».
Нарастающий отек
После установки импланта соответствующая часть лица часто отекает, но через три-пять дней все возвращается в норму. Длительно сохраняющаяся отечность говорит об осложнении. Причиной патологической реакции могут стать:
- развивающая инфекция;
- аллергическая реакция на титановый имплант;
- неправильная подготовка к операции;
- нарушения работы кровеносной и лимфатической системы.
Не стоит пытаться самостоятельно снять отек, если он продолжает нарастать. Лучше обратиться за помощью к стоматологу.
Что делать для профилактики осложнений после вживления импланта
Для начала стоит внимательно подойти к выбору клиники, где будет проводиться имплантация. Стоматология должна иметь современное оборудование и работать с качественными, проверенными дентальными системами, производители которых не вызывают ни малейшего сомнения. Врачи в клинике должны обладать необходимыми навыками, знаниями и опытом. При выборе стоматологии и имплантолога следует внимательно изучить отзывы реальных пациентов клиники.
Стоматолога в профилактических целях необходимо посещать, как минимум каждые полгода. При возникновении каких-либо неприятных ощущения или симптомов развития патологических процессов посещение стоматологии должно быть незамедлительным.
После имплантации следует отказаться от употребления спиртных напитков, курения, необходимо избегать любых механических повреждения десен, щек и челюстной кости. После вживления имплантата и через год после операции следует сделать рентген, это позволит своевременно выявить атрофию челюсти.
Чистить зубы нужно дважды в день, при этом не стоит ограничиваться обычной зубной щеткой. Для очищения ротовой полости стоматологи рекомендуют использовать ирригатор, чей принцип работы заключается в удалении остатков еды и бактерий из межзубных пространств и зубодесневых складок при помощи сильного напора воды. Эффективно очистить ротовую полость помогут электрические, ультразвуковые и ионные зубные щетки.
Соблюдение данных рекомендаций минимизирует риск развития осложнений после проведенной операции по вживлению.