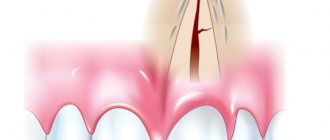
У детей с дизартрией подвижность речевых и мимических мышц сильно ограничена, поэтому они произносят практически все звуки нечетко и неправильно, имеют тихий голос, нарушенный ритм дыхания. Они не умеют прожевывать твердую пищу, полоскать рот, застегивать пуговицы, рисовать, любые действия, требующие точных движений, даются им с большим трудом.
В своей практике логопеды чаще всего сталкиваются с относительно легкими формами дизартрии. Иначе их называют стертой формой или дизартрическим компонентом. Если тяжелые степени дизартрии легко диагностировать, то стертые формы нарушения способен распознать только опытный логопед или невролог.
Многие дети с дизартрией могут к моменту постановки диагноза уже какое-то время посещать логопедические группы, но без какого-либо результата. Некоторые малыши в раннем детстве (1-2 года) наблюдались у невролога, но были сняты с учета при наступлении видимых улучшений.
Дизартрия опасна тем, что она серьезно тормозит речевое развитие ребенка, поскольку утрачены связи между речевыми центрами коры головного мозга и артикуляционным аппаратом. Нарушается вся произносительная сторона речи. Ребенок говорит, но поскольку он произносит все звуки невнятно, его сложно понять. Если вовремя не начать коррекцию, то в школе у ребенка начнутся серьезные проблемы с овладением письменной речи – дислексия и дисграфия.
Когда нужно обращаться к специалистам?
Обычно ребенок-дизартрик попадает к логопеду в 4-5 лет. Это довольно поздно, но при грамотной коррекции и регулярных занятиях нарушение удается минимизировать к моменту поступления в первый класс. Чем раньше вы обратитесь к специалистам, тем выше шансы на успех.
Определить, есть ли у ребенка проблемы с подвижностью речевого аппарата, поможет простой тест. Встаньте перед зеркалом, выполняйте задания сначала сами, потом попросите ребенка их повторить:
- улыбнуться, а потом вытянуть губы трубочкой. Работают только губы, зубы сомкнуты, подбородок не двигается;
- высунуть язык, а потом убрать его;
- приоткрыть рот и распластать язык на нижней губе, удерживать его в таком положении 5 секунд;
- широко открывать и закрывать рот, шлепая губами;
- открыть и закрыть рот, сделать губами трубочку, повторить несколько раз;
- открыть рот, кончиком коснуться уголков рта, поводить языком туда-сюда, подражая маятнику часов.
Учтите, что делать, какие-либо выводы, можно только после того, как ребенок предпринял несколько неудачных попыток, ведь с первого раза он может не понять, что от него требуется. Поводами для обращения к неврологу или логопеду являются следующие признаки:
- ребенок не может сразу найти нужное положение для речевых органов;
- с трудом удерживает их в заданном положении;
- улыбка и высунутый язык как бы съезжают в сторону;
- он не может выполнить отдельные движения;
- непроизвольные синхронные движения речевых органов.
На дизартрию также указывают неразвитая мелкая моторика, неловкость, трудности в удержании равновесия, чрезмерное напряжение или расслабление мышц лица и шеи, произношение в нос. Если вы заметили хотя бы два-три из перечисленных признаков, немедленно покажите малыша логопеду и неврологу.
У ребенка текут слюни: что делать?
В день у обычного человека вырабатывается от 500 мл до 2 000 мл слюны. Она играет важную роль в нашем организме: смачивает пищу, способствует пережевыванию и проглатыванию, увлажняет язык и губы во время разговора, способствует нормальной речи, очищает зубы и десны и поддерживает нормальную гигиену полости рта. Слюна регулирует кислотность в пищеводе (слюна имеет щелочной PH), разрушает микроорганизмы и очищает от токсических субстанций, усиливает восприятие вкуса, начинает переваривание углеводов (содержит для этого ферменты). Однако при некоторых заболеваниях количество слюны увеличивается и она вытекает изо рта, что, в свою очередь, доставляет дискомфорт.
Почему это случается и что с этим делать, разбираемся с Натальей Саввой — кандидатом медицинских наук, доцентом, директором Благотворительного фонда «Детский паллиатив» по научно-методической работе.
Что такое слюнотечение?
Вытекание слюны изо рта может возникать при:
- Повышенном образовании слюны (гиперсаливации).
- Нарушении глотания слюны и мокроты (при нарушении смыкания губ и нарушении глотания — дисфагии).
Каждый ребенок имеет свою причину или сочетание данных факторов. Поэтому для подбора правильного лечения нужно выяснить, что лежит в основе слюнотечения у каждого ребенка индивидуально.
У здоровых детей бывает слюнотечение?
Обычно слюни текут у детей до года (пик приходится на 5-6 месяцев). Полностью это возрастная особенность исчезает к двум годам — к этому моменту у ребенка функционально созревает ротовая полость.
Кроме того, повышенное слюнообразование у детей возникает, когда у них растут зубы, они находятся в психоэмоциональном возбуждении, если их тошнит и рвет.
Слюнотечение может возникнуть из-за вкуса или запаха еды, специй, кислоты, приятных и неприятных физических и эмоциональных стимулов, а также в предвкушении еды или от страха боли.
Что может вызывать слюнотечение или усиливать его?
Диагностика нарушений функций глотанияКакие есть основные признаки дисфагии, когда нужно проводить тестирование методом трехглотковой пробы Кристина ОсотоваМастерская заботы
Уход
Причинами слюнотечения или его усиления могут стать:
- Потеря контроля за слюнотечением.
- Неадекватное закрытие губ и открытый рот.
- Нарушение или отсутствие чувствительности в ротоглотке.
- Нарушение движения языка.
- Нарушенный тонус языка и губ.
- Дисфагия (нарушена частота глотания и трудности с проглатыванием).
Эти состояния могут вызывать или усиливать нарушение позиционирования (плохой контроль головы и шеи), проблемы с зубами и зубные конструкции, использование лекарственных препаратов (например, для лечения эпилепсии).
При каких заболеваниях повышается слюнотечение?
Есть заболевания, при которых слюнотечение усиливается: временно или хронически, в зависимости от того, можно ли вылечить причину слюнотечения.
Повышенное образование слюны и/или нарушение удержания слюны в полости рта возникает при:
- Органических поражениях центральной системы (детский церебральный паралич (ДЦП), паралич тройничного лицевого нерва, нейродегенеративные заболевания центральной нервной системы). У большинства детей с ДЦП нарушены глотание и контроля вытекания слюны, они не могут смыкать губы во время глотания. На нарушение проглатывания слюны влияет спастика и дистония мышц: это вызывает проблемы с управлением языком, высокий тонус языка и мышц ротоглотки, спастическое сокращение верхнего сфинктера пищевода, нарушение координации в работе между глоткой и этим сфинктером. Кроме того, на нарушение глотания влияет потеря контроля над удержанием головы и шеи.
- Нейромышечных заболеваниях (спинальная мышечная атрофия, миодистрофия Дюшенна, миопатии, миастении, миозиты). При нейромышечных заболеваниях тонуса мышц (например, СМА, миодистрофия Дюшенна) слюнотечение бывает из-за нарастающей атонии мышц губ, ротоглотки, пищевода, желудка, кишечника, присоединения гастростаза (задержка опорожнения желудка) и гастро-эзофагеального рефлюкса.
- Когнитивных и психических нарушениях. Слюнотечение может развиваться из-за задержки психомоторного развития (нарушение формирования и развития глотательных движений, неэффективное и не частое глотание, неполное закрытие губ во время глотания).
- Заболеваниях «ухо-горло-носа». Острые инфекционные процессы ротовой полости и глотки (гингивит, стоматит, вызванный вирусами, бактерии, грибками) вызывают поражение слизистой, а также болевой синдром и проблемы с проглатыванием. Это вызывает слюнотечение, например, при тонзиллите, перитонзиллярном или ретрофарингеальном абсцессе, эпиглотитте.
- Заболеваниях желудочно-кишечного тракта, пищевода (гастро-эзофагеальный рефлюкс, гастропарез, гастростаз, панкреатит).
- Семейной вегетативной дисфункции (синдром Райли-Дея), болезни Вильсона, синдроме Ретта.
- Дефиците витамина В3.
- При приеме лекарств. Гиперсаливацию вызывают разные лекарства: противоэпилептические (клоназепам), обезболивающие (морфин), пилокарпин, галоперидол; бензодиазепины.
Чем лечится слюнотечение?
- Консервативная нефармакологическая терапия
Как правильно обрабатывать полость рта тяжелобольногоПоказываем, как именно и в каких положениях можно чистить зубы Кристина ОсотоваМастерская заботы
Уход
Важно вовремя выявить и начать лечение причины слюнотечения, следить за гигиеной полости рта, регулярной чисткой зубов, снятием зубного налета. Желательно заменить препараты, вызывающие или усиливающие слюнотечение (только после консультации с врачом). Водите ребенка к стоматологу чаще — каждые 4-6 месяцев.
Физиотерапия улучшит смыкание челюстей и работу языка, разработает подвижность языка, его силу и расположение в ротовой полости, улучшит смыкания губ, особенно во время глотания. Также полезны позиционирование и разработка глотания (логопедический массаж).
Если у ребенка умеренное слюнотечение, нормальный или почти нормальный интеллект и высокая мотивация избавиться от слюнотечения, может помочь поведенческая или биофидбэк терапия. Правильность глотания отслеживается родителями или с помощью специальных компьютерных программ.
Чтобы слюна не раздражала кожу или при возникновении мацерации (набухание и сморщивание кожи от длительного контакта с водой) используйте барьерный крем или мазь.
- Фармакотерапия
Важно Препараты начинают с минимальных доз и наращивают до максимальных осторожно в зависимости от клинического эффекта.
- Антихолинэргические препараты — атропин, бензатропин месилат, скополамин, гиосцин — уменьшают объем выделения слюны. Но могут иметь побочные эффекты: нарушение резкости зрения, сухость во рту, запор, задержка мочи.
- Скополаминовый или гиосциновый пластырь (на фотографии — за ушком ребенка). Они действуют 48 или 72 часа, их приклеивают на кожу за ушной раковиной.
- Гликопирролат — лекарство пролонгированного действия (8-12 часов), имеет минимум побочных эффектов. Препарат в 5-6 раз эффективнее атропина, эффективен у 90% пациентов с гиперсаливацией.
Фото Александры Глаголевой
- Ботуллинотерапия
Ботуллинотерапия используется для лечения мышечной спастики, например, при ДЦП. Лекарство блокирует нервные импульсы в мышцах, потовых и слюнных железах. При слюнотечении лекарство в условиях дневного стационара (круглосуточное наблюдение не требуется) под контролем УЗИ и местной анестезией вводится непосредственно в слюнную железу.
Терапия состоит из четырех уколов, которые ставят в подчелюстные и околоушные железы. В среднем слюноотделение уменьшается на 6 месяцев. Побочные эффекты минимальны, обычно проявляются в месте инъекции. Могут незначительно нарушиться речь и глотание.
- Хирургическое лечение
Хирургическое лечение назначают детям старше 6 лет с профузным неконтролируемым слюнотечением (если консервативная терапия не имеет эффекта в течение 6 месяцев).
Есть разные виды хирургических операций для лечения слюнотечения (например, деиннервация слюнной железы, иссечение слюнной железы (например, подчелюстной), перевязка протока слюнной железы и др). Операция длится 60-90 минут, требует общего наркоза и круглосуточного пребывания в больнице в течение нескольких дней.
При иссечении слюнных желез есть высокий риск повреждения близлежащих нервов и паралича мускулатуры, которую этот нерв иннервирует. Побочные эффекты в ранний период после операции могут включать кровотечение, отек, инфекцию и нарушение глотания.
Осложнения слюнотечения
Слюнотечение – это косметический дефект. Он может привести к социальной изоляции и иметь очень тяжелые психологические последствия для ребенка и всей семьи. Слюнотечение может вызвать у ребенка эмоциональный и физический дискомфорт. Дети со слюнотечением могут промачивать не только собственные игрушки и книжки, но и вещи окружающих людей, что особенно негативно воспринимается в общественных местах и организованных детских коллективах. Сильное слюнотечение увеличивает нагрузку на родителей: нужно постоянно менять вещи и промакивать слюну.
Слюнотечение способствует распространению инфекции, потере жидкости и электролитов, в тяжелых случаях может стать причиной дегидратации (обезвоживания), ухудшения артикуляции и речи.
Как одевать ребенка с сильным слюнотечением?
Адаптивная одежда для детейКакую одежду можно подобрать детям с контрактурами и протезами, и почему подростки с инвалидностью хотят выглядеть, как обычные ребята Катерина Печуричко
Паллиативная помощь детям
Слюнявчики и шарфы
Если слюнотечение сильное, используйте непромокаемые слюнявчики (например, силиконовые с карманом для сбора слюны или двойные с непромокаемым нижним слоем). Более взрослому ребенку поверх слюнявчика можно надеть красивый впитывающий слюну цветной платок с узором (так промокание менее заметно). Запасите несколько платков одного цвета: так будет незаметна их замена (менять платки нужно часто, чтобы не размножались бактерии и вещи на пахли).
Жилеты
Если промокает одежда, менять ее часто неудобно: надевайте поверх одежды жилеты, которые легко снимать и менять по мере промокания. Можно использовать ткань для ветровок, чтобы жилетка промокала медленнее.
Липучки
Воротники и другие части одежды могут быть на липучках, которые быстро отстегиваются и позволяют быстро сменить одежду даже в общественных местах.
Создано с использованием гранта Благотворительного фонда «Абсолют-Помощь»
Использовано стоковое изображение от Depositphotos.
Как помочь ребенку с дизартрией?
Детям-дизартрикам с легкой и средней степенями нарушения, в первую очередь, необходимы регулярные занятия с логопедом, владеющим техникой логопедического массажа. Заниматься нужно не реже трех раз в неделю. Если у вас нет возможности посещать специалиста, то в домашних условиях нужно выполнять хотя бы отдельные элементы логопедического массажа. Кроме того, являются обязательными:
- комплекс артикуляционной гимнастики;
- игры и упражнения, направленные на формирование правильного речевого дыхания (хорошо зарекомендовал себя комплекс Стрельниковой);
- пальчиковые игры;
- массаж для расслабления мышц на придание им тонуса;
- развитие мелкой моторики – пазлы, мозаика, игры с песком и водой, лепка, рисование цветным рисом, конструкторы, упражнения с кольцом су-джок и пр.;
- общее укрепление здоровья ребенка, в частности, нервной системы.
Детям с дизатрией обычно хорошо даются упражнения, где нужно выполнять действия по образцу. Если, например, вы учите малыша застегивать пуговицы, сначала покажите это на кукле, потом на себе, затем уже на одежде самого ребенка, направляя каждое его движение. По тому же принципу вам придется выполнять и артикуляционную гимнастику, и дыхательные упражнения: сначала вы даете ребенку образец, а потом под вашим руководством он совершает движения самостоятельно.
Как понять, что малыш подавился
Есть множество очевидных признаков, по которым можно понять, что ребёнок поперхнулся или подавился. Этот процесс делится на две стадии: лёгкую и тяжёлую.
Симптомы лёгкой стадии:
- ребёнок находится в сознании;
- кашель;
- рвота;
- плач;
- нет остановки дыхания.
Если малыш может плакать, значит, его дыхательные пути свободны. Из-за интенсивного кашля часто возникает рвота. Кашель и рвота очистят лёгкие и выведут наружу частицы пищи. Не стоит сильно хлопать ребёнка по спине, потому что организм уже включил свои защитные механизмы. Нельзя переворачивать его вниз головой, это только навредит. Надо посидеть рядом с ребёнком, пока он откашливается, и успокоить его.
Если у малыша тяжёлая стадия, то ему понадобится серьёзное лечение. Без экстренной помощи счёт идёт на минуты: ребёнок может задохнуться и умереть.
Признаки тяжёлой стадии:
- затруднённое дыхание;
- потеря сознания;
- ребёнок раскрывает рот, но не может издать ни звука;
- испуганные глаза широко открыты;
- малыш держится руками за горло;
- слюнотечение;
- посинение кожи.
Нужно немедленно вызвать «скорую помощь». Самостоятельно нельзя принимать никаких действий, особенно если малыш подавился не пищей, а каким-нибудь твёрдым предметом. Инородное тело из дыхательных путей может извлечь только опытный квалифицированный врач.
Как помочь мышцам?
Упражнения для речевого аппарата бесполезны, пока мышцы слишком расслаблены или, наоборот, напряжены. Поэтому перед занятиями следует проводить массаж лицевых, шейных и плечевых мышц. В первую очередь это легкие поглаживания, резких движений совершать нельзя. Уложите малыша так, чтобы его голова находилась на ваших коленях, под прямым углом к вашей груди. Движения совершаются двумя руками с обеих сторон лица одновременно по следующим направлениям:
- от середины лба к вискам;
- от бровей к линии волос;
- от середины лба по щекам к шее и плечам;
- от ушных мочек через щеки к носовым крыльям;
- от уголков рта сначала к середине верхней губы, потом — к середине нижней губы, затем – к крыльям носа.
Если мышцы очень напряжены, то движения должны быть все время очень легкими, если же они расслаблены, то следует чередовать энергичные разминания и щадящие поглаживания.
Это общие советы родителям детей с дизартрией. Конкретные комплексы игр и упражнений и лекарственные препараты, если они необходимы, подбирают только логопед и невролог, исходя из особенностей состояния ребенка.
Дата публикации: 03.10.2019. Последнее изменение: 13.01.2020.
Что делать, если подавился новорожденный или младенец до 1 года
Грудные дети часто могут подавиться материнским молоком. Это происходит по разным причинам:
- Неправильное прикладывание младенца к груди — во время кормления голова младенца должна располагаться выше области ножек и таза.
- Долгие перерывы между кормлениями — голодный младенец сосёт грудь (бутылочку) чересчур быстро и сильно. Не успевая глотать, он может подавиться.
- Слишком большое количество молока в груди — молоко течёт чересчур быстро, и младенец не успевает всё проглотить. То же самое происходит, если в соске бутылочки очень большое отверстие.
Необходимо научиться правильно прикладывать младенца к груди. Если он поперхнулся во время кормления, нужно оказать первую помощь:
- Поднять обе ручки младенца вверх.
- Вытянуть руку и положить на ней младенца. Лицо должно оказаться в материнской ладони. Ягодицы должны располагаться выше головы.
- Надо работать нижней частью внутренней стороны ладони. Необходимо 5 раз осторожно толкнуть ребёнка между лопатками. Движения должны выполняться сверху вниз.
- Затем перевернуть младенца на спину так, чтобы ягодицы оставались выше головы. Надо 5 раз аккуратно надавить под рёбрами, чтобы вытолкнуть молоко из лёгких.
- Чередовать эти два способа, пока младенец не задышит сам.
Если кусок еды застрял в гортани, можно нажать пальцем на кончик языка, чтобы вызвать рвоту, или поднять малыша за ноги лицом вниз.
Если младенец потерял сознание или стал задыхаться, то первую помощь нужно оказывать до приезда «скорой помощи». Все действия надо выполнять с силой, но не резко.
Младенца, в рацион которого ввели прикорм, необходимо научить правильному поведению за столом (не смеяться и не разговаривать с полным ртом).
Что делать, если ребёнок перестал дышать
Иногда стресс или спазм гортани приводят к тому, что малыш перестаёт дышать. В этом случае надо срочно оказать помощь.
- Уложить его на бок.
- Слегка запрокинуть его голову назад.
- Приподнять его подбородок.
Если ничто не помогает, надо вызвать «скорую» и делать ребёнку искусственное дыхание:
- Ребёнок лежит на спине, запрокинув голову. Рот должен быть приоткрыт. Надо вынуть изо рта все посторонние предметы.
- Родитель делает два глубоких вдоха в рот ребёнка. Если грудь малыша двигается, значит, он может сам дышать. Если нет, надо продолжать реанимационные действия.
- После 2 вдохов надо сделать непрямой массаж сердца. Надо положить ладони так, чтобы одна оказалась поверх второй. Руки нужно положить на грудь ребёнка и сделать несколько сильных толчковых движений. Грудь малыша должна выпрямляться после каждого удара. Всего надо сделать 15 нажатий.
- Если дыхание и сердцебиение не вернулись, то реанимационные действия продолжают. На 2 вдох приходится 15 нажатий на грудь.
Эти мероприятия надо повторять до приезда «скорой помощи». Фельдшер заберёт малыша в больницу, где будет сделана операция по извлечению инородного тела.
Первая помощь ребёнку старше 1 года
Дети старше 12 месяцев легко воспринимают эмоции окружающих, поэтому могут испугаться, если боится мама. Нужно постараться быть спокойной и невозмутимой. Малыш сам может откашляться. Если этого не происходит, надо слегка нажать на кончик языка, чтобы началась рвота.
Если же ничто не помогает, то нужно оказать первую помощь по Хэймлиху. Есть два алгоритма: для тех, кто в сознании, и для тех, кто в бессознательном состоянии.
Если малыш в сознании и может стоять или сидеть:
- Сжать правую руку в кулак, а левую положить поверх правой.
- Обхватить его сзади и положить свои руки в пространство между пупком и рёбрами ребёнка.
- Согнув руки в локтях, несколько раз толкнуть ребёнка в эту область. Эти движения надо выполнять, пока малыш не начнёт свободно дышать.
Если ребёнок без сознания:
- Уложить его на спину и сесть на его бёдра. Голова малыша лежит ровно и прямо.
- Руки расположить в области между рёбрами и низом живота. Правая рука — в кулак, левая — поверх неё. Обе руки согнуты.
- Сделать несколько быстрых толчков вверх в сторону диафрагмы. Продолжать, пока не восстановится дыхание.
Генри Хэймлих изобрёл очень эффективную методику, которая спасла много жизней.