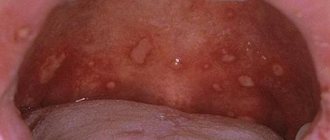
Красный плоский лишай полости рта
Подбор медикаментов производят, исходя из причины, остроты процесса и сопутствующих патологий. При бессимптомном течении и единичных папулезных элементах порой даже не требуется какого-либо медикаментозного вмешательства. Эрозивные и язвенные поражения, напротив, нуждаются в своевременной терапии, в противном случае велик риск ухудшения состояния пациента и присоединения инфекции. Для купирования воспалительного процесса используются топические кортикостероиды. Пероральные формы применяют только в крайне тяжелых случаях. При первых признаках улучшения дозировку препарата необходимо снизить и в дальнейшем произвести отмену во избежание побочных эффектов. Помимо топических стероидов, местное лечение заболевания включает в себя обезболивание (раствор анестезина или пиромекаина) и ускорение регенерации (метилурацил, витамин Е в масле). Для профилактики кандидоза на фоне применения стероидных гормонов рекомендуется прием противогрибковых средств перорально (флуконазол, Нистатин) или в виде мазей (Гризеофульвин, Кетоконазол). В ряде случаев с целью местной иммуносупрессии могут назначаться топические ингибиторы кальциневрина (Такролимус, Пимекролимус). Для ускорения регенерации тканей рекомендуется прием поливитаминов.
Всем пациентам с нервными расстройствами необходима седативная терапия (настойка валерианы и пустырника, Феназепам, Сибазон). Пациентам с отягощенным аллергологическим анамнезом требуется гипосенсибилизирующая терапия (Кларитин, Зиртек, Эриус). Если заболевание сопровождается иммунодефицитом, назначают иммуномодулирующую терапию (Ликопид, Миелопид, Интерферон). Для улучшения активности ферментов и ускорения синтеза нуклеиновых кислот используются противомалярийные препараты (Делагил, Резохин).
Также эффективны физиотерапевтические методы (электро- и фонофорез), а некоторым пациентам с длительно незаживающими эрозиями при вероятности малигнизации рекомендуется хирургическое вмешательство. Кроме того, всем без исключения пациентам необходимо провести полноценную санацию полости рта и устранить все раздражающие факторы (острые края зубов, нависающие пломбы, травмирующие ортопедические конструкции) и очаги хронического воспаления (кариес, пульпит, пародонтит). Необходимо отказаться от курения, спиртного, горячей и острой пищи и придерживаться щадящей диеты. Важно не допускать нервного перенапряжения и по возможности избегать стрессов.
Прогноз и профилактика красного плоского лишая полости рта
Своевременная постановка диагноза и выявление причин позволяют подобрать патогенетическую терапию и провести успешное лечение. В таком случае прогноз заболевания благоприятный. Но поскольку красный плоский лишай полости рта относится к хроническим дерматозам, пациент должен находиться на диспансерном учете и регулярно проходить обследование у дерматолога и стоматолога. Отсутствие необходимого медикаментозного вмешательства приводит к отягощенному течению и появлению осложнений. Профилактика красного плоского лишая состоит из соблюдения требований гигиены полости рта, прохождения профосмотров стоматолога 1 раз в полгода, лечения стоматологических и соматических заболеваний, отказа от курения и других вредных привычек.
Введение
Красный плоский лишай (КПЛ) является опосредованным Т-клетками хроническим воспалительным заболеванием с высыпаниями на коже и слизистых оболочках и неизвестной этиологией. Дерматоз характеризуется папулезной сыпью на коже и в большинстве случаев возникает в возрасте от 30 до 60 лет. Однако, все чаще КПЛ наблюдается у детей. Это может повлиять на слизистые оболочки, особенно рта и половых органов, и очень редко, на слизистые оболочки заднего прохода, носа, гортани, конъюнктивы и уретры. Поражения слизистых оболочек рта встречаются у 50-70% пациентов с КПЛ и могут быть единственным проявлением в 20-30% случаев. Тем не менее, поражения кожи при КПЛ рта наблюдались у 15% пациентов. По оценкам, распространенность орального КПЛ (ОКПЛ) колеблется от 0,5 до 4% от общей численности населения и чаще встречается у женщин. Целью данного исследования является анализ этиопатогенеза, клинических проявлений, диагностики и лечения ОКПЛ.
Этиопатогенез
Хотя и считается, что ОКПЛ является опосредованным Т-клетками аутоиммунным заболеванием, его причина остается неизвестной. Текущие данные свидетельствуют о том, что болезнь связана с изменением клеточного иммунитета, вызваным эндогенными или экзогенными факторами, которые являются результатом измененной реакции на аутоантигены. Большинство активированных Т-клеток в воспалительном инфильтрате при ОКПЛ являются CD8 +. Активированные Т-клетки воспалительного инфильтрата связанны с увеличением производства Th1 цитокинов (IL-1, IL-8, IL-10, IL-12, TNF- α ), увеличивают экспрессию молекул межклеточной адгезии (ICAM-1) на клетках Лангерганса и макрофагов. Другие механизмы, которые также могут быть вовлечены в этиопатогенез заболевания, обусловлены дегрануляцией тучных клеток и активацией матричных металлопротеиназ. Более того, некоторые исследователи считают, что хроническое течение ОКПЛ можно отчасти объяснить недостаточностью механизмов иммуносупрессии при посредничестве трансформирующего фактора роста бета. Однако, причины, которые приводят к возникновению процесса еще не были полностью выяснены.
Отношения между ОКПЛ и вирусом гепатита С не является стабильным, так как распространенность этого вируса у пациентов варьирует в зависимости от исследований, начиная от 0% до более 60%, в зависимости от страны, где эти исследования проведены. Частота выявления инфекции HCV у пациентов с КПЛ высока в Японии, Италии и Бразилии и низка в США, Франции, скандинавских странах, Великобритании и Германии. Причины разницы в распространенности инфекции HCV в различных географических районах не были четко объяснены, но это, как полагают, связано с различиями в социально-экономическом положении и с особенностями отбора субъектов (средний возраст и пол) в соответствующих странах. Не смотря на эту географическую неоднородность, в пользу гипотезы, что некоторые генетические изменения могут способствовать развитию ОКПЛ в подгруппе пациентов с гепатитом С, указывает повышенная частота HCV у пациентов с КПЛ. Недавний мета-анализ литературы привел к выводу, что HCV связан со статистически значимым риском для развития ОКПЛ, предполагая, что присутствие либо HCV или определенных типов КПЛ может быть использовано в качестве прогнозирующих маркеров друг с другом в определенных географических регионах. Таким образом, предполагается, что исследование нарушений печени или гепатита С у больных с ОКПЛ должно проводиться только у лиц с подозрительным клиническим и эпидемиологическим анамнезом.
Генетический полиморфизм некоторых цитокинов также, кажется, связан с клиническими проявлениями заболевания. Полиморфизм интерферона был связан с КПЛ с изолированным ОКПЛ без высыпаний на коже, и полиморфизм TNF- α был связан с формами, которые поражают слизистую оболочку полости рта и кожи. ОКПЛ является генетически детерминированным заболеванием. Однако, эти выводы должны быть подтверждены исследованиями, проводимыми в разных географических районах.
Тяжелая форма заболевания, так называемый «вульвовагинит-десневой синдром» при КПЛ, как предполагается, связан с HLA класса II аллели (HLA-DBQ1).
Интересен факт наличия высыпаний, идентичных КПЛ при реакции трансплантат против хозяина (РТПХ). Клинические и гистологические результаты лихеноидных поражений полости рта при РТПХ неотличимы от идиопатических поражений ОКПЛ. При РТПХ Т-лимфоциты донора ткани атакуют антигены малого комплекса гистосовместимости клеток-хозяина. Таким образом, РТПХ представляет собой интересную модель в изучении патофизиологии ОКПЛ.
Некоторые авторы также показали, что оральные лихеноидный реакции могут возникнуть в результате контакта со стоматологическими восстановительными материалами, особенно содержащие амальгамы, металлическую ртуть или аммиачную ртуть. Это может быть доказано в тех случаях, в которых замена этих материалов приводит к улучшению ОКПЛ.
Связь с психологическими факторами варьирует в зависимости от авторов. Дискутируются 2 положения: 1) психические расстройства (тревога, депрессия) участвуют в генезисе болезни; 2) психические расстройства (тревога, депрессия) являются следствием хронических болевых поражений. В исследовании 16 пациентов с ОКПЛ без психических жалоб и без субъективной необходимости психиатрической помощи психиатрическая экспертиза показала, что 5 из них имели умеренные психические расстройства и один имел признаки «невроза». Ассоциация с депрессией сообщается некоторыми авторами и опровергается другими.
Клинические проявления
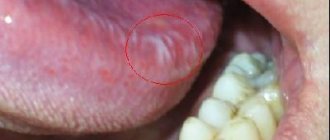
ОКПЛ проявляется в следующих формах: сетчатый, атрофический, папулезный, эрозивный, буллезный и эритематозный. Эти различные клинические проявления представляют вариации интенсивности и продолжительности заболевания. Эти различные формы могут сосуществовать одновременно, а преобладающая клиническая морфология может меняться с течением времени у одного и того же пациента. ОКПЛ часто двусторонний и симметричный, что отличает его от контактной лихеноидной реакции слизистой оболочки полости рта. Односторонние поражения ОКПЛ редки и нетипичны. Наиболее часто поражаются слизистая оболочка щек и десен, задняя часть языка, слизистая губ. Слизистая оболочка десен часто выглядит в форме «хронического десквамативного гингивита.» ОКПЛ может появляться на местах травмы слизистой (кёбнеризация).
Преимущественно поражения при ОКПЛ представлены небольшими беловатыми опалесцирующими и ороговевающими (чешуйки сидят плотно и не снимаются шпателем)папулами. Поражения могут иметь различные узоры. Поражения в задней части языка имеют тенденцию к большему ороговению, изолированности или образованию бляшек за счет специфических особенностей эпителия в этой части. В результате длительного существования такие высыпания склонны к атрофии. Депапиляция языка, вызванная атрофией, может привести к вкусовым изменениям с чувством жжения при контакте с некоторыми продуктами питания.
При эрозивной форме наблюдаются ярко-красные хорошо разграниченные эрозии, окруженные типичными папулами. Редко, при быстро прогрессирующем течении, могут возникать пузыри. Боль, как правило, интенсивная и может повлиять на качество жизни пациента.
Поражения идентичные тем, которые описаны выше, могут также появиться на красной кайме губ и, как правило, диффузно поражают эту область. Однако, они почти всегда не выходят за границу между красной каймой и кожей губ, в отличие от некоторых других хейлитов.
Проявления формы «десквамативного гингивита» свойственны и могут произойти изолировано или с поражением в других областях. На деснах имеются болезненные эрозии, которые препятствуют чистке зубов.
У темнокожих лиц возможна остаточная пигментация слизистой (пигментный КПЛ).
Повреждения в результате реакции, вызванной контактом слизистых оболочек с зубными протезами, содержащими металл неотличимы от идиопатического КПЛ, за исключением того, что они распределены на слизистой оболочке асимметрично, на участках слизистой, соприкасающихся с зубными протезами. Корреляции между степенью и тяжестью оральных и кожных поражений при КПЛ не наблюдается. Сопутствующие внеротовые высыпания в области головы, ногтей, конъюнктивы, пищевода, гортани, уретры, влагалища, вульвы и перианальной области могут привести к тяжелому дерматозу. Сочетание тяжелых форм орального и полового КПЛ была недавно выделена в «вульвовагинит-десневой синдром» («vulvovaginal-gingival syndrome» ).
Несколько публикаций, особенно статьи в стоматологических журналах, были посвящены «предраковому» потенциалу ОКПЛ поражений. Действительно, некоторые исследования были проведены на эту тему, но с неубедительными результатами в отношении возможных «рисков злокачественности». На наш взгляд, развитие плоскоклеточного рака при КПЛ происходит только в очень старых атрофически-рубцовых поражениях, но это бывает редко.
В отличие от кожного КПЛ, который в большинстве случаев протекает с краткосрочными обострениями и почти всегда хорошо поддается лечению или регрессирует после нескольких месяцев, ОКПЛ характеризуется хроническим длительным упорным течением и стойкостью к терапии.
Диагноз
Диагноз устанавливается на основании клинического и гистологического обследования. Гистопатологические проявления включают акантоз (при ороговевающих поражениях), атрофию (при старых поражениях), отсутствие (эрозивное поражение) эпителия. Существует поверхностный лимфоцитарный воспалительный инфильтрат в месте соединения эпителия с собственной пластинкой. Материал для биопсии должен браться предпочтительно из ороговевающих областей, чтобы избежать эрозии, поскольку они лишены эпителия, что делает трудным микроскопическое исследование.
Прямая иммунофлюоресценция позволяет отличить ОКПЛ от других заболеваний слизистой с воспалительным компонентом, особенно от красной волчанки, полиморфной эритемы и лекарственной сыпи. Наиболее часто при ОКПЛ обнаруживается наличие отложений IgM и, реже, IgA и С3 в субэпителиальных слоях.
Дифференциальный диагноз
Зависит от морфологии поражений. Ретикулярные папулезные поражения следует дифференцировать с дискоидной красной волчанкой, кандидозом, morsicatio buccarum (дефекты слизистой из-за привычки грызть слизистую щек) и другими травматическими повреждениями, пятнами вторичного сифилиса, с лейкоплакией и зарождающимся плоскоклеточным раком. Эрозивный КПЛ следует дифференцировать от афт, пемфигоида слизистой оболочки, обыкновенной пузырчатки, реакции на лекарства, полиморфной эритемы и острых поражений красной волчанки. Дифференциальный диагноз пигментной формы делается с несколькими причинами слизистой пигментации.
Иногда трудно диагностировать КПЛ гингивит при отсутствии высыпаний в других местах кожи и слизистых. Поражения слизистая оболочки десен при пемфигоиде, обыкновенной пузырчатке и ОКПЛ могут проявляться как десквамативный гингивит. Поэтому, очень важно для правильного диагноза провести гистопатологическое обследование и прямую иммунофлюоресценцию.
Лечение
Лечение ОКПЛ должно быть направлено на облегчение симптомов и минимизировать проявления дерматоза. Нет заведомо эффективных методов лечения для всех случаев ОКПЛ, т.к. его причина неизвестна. Поэтому здесь важен профессиональный опыт. Следует принимать во внимание степень повреждений и тяжесть симптомов. Таким образом, лечение индивидуально для каждого пациента. Изолированные ретикулярные папулезные поражения протекают бессимптомно и не требуют лечения. Последствия наблюдаются при атрофических поражениях. Эрозионные повреждения требуют лекарственной терапии, т.к. сопровождаются сильными болями.
Важно соблюдение правил гигиены полости рта, особенно при пародонтозе, когда присутствуют поражения десен. Зубной камень и зубные бляшки могут стимулировать местное воспаление и усугубить активность заболевания. Рекомендуется замена металлических зубов при подозрении реакции на эти вещества. Улучшение наступает в очагах, близких к металлическим зубам.
Чаще назначаются сильные топические кортикостероиды — растворы для полоскания рта, мази или Orabase пасты, использующиеся 2-3 раза в день. Важно отметить, что кремы никогда не рекомендуется для использования на слизистые оболочки полости рта, и Orabase пасты используются только на внутриротовые поражения (влажные поверхности). При поражениях на красной кайме губ следует использовать мази. Системные пероральные и внутриочаговые кортикостероиды почти никогда не используются при исключительно внутриротовых проявлениях КПЛ, за исключением тяжелых эрозивных форм.
Потенция топических кортикостероидов и их частота использования должны быть сокращены при достижении улучшения клинических проявлений. Внутриротовое использование топических стероидов является безопасным и хорошо переносимым. Наиболее распространенным побочным эффектом является кандидоз полости рта, который можно предотвратить с помощью профилактического использования местного нистатина и запрещения пациенту спать с зубными протезами.
Особенно устойчивы эрозионные десневые поражения. Необходим рациональный подбор зубных протезов. Избыточное применение сильнодействующих кортикостероидов на слизистую оболочку десны может привести к ретракции зубов.
Топические ингибиторы кальциневрина (ТИК) — такролимус и пимекролимус — были введены в лечении ОКПЛ в начале последнего десятилетия. Они оказывают местное иммуносупрессивное действие, являются альтернативой ТГКС при ОКПЛ и показали интересные терапевтические результаты. Показаны 0,1% мазь циклоспорина, и 1% мазь пимекролимус. Мазь следует наносить 2 раза в день. Побочные реакции включают жжение и покалывание в местах нанесения мази. Системные уровни пимекролимуса и такролимуса были обнаружены после нанесения на слизистую оболочку полости рта. Теоретически предполагается, что эти препараты могут увеличивать частоту рака при ОКПЛ, потому что в дополнение к действию на иммунную систему, они также действуют непосредственно на клетки. Например, в соответствии с Becker и др, такролимус, похоже, блокирует несколько важных внутриклеточных сигнальных путей, особенно связанных с белком р53, чья мутация присутствует при некоторых типах рака. Поэтому потенциал системной абсорбции и злокачественность таких агентов подтверждают необходимость дальнейшей долгосрочной оценки этих препаратов.
Некоторые авторы сообщают об эффективности топических ретиноидов в лечении ОКПЛ, особенно при использовании в комбинации с топическими кортикостероидами при сетчатой ??или гиперкератотической формах поражений. В последнее время в небольшом ряде случаев использовался имиквимод. Мы не использовали эти препараты.
Некоторые противовоспалительные препараты, обычно используемые в дерматологии, такие как левамизол, сульфоны, гризеофульвин и хлорохин были использованы несколькими авторами с сомнительными результатами и без научной основы.
Иммуносупрессивные методы терапии, такие как ПУВА, метотрексат, азатиоприн и микофенолятмофетила можно попытаться использовать в очень тяжелых и резистентных случаях.
Некоторыми специалистами была сделана попытка CO 2 лазерной обработки, но на наш взгляд, методу не хватает научной базы для таких показаний (лазер не используется в лечении кожного КПЛ).
Пациенты должны периодически наблюдаться в связи с необходимостью постепенного снижения кратности и доз лекарств и, особенно, мониторинга за атрофо-рубцовыми поражениями.
Лица с сопутствующей психопатологией, особенно с симптомами депрессии или тревоги, возможно, нуждаются в специализированной помощи.
Причины возникновения заболевания
Красный плоский лишай возникает под влиянием ряда факторов, среди которых наболее распространенным является иммуно-аллергический. Когда иммунитет организма снижается под влиянием внешних и внутренних факторов, Т-лимфоциты не справляются со своей защитной функцией.
К факторам, провоцирующим развитие красного плоского лишая полости рта, относятся:
- Хронический стресс;
- Сильные потрясения;
- Заболевания желудочно-кишечного тракта;
- Сахарный диабет;
- Гипертония;
- Синдром Гриншпана;
- Травмы слизистой оболочки рта;
- Неправильно установленные зубные протезы;
- Пломбы, травмирующие слизистую оболочку полости рта;
- Протезы из разнородных материалов;
- Длительный приём тетрациклина;
К группе риска также относятся пациенты, чья работа связана с проявкой фотоаппаратной плёнки или контактирующие с парафенилдиамином.
Признаки на коже
Красный плоский лишай характеризуется однородной сыпью, состоящей их мелких блестящих красноватых с фиолетовым отливом узелков с небольшим вдавлением в середине. В случае возникновения более крупных высыпаний становится заметным сетчатый рисунок сыпи. Узелки могут встречаться по отдельности, могут располагаться линейно, собираться в бляшки или кольца. Сыпь при красном плоском лишае иногда сопровождается сильным зудом, после исчезновения папул возникает гиперпигментация поражённых мест. Излюбленные места обитания красного плоского лишая — сгибательные поверхности суставов, предплечья, передние поверхности голеней, область крестца.
Материал и методы
Исследование выполнено с участием 147 больных с различными формами КПЛ СОПР в возрасте от 24 до 70 лет, обратившихся за консультативной помощью в клиники стоматологии при Уральском государственном медицинском университете и Башкирском государственном медицинском университете.
Обследование больных КПЛ СОПР включало тщательный сбор анамнеза данного заболевания, выяснение наследственной предрасположенности с учетом перенесенных ранее заболеваний, выявление коморбидных состояний и их взаимосвязь с основным, этапность проявления клинических симптомов КПЛ (периоды обострения и ремиссии), аллергический фактор, при необходимости — цитологическое и гистологическое исследования.
При осмотре СОПР, языка и губ обращали внимание на наличие признаков воспаления, элементы поражения, их локализацию. Важное диагностическое значение имеет наличие при КПЛ изоморфной реакции (симптом Кебнера), проявляющейся возникновением свежих первичных элементов, свойственных данному заболеванию, на месте раздражения кожи или слизистой оболочки любым экзогенным фактором.
Лечение
Для различных форм заболевания назначается свой курс лекарственных препаратов. Если болезнь протекает бессимптомно, медикаментозное лечение может не понадобиться. Если же успели образоваться эрозии и язвы, необходимо начать лечение как можно быстрее, чтобы избежать ухудшения состояния.
Воспалительные процессы купируются применением кортикостероидов. Проводится местное лечение с целью облегчения боли и ускорения регенерации тканей. Для избегания развития кандидоза назначают противогрибковые препараты.
Эффективны также электрофорез и фонофорез. В редких случаях, когда эрозии долго не заживают, показано хирургическое вмешательство.
Во всех случаях без исключения проводится санация полости рта и удаление очага воспаления (например, пародонтита, кариеса или пульпита).
Публикации в СМИ
Красный плоский лишай (лишай Уилсона, истинный лихен) — хронический зудящий дерматоз неясной этиологии, характеризующийся появлением плоских красных полигональных папул с гладкой блестящей поверхностью и лёгким западением в центре. Частота. 450:100 000. Преобладающий возраст — 30–60 лет.
Факторы риска • Заболевания зубов, неудовлетворительное состояние зубных протезов способствуют развитию красного плоского лишая на слизистой оболочке рта • Воздействие ЛС (препараты золота, аминосалициловая кислота, тетрациклины) и химикатов (соединения парафенилендиамина — реактивы для цветной фото- и киноплёнки) • СКВ • Эмоциональный стресс.
Клиническая картина • Поражение кожи •• Зуд, часто сильный •• Плоские с блестящей поверхностью полигональные буровато-синюшного цвета папулы 1–10 мм в диаметре. Высыпания могут сливаться, образуя шагреневидные бляшки, покрытые плотно сидящими чешуйками. На поверхности некоторых папул заметен своеобразный сетчатый рисунок — сетка Уиккема, обусловленная неравномерным утолщением зернистого слоя эпидермиса (патогномоничный признак) •• Локализация — высыпания обычно располагаются на сгибательной поверхности предплечий, передней поверхности голеней, наружных половых органах; реже — на тыльной поверхности стоп, в паховой и крестцовой областях. Отмечены случаи генерализации дерматоза с развитием вторичной эритродермии (эритематозная форма) •• Характерна изоморфная реакция на местах расчёсов (феномен Кёбнера) •• В зависимости от клинической картины выделяют следующие формы ••• Пигментная — плоские папулы едва заметны на фоне разлитой меланодермии ••• Эритематозная — крупные зудящие отёчные эритематозные пятна и папулы, трудно различимые до уменьшения интенсивности эритемы; сопровождается общей интоксикацией ••• Пузырная (буллёзная) — на фоне папулёзных высыпаний образуются пузыри ••• Гипертрофическая (бородавчатая) — крупные папулы фиолетового цвета, часто покрытые роговыми наслоениями, обычно располагаются на передней поверхности голеней ••• Гиперкератотическая (роговая) — на поверхности папул — выраженный гиперкератоз, локализованы на голенях ••• Коралловидная — папулы диаметром до 1 см в виде чёток красновато-синюшного цвета чередуются с участками гиперпигментации; расположены обычно в области живота и шеи ••• Атрофическая — на месте папул возникает атрофия кожи ••• Притуплённая (приплюснутая) — крупные полусферические, гладкие, плотные, малозудящие папулы расположены на голенях, пояснице и ягодицах •• В зависимости от расположения элементов ••• Рассеянные одиночные высыпания ••• Линейные высыпания (лишай красный плоский линейный) — папулы расположены линейно, иногда по ходу какого-либо нерва или вдоль расчёсов ••• Кольцевидные высыпания (лишай красный плоский кольцевидный) — папулы расположены кольцами, растущими эксцентрически, расположены обычно на туловище и слизистых оболочках. • Поражение слизистых оболочек — у 40–60% больных с поражением кожи. У 20% поражены только слизистые оболочки. Это состояние часто рассматривают как предраковое (возможно развитие карциномы) •• Высыпания болезненны, особенно при изъязвлении •• Папулёзные, часто кольцевидные высыпания беловато-перламутрового цвета в виде сетки, рисунка кружева, обычно на слизистой оболочке щёк, реже — на языке, дёснах, нёбе, на красной кайме губ — сплошная шелушащаяся полоса •• В зависимости от клинической картины ••• Пузырная (буллёзная) форма развивается достаточно часто ••• Эрозивно-язвенная форма с множественными эрозиями на слизистой оболочке рта и губ — наиболее тяжёлая форма, может сочетаться с СД и эссенциальной артериальной гипертензией (синдром Гриншпана–Вилаполя). • Поражение волос и ногтей •• Волосистая часть головы ••• Лишай плоский волосяной — высыпание мелких папул вокруг устьев фолликулов на волосистой части головы ••• Атрофия кожи и деструкция волосяных фолликулов, вследствие чего может развиться стойкая тотальная алопеция •• Ногти — образование проксимально-дистальных борозд и частичное или полное разрушение ногтевого ложа. Чаще всего поражены большие пальцы ног.
Методы исследования • Сетка Уиккема лучше видна после местной аппликации неорганических масел • Биопсия кожи — воспаление с гиперкератозом, утолщение гранулярного слоя, неравномерный акантоз, вакуолизация клеток базального слоя, гиалиновые тельца под эпидермисом, тяжистая лимфоцитарная инфильтрация верхних слоев дермы • Серологические исследования для исключения сифилиса.
Дифференциальная диагностика • Вторичные папулёзные сифилиды • Псориаз • Атопический дерматит • Лейкоплакии (при локализации на слизистой оболочке) • Плоскоклеточный и базальноклеточный рак кожи • СКВ • Многоформная экссудативная эритема • Воздействие химикатов • Сыпь при лекарственной аллергии.
ЛЕЧЕНИЕ Тактика ведения • Диспансерное наблюдение, особенно больных с гипертрофической формой красного плоского лишая, периодическое обследование кожных покровов • Своевременное выявление и лечение соматических заболеваний, функциональных изменений нервной системы, санация полости рта, рациональное протезирование зубов (зубные коронки должны быть из одного металла) • PUVA-терапия, гелиокадмиевая лазеротерапия, индуктотермия поясничной области (особенно при генерализованных или неподдающихся лечению поражениях). PUVA-терапию проводят периодически в течение 1–2 лет • ОАК, функциональные пробы печени, определение титра АНАТ проводят раз в полгода • Противорецидивная терапия — повторные курсы витаминов, санаторно-курортное лечение • В связи с возможностью озлокачествления язвенно-эрозивных форм на слизистых оболочках необходимо регулярное наблюдение онкологом.
Общие рекомендации • Режим с длительным сном, рациональное трудоустройство с исключением раздражающих кожу производственных факторов • Коррекция реакции на стрессовые воздействия • При красном плоском лишае слизистой оболочки рта исключение горячей, острой, пряной и грубой пищи.
Лекарственная терапия • При всех формах заболевания •• Седативные средства •• Препараты пенициллина •• Витамины (никотиновая кислота, тиамин, пиридоксин, ретинол) •• Гистоглобулин по 2 мл 2 р/нед п/к, на курс — 8–10 инъекций • При поражении кожи •• Местно — ГК-мази (например, триамцинолона 0,1%) •• Антигистаминные препараты (например, дифенгидрамин по 25 мг каждые 6 ч) — для уменьшения зуда • При поражении слизистых оболочек •• Ретинол местно, тигазон 30–75 мг/сут внутрь (противопоказан при беременности) •• ГК внутрь • При эрозивно-язвенной и буллёзной формах — комбинированное лечение •• ГК (например, преднизолон по 20–25 мг через день в течение 2–4 нед) •• Хлорохин по 0,25 г 1–2 р/сут в течение 4–6 нед •• Ксантинола никотинат по 150 мг 3 р/сут •• Эрозии слизистой оболочки рта смазывают пастой с солкосерилом.
Осложнения • Злокачественное перерождение длительно существующих гипертрофических, язвенно-эрозивных очагов поражения на слизистых оболочках (1% случаев) • Алопеция • Разрушение ногтей.
Прогноз • Заболевание протекает доброкачественно, но длительно, особенно эрозивно-язвенные формы • Индивидуальный терапевтический подход к больному с учётом патогенетических факторов способствует положительным результатам лечения • Возможно спонтанное разрешение в течение нескольких недель • Отмечают тенденцию к рецидивированию, особенно на фоне эмоционального стресса. Рецидивирующее течение наблюдают в 20% случаев, главным образом, при генерализованных формах. Профилактика. Исключение химических факторов и ЛС, провоцирующих лихеноидные реакции, тщательная санация полости рта, уменьшение стрессовых воздействий.
МКБ-10 • L43 Лишай красный плоский
Симптомы заболевания
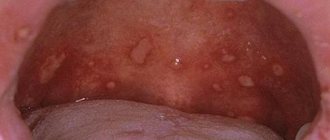
Различают шесть разновидностей красного плоского лишая полости рта. Это типичная, экссудативно-гиперемическая, гиперкератотическая, эрозивно-язвенная, буллезная и атипичная форма. Объединяет их образование очагов воспаления на слизистой оболочке ротовой полости, появление дефектов и эрозий. При некоторых особенно тяжелых формах заболевания пациент может жаловаться на ощущение зуда и жжения во рту и затруднения в приеме пищи. В более легких формах болезнь может никак себя не проявлять.
Типичный красный плоский лишай — самая распространенная форма, встречается у половины пациентов. На слизистой оболочке ротовой полости возникают белые узлы. Сливаясь, они напоминают кружева.
Эсскудативно-гиперемической форме свойственно появление папиллом серого цвета на отёчной слизистой оболочке.
Гиперкератотическая форма – одна из наименее распространенных форм, которой свойственно образование серых пятен, возвышающихся над пораженной поверхностью. Со временем эти пятна-бляшки грубеют и отслаиваются.
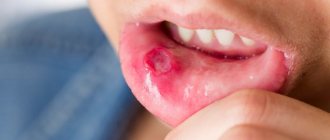
Эрозивно-язвенная – тяжелейшая форма заболевания, встречающаяся в 23% случаев. На оболочке ротовой полости появляются множественные эрозии и язвы, покрытые фибринозным налётом. Во рту ощущается сильное жжение, при попытке удаления налёта возникает кровотечение и болезненные ощущения.
Буллезная форма – относительно редкая разновидность, встречающаяся в 3% случаев. Сопровождается возникновением плотных пузырьков, внутри которых находится геморрагический экссудат. После вскрытия пузырьков образуются эрозии.
Атипичная форма – встречается немного чаще, чем буллёзная – в 4% случаев. Для этой формы характерно расширение устья слюнной железы, а также воспаление губ и дёсен.
Достаточно часто у одного пациента может параллельно развиваться несколько форм красного плоского лишая. Нередко одна форма может перетекать в другую. Лишай является хронической болезнью, склонной к рецидивам.