04.05.2018
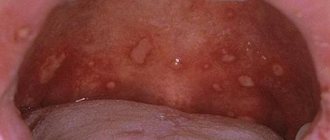
Полость рта соединяет организм с окружающей средой и поэтому может подвергаться разнообразным негативным воздействиям. К таким воздействиям можно отнести влияние излишне горячей или слишком грубой пищи, воздействие патогенных микроорганизмов. В таких случаях первым защитным барьером является слизистая оболочка, выстилающая всю полость рта и имеющая, кроме защитных, много и других функций. Слизистая оболочка хорошо снабжается кровью, и ее клетки делятся быстро и часто. Поэтому раны на слизистой заживают быстрее, чем на других частях тела. Тем не менее по ряду причин, слизистая оболочка может подвергаться воспалительным процессам, которые называются стоматитами. Стоматиты рассматривают отдельно от таких воспалительных процессов в полости рта, как гингивиты (воспаления десен; имеют свои особенности) и пародонтиты (воспаления пародонта). Причины, вызывающие стоматиты, весьма разнообразны.
Инфекционные причины
Причиной стоматита может быть инфицирование вирусами или бактериями. В этих случаях стоматит, как правило, рассматривается как самостоятельное заболевание.
В особенности это касается инфицирования вирусами простого герпеса, приводящего к весьма болезненному воспалению слизистой. Различают два вида герпетического стоматита – острый герпетический стоматит (при первичном инфицировании) и рецидивирующий герпетический стоматит (который может проходить через стадию острого или проявляться как общее инфицирование организма при наличии провоцирующих факторов). Герпетический стоматит может приводить к афтозной форме, при которой на слизистой появляются эрозии, афты и даже болезненые язвы.
Специфическим видом стоматита является хронический рецидивирующий афтозный стоматит, который начинается практически сразу с образования афт, и природа которого пока не ясна. Но в качестве инициирующих факторов также предполагают вирусное, бактериальное инфицирование, нарушения витаминного баланса.
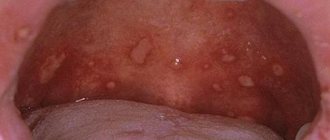
К специфической инфекции, вызывающей стоматит, относят грибковую инфекцию (грибы рода Candida) и само заболевание называют кандидозом (молочницей). Для молочницы характерно образование на слизистой белесоватых точек, а по мере размножения грибковой инфекции – белесоватого налета. Кандидоз развивается, как правило, вследствие нарушения гигиенических правил, физиологических нарушений в организме, приема некоторых препаратов. Часто наблюдается у детей и его опасность нельзя преуменьшать. Эта инфекция, проявившись первоначально на слизистой полости рта, может быть разнесена по всем органам и системам организма, и в этом случае уже представляет значительную угрозу для здоровья.
Исключительно бактериальные причины стоматита встречаются реже. Как правило, бактериальные инфекции, поражающие слизистую полости рта, сопровождают вирусные виды стоматитов (например, стрептостафилококковые поражения).
Народная терапия
Некоторыми противовоспалительными и вместе с тем анестезирующими эффектами при стоматите обладают травяные отвары, используемые в основном для полосканий.
Первый. Настой шелухи лука:
- сухую шелуху лука измельчить;
- 3 ч. л. полученного залить 500 мл горячей воды;
- вскипятить;
- настоять в течение 7-8 часов;
- процедить
Второй. Отвар конского щавеля:
- корни конского щавеля измельчить;
- 1 ст. л. полученного залить 1 ст. воды;
- кипятить в течение 15 мин;
- процедить.
Третий. Отвар календулы:
- цветки календулы залить кипятком в пропорции 1 ст. л. цветков на 1 ст. воды;
- настоять 15 мин;
- процедить.
Четвертый. Крапивный настой:
- крапивные листья мелко нарезать;
- 1 ст. л залить 2 ст. кипятка;
- дать постоять полчаса;
- процедить;
- использовать, если десны кровоточат, а полость рта «украшена» язвами.
Пятый:
- 1 часть сока репчатого лука влить в покрытую эмалью емкость;
- распустить на горячей бане 1 часть меда;
- залить луковый сок 2 частями воды, медом;
- остудить;
- из результата делать примочки и компрессы в случае воспаления десен, слизистой рта.
Шестой:
- 2 ст. л. зверобоя и 1 ст. л. ромашки засыпать в посуду из фарфора;
- залить кипятком;
- перемешать, закрыть крышкой;
- продержать 1,5 часа;
- процедить через сито.
Седьмой:
- по 1 ст. л. листьев шалфея и цветков календулы измельчить;
- положить их в кастрюлю, покрытую эмалью;
- залить полутора стаканами кипятка;
- размешать;
- поставить на водяную баню;
- 10 мин варить на среднем огне, закрыв крышкой;
- остудить до температуры окружающей среды;
- процедить через хлопчатобумажную ткань.
Восьмой:
- по 1 ч. л. свежего сока репчатого лука и сока каланхоэ, а также 3 ст. л. воды влить в посуду из фарфора;
- размешать.
Девятый:
- 1 ст. л. зеленого чая заварить полутора стаканами кипятка;
- выждать 40 минут;
- в это время распустить 1 ст. л. меда на бане;
- процедить чай;
- добавить мед;
- перемешать.
Десятый:
- 2 ст. л. подорожника залить 1 ст. кипятка;
- закрыть крышкой;
- продержать 15 мин;
- процедить через частое сито;
- остудить.
Важно! Такими отварами нужно полоскать рот ежедневно каждые два часа.
Другие причины стоматитов
Помимо инфекций существует целый спектр других причин, которые могут вызвать воспаления слизистой оболочки полости рта: • аллергические реакции местного и общего характера (например, на определенные продуты питания, лекарственные средства, пломбировочные материалы, средства за уходом полости рта) • наличие мягкого и твердого зубного налета, множественного кариеса • неправильно установленные зубные протезы или ортодонтические аппараты (брекеты) • раздражения и травмы слизистой (механические травмы, ожоги) • состояния дефицитов в организме (витаминов А, В и С, железа, фолиевой кислоты); • интоксикации никотином, алкоголем, соединениями металлов.
Стоматиты могут быть проявлениями и побочными эффектами общих инфекционных заболеваний (корь, дифтерия) или внутренних и общих заболеваний и патологий (заболевания крови, кожи, гормональные колебания, нарушения обмена веществ).
Воспаления слизистой оболочки полости рта возникают особенно часто при ослабленной иммунной системе организма и при недостаточной гигиене полости рта. Опасность появления стоматитов может быть связана также с повышенной и постоянной сухостью рта, при которой резко ослабляются защитные функции слизистой оболочки. Слюнные железы производят в среднем до 1,5 литра жидкости в сутки и ее недостаток приводит к дисбалансу кислотности среды, дисбалансу неорганических компонентов и, в конечном счете, действует угнетающе на иммунную защиту слизистой.
Сифилис слизистой оболочки полости рта
Сифилис слизистой оболочки полости рта является проявлением общего хронического заболевания, которое затрагивает весь организм. В принципе, все врачи, как общей практики, так и стоматологи, знают: мнение о том, что сифилис может проявиться только на половых органах, является заблуждением.
Этилогия сифилиса
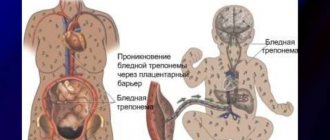
Этиология возникновения сифилиса связана с бактерий, именуемой Бледной Трепонемой. Путь заражения – половой, но может встречаться и оральный. Вообще для того, чтобы развилось заболевание, необходимо всего лишь бледной трепонеме проникнуть через поврежденную слизистой оболочку либо же кожу. Зарегистрированы случаи проникновения через кожу и слизистую неповрежденные. Сифилис встречается достаточно часто, в полости рта около 40% детей имеют проявления первичного сифилиса. Вторичный рецидивирующий сифилис встречается реже, около 10% случае у подростков.
Сифилис в 21 веке является медико – социально проблемой.
Клиническая картина сифилиса
Клиническая картина сифилиса в первую очередь зависит и отличается, конечно же, от периода сифилиса. В развитии сифилиса выделяют 3 периода. Каждый период имеет свои особенности в проявлении и лечении заболевания. Нужно помнить о том, что в отдельную группу сифилитической болезни относят и врожденный сифилис.
Для развития клинической картины сифилиса необходимо, чтобы прошло около 3 – 4 недель, что является инкубациионным периодом сифилиса. Но возможно как его укорочение до 1 – 1,5 недель, так и удлинение до полугода.
Итак.
Клиническая картина сифилиса —Первый период сифилиса
Клиническая картина первичного периода сифилиса связана с возникновением на месте, где внедрилась трепонема, появлением твердого шанкра – первичной сифиломы.
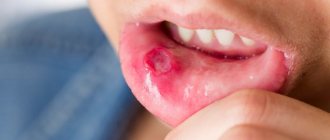
Первичная сифилома будет клинически заметна в течение 1,5 — 2 месяцев, то есть около 6 – 8 недель. Как же выглядит твердый шанкр? В принципе твердый шакр может быть либо в виде язвы, либо в виде эрозии. Часто овальной либо округлой формы, может быть блюдцеподобным. Края всегда ровные, четкие. Сифилитический шанрк всегда находится на одном уровне со слизистой оболочкой полости рта.
В редких случая края язвы могут быть приподняты. Дно твердого шанкра гладкое, блестящее, ярко – красного цвета. В литературе уточняют, что дно может быть «сальным», то есть слегка окрашено белым тусклым налетом. Главным признаком, по которому можно отличить туберкулезную язву от твердого шанкра, является полная безболезненность при пальпации твердого шанкра. Бывали случаи, когда размеры твердого шанкра ровнялись чуть ли площади не всей слизистой твердого и мягкого неба, но никаких субъективных ощущений не вызывало у пациента. Так же при наличии твердого шанкра отсутствуют какие – либо острые воспалительные процессы в окружающей слизистой оболочке.
Твердый шанкр при пальпации безболезненный, с этим мы разобрались, но по своей консистенции он плотный и «Хрящеподобный».
Значит ходит пациент так 3, 4 дня. Потом проходит неделя. И вроде как его ничего и не беспокоит: «Ну, что-то красное во рту, но не болит». Так вот через неделю, максимум 10 дней в процесс вовлекаются лимфатические узлы. Лимфатические узлы в первичный период сифилиса увеличиваются в размере, плотные, эластичные, безболезненные при пальпации. С кожей лимфатические узлы не сливаются, кожа в цвете не изменяется.
Кроме того, первичный сифилис может проявляться не только в виде эрозии либо язвы, так же может быть обычной ссадиной. Излюбленными местами, когда первичный сифилис будет в виде ссадины являются углы рта – идентичен заедам, только в отличие от них, ссадина будет плотная у основания. На переходной складке – вытянутой формы, на языке – это средняя треть, одна ссадина, максимум две. Если же первичный сифилис проявится на деснах, то это будет язва, ярко – красного цвета, по длине своей соответствует ширине 1 – 2 зубов.
Очень редкие случаи проявления первичного сифилиса на миндалине. Однако! Первичный сифилис на миндалине характеризуется односторонним ее увеличением, безболезненностью, с наличием гнойных пробок.
При первичной сифиломе твердые шанкры могут близко располагаться друг от друга, сливаться, образуя герпетиформный шанкр. Это проявление первичного сифилиса наиболее редкое из всех проявлений в полости рта, что были ранее.
Если подытожить, то запомнить следует вот что: первичный сифилис – через 6 -8 недель после заражения. Первое его проявление – твердый шанкр (тут нужно еще раз прочитать описание твердого шанкра), который может располагаться на слизистой щек, неба, губ, переходной складке, языке и в редких случаях на миндалине. Лимфатические узлы увеличиваются через неделю после проявления твердого шанкра. Диагноз будет установлен только после выявления в пунктате шанкра, и лимфатических узлов – бледной трепонемы. Серологические реакции положительные через 4 -5 недель после заражения.
Клиническая картина сифилиса-Вторичный период сифилиса
Вторичный период сифилиса характеризуется длительным течением, а именно от 3 до 5 лет. Вторичный период сифилиса начнется через 1,5 – 2 месяца после появления твердого шанкра. Важное отличие вторичного периода сифилиса от первичного не только элементами поражения, но и особенностью течения. Так как вторичный период сифилиса протекает волнообразно. Что это значит, а то, что во втором периоде сифилиса есть как активный период, когда есть элементы поражения, так и скрытый период, когда никаких элементов, видимых для глаз, нет.
Во время активного вторичного периода сифилиса клиническая картина будет характеризоваться наличием таких элементов, как розеолы, папулы, пустулы – вторичные сифилиды. Это элементы, возникающие как на коже, так и на слизистой оболочке. Очертания элементов при вторичном периоде сифиилиса округлые, ровные, границы четкие и резкие. По цвету от ярко – розового до алого и красного. Эти элементы не имеют возможности к сливанию друг с другом. Вторичные сифилиды быстро проходят, не вызывают зуда, не оставляют рубцов.
Вторичные сифилиды могут возникать кроме кожи и слизистой губ и щек на языке, мягком небе и миндалинах. Главной особенностью возникновения сифилид вторичных на этих местах является их постоянная тенденция к сливанию, образуя большие очаги поражения. Слизистая в этих местах гиперемирована, отечна, при глотании может возникать боль.
Однако наиболее частыми элементами поражения все же на слизистой являются папулы. Папулы при вторичном сифилисе округлые, плотные, безболезненные при пальпации, окруженные венчиком гиперемии. Размеры папул могут варьировать от 3 – 10 мм. Локализация различна.
Папулы могут возникать на языке, здесь есть некоторые свои особенности:
- При атрофии нитевидных сосочков могут образовываться гладкие блестящие поверхности овальной формы чуть ниже уровня слизистой. Такая клиническая картина называется « Скошенный луг»
- Папулы на языке могут увеличиваться в размере, то есть гипертрофироваться, изменяются в цвете, становятся бледно – красными. Такой вид вторичного сифилиса на языке называют гипертрофированные папулы;
- «Опаловые папулы на языке» — возникает травма папулы, поверхность смарщивается, папулы будет рыхлая, бледная с белесоватым отттенком.
Клиническая картина сифилиса-Третичный период сифилиса
Клиническая картина третичного периода сифилиса наиболее сложная, характеризуется возникновением сифилитических гумм либо бугорков, склерозирующего глоссита. При этом сифилитические гуммы отличаются от вторичных сифилид более глубоким проникновением в коже и слизистых и во влечением в патологический процесс центральной нервной системы и других систем организма. Третичный сифилис может являться причиной возникновения паралича из – за необратимых деструктивных процессов.
Третичный период сифилиса, к счастью, встречается редко, так как пациенты обращаются за помощью на первой стадии заболевания. Третичный период сифилиса наблюдается у пациентов, которые прошли либо не качественное лечение сифилиса, либо незаконченное лечение. В литературе выделяют некоторые предрасполагающие факторы для возникновения третичного периода сифилиса:
- Детский либо старческий возраст;
- Алкоголзим;
- Наличие сопутствующей трудно излечимой патологии
Третичный период сифилиса длится 8 – 10 лет. Чтобы проявились сифилитические гуммы должен пройти не 1, а как минимум 3 месяца. Важной особенностью течения третичного периода является то, что после исчезновения гуммы остаются рубцы.
Если же возникает бугорок, то чаще всего на губах. Клиническая картина при бугорковом сифилисе: бугорки красно – синего цвета, первоначально располагаются поодиночке, со временем сливаются, после распада которых возникают язвы: болезненные, глубокие, небольшие, с подрытыми краями. Язва заживает – рубец на всю жизнь.
Сифилитические гуммы будут располагаться уже в полости рта. Их всегда мало. Либо группа, либо поодиночке. Размеры сифилистических губ небольшие, часто сравниваются с орехом. После распада гуммы возникает язва, которая имеет подрытые неровные края, часто покрыта грануляциями, на дне плотный синюшно – красный валик. Гуммы могут перфорироваться твердое/ мягкое небо при отсутствии лечения.
Чаще всего сифилитические гуммы возникают на языке, что приводит к развитию сифилитического склерозного глоссита. Язык утолщается, становится плотным и менее подвижным. Возникает стойкая деформация языка.
При распаде сифилитической гуммы на альвеолярном отростке возникает патологическая подвижность зубов, перкуссия будет положительной.
Врожденный сифилис
Врожденный сифилис возникает у детей при проникновении бледной трепонемы через плаценту от матери, которая более сифилисом. Внутриутробное заражения происходит на границе между 3 и 4 месяцами беременности.
Врожденный сифилис может быть ранним, то есть проявляется сразу же после рождения, в течение 1 – 2 месяцев; может быть поздним – проявляется в промежутке между 5 – 14 годами.
Ранний врожденный сифилис-Клиническая картина
Клиническая картина раннего врожденного сифилиса весь вариабельна. В патологический процесс вовлекаются не только кожа и слизистые оболочки, но и кости, органы, центральная нервная система.
Если проявление на коже – это сифилитическая пузырчатка. Пузыри плотные, вокруг них лиловый ободок.
Проявление раннего врожденного сифилиса на коже подбородка либо губ характеризуется инфильтрацией Гохзингера. То есть возникает эритема либо в виде очага, либо в виде диффузии. После чего происходит развитии инфильтрации. Кожа становится плотной, теряет эластичность. Губы отекают, увеличиваются в размере. Губы изменяются и в цвете, появляется желтоватый оттенок. Если ребенок кричит, то это приводит к травме, так как возникают трещины. Трещины зачастую кровоточат, в последущем покрываются корками. Если лечение направленное на эпителизацию не эффективно, либо не проводится, то возникают рубцы Робинсона- Фурнье – радильаные рубцы в области углов рта.
Поздний врожденный сифилис-Клиническая картина
Клиническая картина при позднем врожденном сифилисе проявляется в период от 5 до 14 лет, характеризуется наиболее тяжелыми изменениями, которые вызывают глубокие повреждения в тканях и органах.
Есть две группы симптомов, по которым можно диагностировать поздний врожденный сифилис:
- Достоверны признаки: триада Гетчинсона: кератит, зубы Гетчинсона, глухота;
- Вероятные признаки: околоротовые рубцы, ягодицеобразный череп, седловидный нос, саблевидные голени, кисетообразные первые моляры и клыки.
Лечение сифилиса
Лечение сифилиса должно проводится врачом – дерматологом в специализированных лечебных учреждениях. Стоматолог может осуществлять лишь местное лечение: гигиена полости рта, антисептические полоскания, устранение раздражителей.
Статья написана Шидловской Н. специально для сайта OHI-S.COM. Пожалуйста, при копировании материала не забывайте указывать ссылку на текущую страницу.
Основные симптомы стоматитов
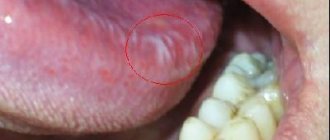
Симптомы стоматита зависят от его вида и формы, весьма разнообразны и специфичны. К общим симптомам можно отнести покраснение, отеки слизистой, жжение и боли во рту (в том числе, при приеме горячей, кислой или острой пищи), увеличение (или, наоборот, уменьшение) слюноотделения, неприятный запах изо рта, а также проявление, в зависимости от степени тяжести заболевания, специфических поражений – эрозий, аф, язв.
Травма слизистой
У любого человека причиной болей во рту могут оказаться обыкновенные травмы.
Например:
- съедение чего-либо слишком горячего/холодного. Это травмирует слизистую, и в той быстро появляется боль. Воспаление указывает на наличие травмы слизистой, вызванной температурным воздействием, и при этом несовместимой с ее целостностью. Есть употреблять что-либо очень горячее, можно нанести травму как небу, так и языку, а также горлу;
- грубая пища, которая может оставить царапины на небе и на внутренней поверхности щек. От этого спустя день-два появляется боль и жжение;
- у ребенка больше способов повредить себе слизистую, чем у взрослого. Малыш может поцарапать ее своим тонким ногтем, взять в рот что-нибудь, например, игрушку. А если ребенок несколько старше, его слизистую могут повредить леденцы, чипсы.
При выборе средства от боли очень важно обратить внимание на характер травмы:
- при ожоге полезно прополоскать рот теплой водой, а затем воспользоваться стоматологической мазью «Метрогил Дента»;
- в случае механических повреждений рекомендуется незамедлительно воспользоваться антисептиками, прополоскав ими рот. Для взрослого полезно полоскать рот смесью: 10-15 капель перекиси водорода 3% на стакан воды. Еще неплохи отвары календулы, ромашки. Также хороши препараты «Ротокан», «Мирамистин», которые борются с инфекцией, а также с воспалением.
Главное правило: никакого самолечения! Терапию должен назначить специалист. Иначе можно сделать положение еще хуже. Так что при появлении симптомов рекомендуется посетить доктора. Тот назначит наилучшее в конкретной ситуации лечение.
Лечение
Первичную диагностику заболевания на основании клинических проявлений проводит врач-стоматолог, он же проводит на основании первичного диагноза местное симптоматическое лечение. Но в сложных и неочевидных случаях проводится лабораторная диагностика, а для лечения привлекаются врачи других специальностей (аллергологи, дерматологи, иммунологи).
Местное симптоматическое лечение обычно заключатся в использовании полосканий растворами обезболивающих и антисептических препаратов (в том числе растительного происхождения), использование препаратов для регенерации тканей (после стихания острой фазы), при необходимости – устранение раздражающих и провоцирующих факторов (удаление зубных налетов, твердых отложений, лечение кариеса зубов).
Местное медикаментозное лечение проводится только после установления точного диагноза (причины стоматита) и обычно включает лечение противовирусными, антибактериальными, противогрибковыми препаратам в виде мазей, аппликаций.
Общее лечение проводится, как правило, в стационаре и направлено на устранение внутренних причин стоматита (лечение внутренних патологий), прием терапевтических препаратов по специальным схемам, физиотерапию.
Как лечить?
До того, как подбирать курс терапии стоматита, специалист выясняет, откуда в данном случае взялась эта патология. Чтобы избавить пациента, например, от катарального стоматита, удаляют зубной камень, лечат и пломбируют зубы. Чтобы избавить его от язвенного стоматита, врач проводит тщательное обследование организма на предмет проблем с кровью, ЖКТ, сердцем и сосудами. А при афтозном стоматите заболевшего человека обследуют насчет аллергий и ревматизма.
Попутно с терапией болезни специалист назначает терапию местную, что подразумевает полоскания рта хлоргексидином — 0,05% либо 1% раствором. Также при полоскании используются и следующие препараты:
- аминокапроновая кислота;
- травяные отвары;
- метиленовый синий.
Ускорить лечение поможет щадящая диета.
Вот продукты, от которых необходимо отказаться:
- острое;
- жареное;
- грубая пища.
А вот то, употребление чего следует увеличить:
- каши;
- протертые супы;
- витамины (особый упор на А и С).
Важно! Поев, следует тщательно полоскать рот. Сначала чистой теплой водой, после чего — лекарством.
На лечение стоматита обычно уходит от пяти дней до полутора недель. А вот если заболевание запустить, оно продлится дольше, становясь все тяжелее.
Профилактика
В общем случае избежать этого заболевания при наличии предрасполагающих причин довольно сложно, можно только предпринять некоторые общие меры по возможному предотвращению заболевания или осложнения в виде стоматита.
Поскольку вирусный герпетический вид, особенно в острых первичных формах, исключительно заразен, то требуется определенная изоляция больного, чтобы предотвратить распространение инфекции воздушно-капельным и контактным путем. Сложность здесь состоит в том, что имеется довольно длительный, до 26 дней, инкубационный период и первые признаки стоматита могут ускользнуть от внимания.
Другие меры профилактики носят общий характер и заключаются в правильной и полноценной гигиене полости рта, регулярном проведении профессиональных чисток в условиях стоматологической клиники (удаление мягких и твердых зубных налетов), своевременном лечении травм слизистой, мерах по общему укреплению иммунной системы.
Posted in Полезная информация | Tags: зубов, сахарный диабет, уход