- Что такое верхнечелюстной синусит?
- Симптомы
- Осложнения
- Типы и виды верхнечелюстного синусита
- Как проводится диагностика верхнечелюстного синусита
- Лечение
- Этиотропная терапия
- Пункция
- «ЯМиК»-катетеризация
- Лечение симптомов верхнечелюстного синусита
- Хирургическое вмешательство
- Лечение дома
- Профилактика
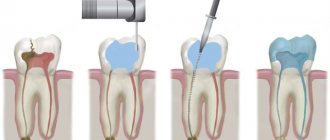
Верхнечелюстной синусит (от лат. «пазуха» и «воспаление») — это воспаление слизистой оболочки соответствующих пазух носа. Причины этого заболевания различны: аллергия, ринит, больные зубы, воспаление тканей вокруг зубов, травмы. Лечение включает в себя консервативные процедуры, домашние средства и хирургическое вмешательство.
Что такое верхнечелюстной синусит?
У человека есть несколько видов пазух: лобные, клиновидные, верхнечелюстные и ячейки решетчатого лабиринта. В каждом из этих видов может произойти воспаление слизистой оболочки. Тогда начнется синусит. Верхнечелюстной синусит иначе называется гайморит и представляет собой воспаление придаточных пазух носа.
Впервые верхнечелюстные пазухи проиллюстрировал Леонардо да Винчи, а уже саму болезнь открыл Натаниэль Гаймор — британский хирург и анатом (он же подробно описал верхнечелюстные пазухи в своем трактате 1651 года). В то время гайморит лечили домашними методами и прогреванием.
Виды патологии
Существует несколько видов кисты гайморовой пазухи:
- Одонтогенная. Воспалительный процесс формируется в корневой системе недолеченной зубной единицы, расположенной на верхней челюсти. При увеличении размеров образование разрушает кость и прорастает в синусы. Содержимое кисты — гнойное.
- Ретенционная. Причина развития – нарушение функционирования и непроходимость желез, отвечающих за выработку слизи.
В отдельную категорию выделяются ложные кисты. В подобных образованиях отсутствуют эпителиальные клетки. Появление подобных образований обусловлено нарушением строения челюстно-лицевого аппарата.
Типы и виды верхнечелюстного синусита
В зависимости от этиологии (причины возникновения) болезни различают риногенные, одонтогенные, травматические и аллергические верхнечелюстные синуситы.
Риногенный гайморит возникает на фоне течения ринита (когда воспаляется слизистая оболочка носа). Слизистая оболочка — главное препятствие на пути инфекций. При попадании на нее бактерий развивается насморк или ринит. Основания возникновения ринита различны: вирусы, гипертермия, аллергии
, снижение защитных свойств организма, проникновение синтетических средств, влияние сухого воздуха, слишком продолжительное применение лекарств с сосудорасширяющим или сосудосуживающим действием.
Характеризуется ринит заложенностью, течением из носа, нарушением кровообращения в полости носа, развитием застойных кровяных явлений. Всего существует 4 вида ринита: аллергический
, хронический, острый, вазомоторный.
Одонтогенный синусит возникает вследствие воспаления слизистой верхнечелюстной пазухи из-за инфекции от нездорового зуба, тканей вокруг него, образовавшегося сообщения между пазухой и полостью рта после удаления зуба. Симптомами этого заболевания могут быть апатия, потеря аппетита, головная боль, ломота в висках, выделения из носа или уха, кашель, насморк и другие. В зависимости от протекания болезни выбирают разные способы лечения: антибактериальную терапию и промывание гайморовых пазух, откачивание гноя или операцию.
Травма гайморовой пазухи или челюсти также может привести к возникновению синусита.
Причиной аллергического гайморита служит гиперчувствительность организма к одному из раздражителей. Начинается заболевание в полости носа, а затем распространяется на гайморовые пазухи. Что же обычно служит аллергеном? Это пыльца в период цветения, шерсть и экскременты домашних любимцев, пылевые клещи, лекарства, бытовая химия, духи, косметика, химикаты, грязный городской воздух.
По длительности недуга синуситы делят на:
- острый (меньше 3 месяцев);
- рецидивирующий острый (может повторяться до четырех раз в год);
- хронический (больше 3 месяцев);
- обострение хронического гайморита (добавление новых симптомов к уже существующим).
По степени тяжести симптомов синуситы бывают:
- легкие
- средней тяжести
- тяжелые.
Диагностика
Физикально-инструментальные обследования вместе с лучевой диагностикой (компьютерная и магнитно-резонансная томография) и тщательным анализом жалоб ЛОР пациента позволяют поставить правильный диагноз. Отличать верхнечелюстной синусит нужно в первую очередь от невралгии тройничного нерва, при которой боль появляется внезапно и носит «жгучий» характер. В пользу синусита свидетельствует появление полоски гноя под средней раковиной, после введения на зонде сосудосуживающих препаратов или преобладание боли в области пазухи без выделений из носа.
Запишитесь на приём прямо сейчас!
Позвоните нам по телефону или воспользуйтесь формой обратной связи
Записаться
Как проводится диагностика верхнечелюстного синусита
Во время диагностики заболевания необходимо собрать ряд показаний: узнать о жалобах, записать симптомы, проанализировать анамнез пациента и провести обследование (компьютерная томография, рентген).
Возможные симптомы: головная, височная боль, носовые и ушные выделения, накопление слизи на задней стороне глотки, интоксикация (в тяжелых случаях).
Анамнез должен содержать сведения о перенесенных заболеваниях, травмах, переохлаждениях и т.д.
Осмотр, как правило, заключается в пальпации и перкуссии в области околоносовых пазух, а также включает фарингоскопию и риноскопию.
Постановка диагноза
С помощью риноскопии можно сделать предварительное заключение
В диагностике заболевания используются следующие методы:
- рентгенологическое исследование;
- МРТ;
- Риноскопия.
Метод исследования назначает лечащий врач. Часто приходится прибегать не к одному методу. Особенно важно во время обследования определить точное место гипертрофии слизистой.
Важно: вылечить данное заболевание в домашних условиях не представляется возможным, так как поставить диагноз можно только после ряда процедур и консультации со специалистом.
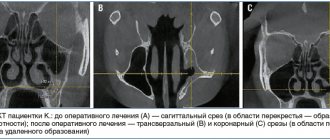
В случае тяжелого состояния больного будет показано проведение операционного вмешательства. Видео в этой статье и фото пояснят особенности рентгенологической диагностики.
Рентген – основной метод диагностики, когда есть подозрение на утолщение слизистой оболочки верхнечелюстных пазух
Лечение
Этиотропная терапия
Быстрых результатов в терапии помогает добиться назначение средств против бактерий (главных возбудителей острого синусита):
- β-лактамы: амоксициллин, клавуланат, цефаклор, цефуроксима аксетил, сульбактам;
- фторхинолоны: левофлоксацин, гатифлоксацин, моксифлоксацин;
- макролиды: азитромицин, кларитромицин.
Пункция
Данный способ применяют, если не удалось вылечить болезнь медикаментозно. Является самым известным способом для удаления гноя из верхнечелюстных пазух. Довольно болезненный, в отличие от других процедур.
«ЯМиК»-катетеризация
Довольно результативное средство в борьбе с верхнечелюстным синуситом, не вызывает осложнений. Достаточно болезненная процедура, как и пункция, больные не всегда хорошо могут ее переносить.
Важно: выполнение операции нецелесообразно при изолированном поражении одной околоносовой пазухи, так как можно занести инфекцию в здоровые околоносовые пазухи.
Чем опасны полипы верхнечелюстных синусов
Коварство заболевания в том, что полипы при небольших размерах не доставляют никаких неудобств. Растут медленно, годами не вызывая подозрений. В нашей практике встречаются ситуации, когда обнаруживаются случайно на компьютерной томограмме при подготовке к лечению, удалению или имплантации зубов. И это большая удача для пациента, можно предпринять своевременное лечение на начальной стадии без радикальных методов.
В противном случае полипы постепенно разрастаются, доставляют неудобства вплоть до перекрытия дыхания. Обеспокоенный пациент бегает от одного ЛОР-врача к другому. Но надежда на качественное своевременное обследование в поликлинике слабая, запись на компьютерную томографию пазух можно ждать месяцами. А назначенное без необходимой диагностики стандартное медикаментозное лечение не помогает. Хорошо, когда врач направляет пациента в специализированное учреждение даже в ущерб собственной репутации.
Изначально полипы — доброкачественные образования, однако склонны к перерождению в злокачественные. Иногда бывает уменьшение в размерах, но это редкие случаи. Поэтому при их обнаружении нужно держать ситуацию на контроле. Лучший вариант решения проблемы — удаление полипов, чтобы исключить проблемы онкологического характера.
Лечение симптомов верхнечелюстного синусита
Симптоматическое лечение гайморита включает в себя топические деконгестанты (такие как ксилометазолин и оксиметазолин), которые улучшают вентиляцию околоносовых пазух, муколитики (например, карбоцистеин), улучшающие секрецию слизи, местные антисептические препараты (мирамистин и другие) и ирригационную терапию (к примеру, носовой душ, перед применением которого нужно применить сосудосуживающие препараты), вымывающие слизь и убивающие микробов в полости пазух, топические глюкокортикостероиды, комбинированные средства (нестероидные и противовоспалительные препараты — парацетамол, ибупрофен).
Среди наиболее действенных препаратов для лечения симптомов синусита можно выделить Сиалор на основе ионов серебра
. Он оказывает противовоспалительное действие, препятствует размножению бактерий. Благодаря мягкому действию препарата сохраняется баланс микрофлоры и создаются благоприятные условия для регенерации слизистой носа.
Хирургическое вмешательство
Лекарственные методы лечения не всегда эффективны, иногда необходимо прибегнуть к помощи операции. При этом различаются как подходы к больным пазухам (экстраназальный, эндоназальный, комбинированный), технологии хирургии (увеличительные приборы и освещающие устройства), так и методы хирургии.
Важно: после перенесенного синусита пациенты должны периодически (не реже раза в 3 месяца) наблюдаться у оториноларинголога.
Лечение дома
Вариантом лечения верхнечелюстного синусита дома являются паровые ингаляции, благодаря которым улучшается кровообращение, разжижаются скопления слизи, а также улучшается приток лекарств из крови. Но при остром течении верхнечелюстного синусита такой способ опасен, он может спровоцировать генерализацию инфекционного процесса.
Можно делать ингаляции с отваром трав (календула, чистотел, лавровый лист, череда шалфей, ромашка). В закипевшую воду добавляют спиртовую настойку прополиса (1 чайная ложка на 0,5 л отвара) и пару капель йода.
Кроме подобных ингаляций можно дышать и над вареным картофелем. Важно: дышать нужно по 10 минут ежедневно, курс — неделя.
Прогревают нос и поваренной солью в мешке, варены яйцом, синей лампой. Промывают нос следующим раствором: 1 чайная ложка на стакан, фурацилин (2 таблетки, отвары трав (шалфей, чистотел, ромашка). Повтор процедуры может быть до 10 раз в день.
Симптомы кисты гайморовой пазухи
Киста верхней челюстной пазухи не имеет специфических симптомов на ранних стадиях, первые жалобы появляются при значительном разрастании новообразования (15 мм и более). Интенсивность роста – индивидуальный показатель для каждого пациента, как и выраженность симптоматики.
Основные признаки кистозного образования в гайморовой пазухе:
- Хроническая заложенность носа на стороне поражения;
- Распирающие ощущения в области щеки (ближе к глазу);
- Упорные головные боли, плохо купируемые анальгетиками;
- Скопление слизи на задней стенке глотки (особенно по утрам);
- Периодические слизистые или прозрачные выделения из носа;
- Частые гаймориты с гнойным отделяемым из носовых ходов;
- Боль при надавливании на причинный зуб, покраснение и отек десен;
- Асимметрия лица с болезненностью передней стенки пазухи.
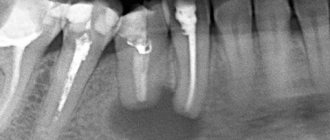
Поражение пазухи одонтогенным (то есть через зуб) путем чаще развивается в синусах с широким дном и глубокими выбуханиями альвеолярного отростка в челюсть. Важное значение имеет наполненность пазухи воздухом – при умеренной пневматизации риск формирования кисты меньше.
Врач при диагностическом исследовании выявляет отверстие в дне синуса. При обострении одонтогенного гайморита из носа выделяются резко пахнущие гнойные массы, при промывании обнаруживаются крошковато-зернистые включения белого оттенка. Рентгенограмма, как правило, подтверждает диагноз кисты гайморовой пазухи, после чего врач составляет план лечебных мероприятий.
Записаться на прием
Виды операций
При выявлении кисты верхнечелюстной пазухи ограничиться одними терапевтическими мероприятиями не удастся, однако перспектива сохранения зуба все же имеется. Лечением кист занимается стоматолог хирург, который на основании клинической картины и данных инструментального обследования выбирает методику оперативного вмешательства:
- Цистэктомия – операция по иссечению и выскабливанию всей полости кисты с последующим наложением швов;
- Цистотомия – операция по иссечению передней стенки новообразования, а заднюю стенку врач сообщает с полостью рта.
Показания к конкретной методике определяются индивидуально, зависят от вида кисты, размера новообразования, количества зубов, вовлеченных в патологический процесс. Консервативное лечение возможно лишь при отсутствии явного воспаления, занимает 3-4 месяца, но за это время новообразование может разрастись с появлением осложнений. Именно поэтому хирургическое вскрытие пазухи считается наиболее надежным методом лечения верхнечелюстных и других видов кист.
Лечение кисты верхнечелюстной пазухи
Хирургические мероприятия, проводимые стоматологом в клинике, направлены на:
- Купирование воспалительного процесса;
- Устранение очага инфекции в полости рта;
- Удаление корня зуба с кистой либо извлечение всего зуба;
- Выскабливание пазухи, антисептическая обработка;
- Закрытие сообщения между ротовой полостью и синусом;
- Создание дренажа для оттока жидкого содержимого через носовой ход.
Сначала врач определяет, какой зуб стал причиной воспалительного процесса в синусе, причем пораженными могут оказаться корни сразу нескольких зубов. При помощи рентгенограмм анализируется размер пазухи, локализация кисты, подбирается вид обезболивания (обычно это местная анестезия препаратами последнего поколения). Хирург приложит все усилия, чтобы сохранить зуб, если это возможно. При неглубоком погружении в полость кисты хороший эффект показывают зубосохраняющие операции (например, резекция корня). При погружении зуба внутрь новообразования более чем на 1/3 длины показано удалить его с целью предупреждения рецидивов заболевания.
В «Факторе Улыбки» для заполнения полости верхнечелюстной кисты используются биосовместимые современные материалы, обеспечивающие ускоренную регенерацию тканей. Такая тактика позволяет восстановить кость челюсти безопасным путем, прогноз вмешательства благоприятный.
Протокол работы с придаточными пазухами также включает в себя консультацию ЛОР-врача. Лечение считается успешным при исчезновении клинических симптомов заболевания и отсутствии патологических изменений костной ткани на контрольных рентгенограммах.
Реабилитация, особенности ухода
После оперативного вмешательства небольшой дискомфорт сохраняется на протяжении 10-14 дней. Турунды из носовых ходов извлекаются на третьи сутки, а швы снимаются через неделю. Отечность, болезненность, затрудненное дыхание – временные явления, обусловленные спецификой операции, не требуют проведения отдельных лечебных мероприятий. После удаления тампонов из носа следует тщательно соблюдать назначения врача касаемо промывания ходов антисептиками. Назначается антибиотикотерапия и закапывание сосудосуживающих препаратов.
В течение первого месяца после операции рекомендуется:
- Чихать и кашлять аккуратно, с открытым ртом;
- Соблюдать щадящую диету с преобладанием мягких блюд;
- Ограничить интенсивное высмаркивание носа;
- Избегать активных мимических движений;
- Отложить посещение бани, сауны, бассейна;
- Не опускаться под воду (даже в ванной);
- Временно ограничить спортивные тренировки;
- Спать с приподнятым изголовьем на удобной подушке.
Посещать стоматологическую клинику после проведенного лечения следует один раз в 3-4 месяца на протяжении года. Лечащий врач на осмотрах контролирует ход восстановления, предупреждая рецидивы.
Возможные осложнения
Лечение верхнечелюстной кисты должно проводиться исключительно в условиях клиники, оборудованной надлежащим образом. Домашние мероприятия для «рассасывания» новообразования неэффективны, причем во многих случаях способствуют ускоренному росту кисты из-за неправильных действий пациента.
Несвоевременное обращение к стоматологу-хирургу грозит серьезными последствиями:
- Распространение патологического процесса на здоровые зубы с последующей их потерей;
- Проникновение инфекции в другие воздухоносные пазухи черепа;
- Расплавление кости гнойными массами с возникновением остеомиелита;
- Нарушение зрения, «двоение в глаза» из-за сдавливания кистой глазного яблока;
- Выраженная асимметрия лица при очень больших новообразованиях пазух;
- Патологический перелом верхнечелюстной кости из-за истончения тканей;
- Изнуряющие головные боли, нарушение дыхательной функции, хроническое недомогание.
Самым грозным осложнением кисты верхнечелюстной пазухи считается распространение воспаления на оболочки головного мозга и собственно мозг, что крайне опасно для жизни пациента.
Профилактические мероприятия
Следующие меры помогут предотвратить возникновение верхнечелюстной кисты и минимизируют риск осложнений при уже существующих новообразованиях:
- Санация полости рта с грамотным лечением зубов и десен;
- Своевременное лечение ЛОР-заболеваний (ринитов и т.д.);
- Исправление деформированной перегородки носа;
- Лечение аллергического насморка;
- Раннее обращение за врачебной помощью при первых симптомах заболевания.
Врачи «Фактора Улыбки» владеют современными методиками лечения челюстных кист любых размеров. Особый акцент делается на безболезненность и безопасность вмешательства, что достигается применением проверенных препаратов и расходных материалов.
Пациент получает грамотную консультативную помощь в реабилитационном периоде, благодаря чему восстановление протекает с максимальным комфортом. Точная цена лечения кисты зуба определяется объемом работ, видом операции и другими факторами.
Противопоказания
Операции удаления кисты пазухи носа достаточно просты. Пациенты быстро восстанавливаются после вмешательства, а осложнения бывают редко. Противопоказания – только общие для любых хирургических вмешательств:
- острая инфекция;
- сахарный диабет (тяжелое течение);
- повышенная кровоточивость (кровь плохо сворачивается);
- беременность;
- эпилепсия;
- онкология.
До операции по удалению кисты из носовой пазухи нужно сдать анализы (на ВИЧ, сифилис, гепатит B и C, общий анализ крови).
Симптомы заболевания
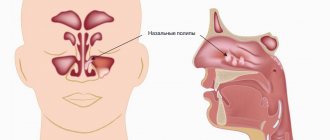
Часто маленькие полипы не доставляют пациентам неудобств. Но, большие или множественные, они могут блокировать носовые ходы, что ведет к проблемам с дыханием, снижению обоняния, повторяющимся респираторным инфекциям.
Наиболее распространенные симптомы:
- хронический насморк;
- стойкое ухудшение дыхания через нос;
- снижение или отсутствие обоняния;
- нарушение вкусовой чувствительности;
- лицевые боли, боли в других частях головы;
- ощущение тяжести, дискомфорта в области глаз, лицевых стенок пазух, головы;
- храп.
Этапы операции
Комплексное лечение проводится за 1 день, мы стремимся объединить все мероприятия в одно посещение
- Подготовка Операция выполняется только после профгигиены и санации полости рта, перелечивания скомпрометированных зубных корней. Стерильность гарантирует отсутствие рисков инфицирования.
- Удаление Операция по выбранному протоколу доступа к пазухе с погружением пациента в сон с одновременным введением анальгетика. Выполняется в стерильном операционном блоке.
- Контроль Рентгенологическое обследование КТ-после хирургического вмешательства обязательно — для оценки качества проведенной операции, состояния гайморовой пазухи.
Если проводилось удаление зуба с воспаленным корнем, спровоцировавшего разрастание полипа, после операции ортопед поставит временную ортопедическую конструкцию. Вы никогда не уйдете без зубов из нашего Центра.
На 10-14 день снимаются швы, выполняется контрольная КТ. Пациент приглашается на профилактический осмотр с согласованием удобной даты посещения.
Диагностика полипов в гайморовых пазухах
При обследовании главное провести дифференцированную диагностику для исключения других ЛОР-заболеваний, сопровождающихся подобными симптомами
При визуальном осмотре наблюдается увеличение регионарных лимфоузлов, отечность тканей в области гайморовых пазух.
Рентгенологическое обследование в нашем Центре выполняется
на компьютерном томографе в ЛОР-режиме. Позволяет детально оценить состояние придаточных пазух, определить локализацию и размер полипов.
В затруднительных или спорных ситуациях дополнительно могут потребоваться:
- Видеоэндоскопия для осмотра носоглотки и полости носа
- МРТ для выявления гнойной жидкости в придатках носа
- Бактериологический посев
Как проходит восстановление
Будьте уверены, что мы не задержим Вас в Центре без необходимости
Без госпитализации
Даже при запущенных случаях со сложной локализацией полипов операция занимает не более 2-4 часов. Пробуждение после медикаментозного сна не сопровождается ухудшением состояния и болью. Использование малотравматичных протоколов лечения, накопленный опыт врачей позволяют сделать операцию максимально бережно по отношению к Вам. Госпитализация с ночевкой в клинике не потребуется.
Для пациентов пожилого возраста, с хроническими сердечно-сосудистыми заболеваниями предусмотрен послеоперационный сервис восстановления в дневном стационаре в течение нескольких часов под наблюдением анестезиолога. Ночевать в любом случае Вы будете будете дома, в привычной обстановке.
Стационарное восстановление необходимо, если применялся общий наркоз, который часто приводит к осложнениям, слабости и обострению хронических патологий. Если пациенту предлагают пребывание в стационаре несколько дней это означает, что в клинике нет современного оборудования и квалифицированных хирургов, либо из Вас «выкачивают» деньги.
Фирменная реабилитация в день обращения
Авторская программа ускоренной реабилитации обеспечивает полное устранение неприятных последствий в виде отеков, гематом, спазмирования мышц, болезненных ощущений.
Лекарственные препараты на дом
После операции Вы получите бесплатный набор необходимых лекарственных средств во избежание приобретения контрафактной продукции. Вам не придется бегать по аптекам в поисках нужного лекарственного препарата в послеоперационном состоянии.
В пакете с лекарствами находится инструкция с рекомендациями в послеоперационном периоде. Просим соблюдать их во избежание осложнений
Период реабилитации
Рисунок 4. Удаленная из гайморовой пазухи киста с находившимся в ней зубом. Источник: Indian journal of ophthalmology / Open-i (Attribution 2.0 Generic)
После операции по удалению кисты из носовой пазухи специального восстановления или лечения обычно не требуется. Полное восстановление занимает всего несколько дней. При малом объёме вмешательства пациенты хорошо себя чувствуют уже через несколько часов после вмешательства.
В первое время после операции желательно исключить физические нагрузки. Нельзя посещать бассейн и сауну, нельзя допускать травмы. Во избежание воспаления и других осложнений нужно обеспечить качественную гигиену полости рта и соблюдать назначения врача.
Почему стоит доверить лечение ЛОР-отделению стоматологии
70% пациентов, обратившихся к нам за помощью, проходили предварительно лечение в городских поликлиниках с множеством медикаментозных курсов, травматичных операций в виде проколов пазухи. Но, к сожалению, подобные методы не способны избавить от полипов. Устранить новообразование в придаточных пазухах можно только с помощью хирургической операции.
ЛОР-стоматология — это комплексный подход при лечении новообразований в гайморовых пазухах. Объединяет два направления — отоларингологию и стоматологию, позволяет объединить варианты стоматологического и ЛОР-лечения.
Вмешательство в гайморовы пазухи требует высокой квалификации и подготовки врача. Справиться с такой задачей без осложнений под силу только челюстно-лицевому хирургу с ЛОР-подготовкой. Кроме того, необходимо специальное высокотехнологичное оборудование.