Причины заболевания
Спровоцировать проявление болезни может ряд факторов, к которым относятся различные воздействия из внешнего мира. С этим может столкнуться каждый из пациентов, даже при хорошей гигиене ротовой полости.
Основные причины заболевания:
- болезнетворные микроорганизмы, попавшие в ротовую полость пациента;
- некоторые вирусные заболевания;
- токсические вещества, содержащиеся в пище.
Еще одной причиной образования аденомы слюнной железы считается пристрастие к курению табака. Дым, попадающий в организм, содержит в себе множество канцерогенов, которые повреждают железистый эпителий слюнных желез. Вследствие этого происходит включение защитных механизмов, что провоцирует усиленное деление клеток, в результате чего и образуется аденома.
Результаты
У 32 больных (14 мужчин, 18 женщин) с дебютом заболевания от 13 до 77 лет (медиана 42,4 года) диагностировано IgG4-З СЖ, при этом у 29 (90,6%) больных оно протекало как системное и вовлекало в процесс другие органы. Длительность течения заболевания на момент постановки диагноза в среднем составила 4,4 года с колебанием от 2 мес до 20 лет. Основные диагнозы, которые фигурировали в медицинской документации у больных до поступления в стационар ФГБНУ «НИИ ревматологии им. В.А. Насоновой», представлены в табл. 2. Только у 3 (9,3%) из 32 больных с системным заболеванием, связанным с IgG-4, правильно предполагалось наличие БМ; 24 больным в процессе развития заболевания ставились различные онкогематологические заболевания, в связи с чем проводились орбитотомии (4), удаление ПНЧСЖ (8), частичные резекции ОУСЖ (2), удаление ЛУ (4) и лапаротомии (2). Ревматологические диагнозы предполагались у 10 больных и крайне редко фигурировали диагнозы слюннокаменной болезни, хронического сиалоаденита и эндокринной офтальмопатии. В табл. 3 представлены основные проявления дебюта IgG4-СЗ. Острое начало заболевания с симптомов лихорадки, артралгий, значительной потерей массы тела, опоясывающих болей, лимфаденопатии, желтухи, гепатоспленомегалии наблюдалось крайне редко и отмечалось у 3 больных (аутоиммунный панкреатит + склерозирующий холангит + ПНЧСЖ + ПТГ — 3 + генерализованная лимфаденопатия — 1) и только в 1 случае у больного с изолированным поражением ПНЧСЖ. Следует отметить, что во всех случаях острого дебюта заболевания предполагалось наличие онкогематологической патологии (рак поджелудочной железы — 2, лимфома — 2). У 28 больных заболевание развивалось постепенно с поражения полости носа и ОНП, а массивное увеличение ПНЧСЖ, области глазниц в дебюте заболевания наблюдалось значительно чаще, чем увеличение ОУСЖ. Следует отметить, что явления хронического ринита, синусита и бронхита в некоторых случаях предшествовали за долгие годы до развития поражений глазниц и С.Ж. Различные варианты аллергических заболеваний (бронхиальная астма, хронический ринит, полипозный гайморит, атопический дерматит) и лекарственная аллергия наблюдались у 9 (28,1%) больных.
Таблица 2. Диагнозы у 32 больных системными заболеваниями, связанными с IgG, до поступления в ФГБНУ «НИИР им. В.А. Насоновой» РАМН
Таблица 3. Клинические проявления IgG4-СЗ в дебюте заболевания
Основные клинические проявления заболевания на момент обследования и в процессе динамического наблюдения, результаты морфологического и иммуноморфологического исследования биоптата ПНЧСЖ у одного из пациентов с IgG4-СЗ представлены на рис. 1.
Рис. 1 (а—е). Результаты обследования больного С. а, б — увеличение ПНЧСЖ при СС (опухоль Кютнера; 2008 г.); в—е — биоптат ПНЧСЖ при СС (опухоль Кютнера), окраска гематоксилином и эозином, ув. 100.
Больной С
.: 2003 г. (44 года) — полипозный риносинусит на фоне аспириновой астмы; 2006 г. (47 лет) — полипозный риносинусит + поражение глазниц (септопластика); 2007 г. (48 лет) — орбитотомия справа, затем слева; 2008 г. (49 лет) — увеличение ПНЧСЖ (см. рис. 1, а, б), биопсия, диагноз IgG4-СЗ; 2013 г. (53 года) — массивное увеличение ОУСЖ, ПНЧСЖ, внутригрудных ЛУ, поражение легких, интерстициальный нефрит. Уровни IgG4 в сыворотке крови >50 г/л. При пересмотре препаратов удаленной слизистой оболочки носоглотки, слезных желез и проведенной биопсии ОУСЖ в биоптатах выявлено от 50 до 90% ПК, секретирующих IgG4. Клинический диагноз: IgG4-CЗ c поражением носоглотки (полипозный пансинусит), слезных желез (склерозирующий дакриоаденит), СЖ (СС ПНЧСЖ и ОУСЖ), ЛУ средостения (лимфаденит), легких (интерстициальный пневмонит) и почек (тубулоинтерстициальный нефрит).
Практически у всех больных развилось поражение ПНЧСЖ, у 2/3 больных имелось поражение ОУСЖ и области глазниц (табл. 4). Только у 3 пациентов наблюдался изолированный СС ПНЧСЖ, тогда как в 29 (90,6%) случаях имелось поражение других органов и болезнь рассматривалась как системная. Полностью удовлетворяли критериям диагноза БМ (увеличение всех групп СЖ и слезных желез) 17 (52,2%) больных. Увеличение внутригрудных ЛУ наблюдалось у 1/3, реже отмечалась периферическая лимфаденопатия и крайне редко выявлялось увеличение внутрибрюшных Л.У. Интерстициальное поражение легких имелось у 22% больных с развитием очагов в паренхиме легких у 12,5%. Аутоиммунный панкреатит, склерозирующий холангит с ПТГ диагностирован у 3 (9,4%) больных и у 2 (6,3%) наблюдали развитие мембранозного нефрита (1) и интерстициального нефрита (1), подтвержденных при биопсии почки. Дебют заболевания с поражения шейного позвонка с последующим развитием СС наблюдался у 1 больной. У нее имелась моноклональная секреция при иммунохимическом исследовании сыворотки крови и мочи, морфология и иммуноморфология В-клеточной лимфомы с массивным синтезом ПК (IgG4 >60%) в биоптате ПНЧСЖ и В-клеточная клональность по реаранжировке тяжелой цепи Ig+ в свежей ткани ПНЧСЖ. Инфильтрат в удаленном остистом отростке II шейного позвонка был аналогичен лимфоплазмоцитарному инфильтрату и выраженному фиброзу в ткани ПНЧСЖ, но из-за отсутствия блока операционного материала иммуногистохимическое исследование (ИГХИ) не проведено. Только у 8 (25%) больных при стоматологическом и офтальмологическом исследовании выявлялась умеренная ксеростомия и формирование синдрома «сухого глаза» без признаков эпителиопатии. Последний признак имелся у больных с ранее проведенной орбитотомией. Без лечения у больных с IgG4-З наблюдалось постепенное вовлечение в процесс других органов и тканей (см. рис. 1). Клинические проявления IgG4-СЗ в дебюте и при динамическом наблюдении представлены в табл. 3, 4. Основные лабораторные нарушения, выявленные у больных с таким заболеванием, представлены в табл. 5. Повышенная СОЭ наблюдалась у 50% больных и у 1/3 больных выявлялась умеренная эозинофилия в крови. Только в одном случае наблюдалась эозинофилия до 30%. Высокая гиперпротеинемия до 110,0 г/л с гипергаммаглобулинемией до 50% наблюдалась у 5 больных и была связана с высоким уровнем IgG за счет фракции IgG4. В отдельных случаях вся фракция IgG состояла из IgG4. У этих больных, как правило, имелись высокие уровни IgE [8]. Повышение белков острой фазы воспаления определялось у 7 больных и увеличение СОЭ чаще было связано с диспротеинемическими нарушениями — гиперпротеинемией с гипергаммаглобулинемией за счет высоких уровней IgG/IgE. Признаки аутоиммунных нарушений: незначительное повышение титров антинуклеарного фактора (АНФ) и РФ встречались у 40 и 25% больных соответственно и выявлялись в основном при поражении всех групп СЖ/слезных желез. Моноклональная секреция выявлена у 2 больных и в одном случае была связана с развитием лимфомы из лимфоидной ткани слизистой оболочки (MALT-лимфомы) ПНЧСЖ из связанного с IgG4 С.С. Проведенные морфологические исследования по блокам ранее удаленных СЖ/слезных желез и биопсированных тканей глазниц, ОУСЖ и ПНЧСЖ демонстрировали соотношение IgG/IgG4 от 40 до 95% во всех случаях, тогда как выраженные проявления фиброза наблюдались в биоптатах глазниц и ПНЧСЖ (см. рис. 1, в—к). В случаях БМ явления фиброза были минимальными и наблюдалось формирование фолликулоподобных структур с MALT-тканью (рис. 2, 3). В рамках исследования у больных со значительным увеличением ОУСЖ и ПНЧСЖ диагностированы различные заболевания (см. табл. 1), и они не анализируются в настоящем исследовании.
Таблица 4. Основные поражения органов при IgG4-CЗ в процессе динамического наблюдения
Таблица 5. Лабораторные нарушения при IgG4-CЗ Примечание. * — число обследованных больных.
Рис. 2. БМ (IgG-CЗ). Биопсия ОУСЖ: лимфоплазмоцитарная инфильтрация, образование фолликулоподобных структур (стрелки).
Рис. 3. БМ. ИГХИ: ПК (а); ПК, секретирующие IgG (б); ПК, секретирующие IgG4 (в).
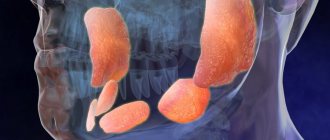
Виды аденомы слюнной железы
Аденома характеризуется медленным ростом, поэтому пациент может на протяжение десятилетий даже не догадываться о существовании в его организме этой болезни. Многие обнаруживают наличие заболевания только при прохождении обследований по поводу других проблем, или во время планового осмотра. Быстрый рост опухоли свидетельствует о ее злокачественном перерождении.
Классификация:
- Полиморфная или плеоморфная. Представляет собой плотный капсулированный узел, содержащий светлую жидкость, лимфоидные клетки и фибробласты.
- Базальноклеточная. Представляет собой небольшой, четко отграниченный узел, структура плотная, однородная, серовато-белесоватого или коричневатого цвета. Может быть множественной.
- Каналикулярная. Отличается содержанием призматических эпителиальных клеток, которые собраны в тонкие пучки.
- Сальная. Это четко отграниченная опухоль, образованная из разных форм и размеров сальных клеток, с кистозными изменениями. Поверхность имеет серовато-белесоватый или желтый цвет. Опасности рецидива нет.
- Аденолимфома. Опухоль подвижна, содержит лимфу, доброкачественная, состоит из железистых эпителиальных структур.
- Моноформная. Состоит из крупных клеток с эозинофильной зернистой цитоплазмой и небольшим темным ядром, отличается светлым цветом.
- Аденокарцинома. Злокачественная эпителиальная опухоль, развивается в больших и в малых слюнных железах, имеет пролиферацию эпителия в протоковых образованиях в виде папиллярных, криброзных, тубулярных структур. Прогноз неблагоприятный.
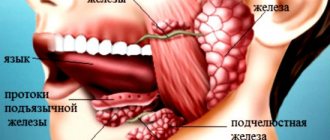
Наиболее распространенный вид аденомы слюнной железы по месту локации – околоушная. Также выделяют аденомы подчелюстных желез, малых желез и подъязычной железы. Вне зависимости от места локации опухоли, единственным способом лечения заболевания является удаление аденомы.
Гемангиома среднего уха
К доброкачественным опухолям среднего уха относятся также гемангиома и различные неврогенные новообразования. Гемангиомы среднего уха проявляются следующими симптомами:
- Понижением слуха;
- Заложенностью уха;
- Ощущением шума.
Нередко первым симптомом заболевания является медленно наступающий паралич мимической мускулатуры на стороне расположения гемангиомы. По поводу гемангиомы среднего уха отоларингологи обычно производят полостную операцию или широко удаляют сосцевидный отросток.
Лечение
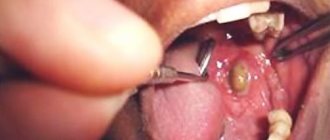
Удаление аденомы слюнной железы — простая хирургическая операция, прогноз лечения в большинстве случаем является благоприятным. Единственная трудность, с которой можно столкнуться при лечении – повреждение лицевого нерва. Однако и для этой проблемы найдено решение.
Чтобы обеспечить доступ к опухоли, хирург препарирует лицевой нерв, осторожно поднимая его вверх. Только после этого опухоль удаляется. Удаление узла проводится в течение нескольких минут в челюстно-лицевых отделениях стоматологических клиник. Если результаты гистологического анализа тканей удаленной опухоли подтвердят ее доброкачественный характер, никакого дополнительного лечения не потребуется.
Диагностика аденом
Диагноз ставят с помощью:
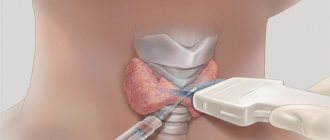
- биопсии образца ткани – позволяет устанавливать вид новообразования;
- КТ и/или УЗИ, в том числе трасректального ТрУЗИ– помогают определять точные размеры и расположение опухоли;
- клинические анализы крови и мочи –позволяют оценивать общую картину и выявлять очаги воспаления.
Аденому простаты выявляют с помощью пальцевого обследования,рентгенографии и контрастной урографии, цистометрии мочевого пузыря и урофлоуметрии мочевыводящих путей, определения уровня простат-специфического гормона ПСА и биохимического анализа крови. Для диагностики аденомы молочной железы также применяют пальпацию и маммографию.
Осложнения
Несмотря на то, что лечение аденомы слюнной железы не представляет собой серьезной проблемы, важно помнить, что несвоевременное удаление опухоли грозит возникновением ряда осложнений. Самое серьезное из них – преобразование доброкачественного новообразования в злокачественное. В отличие от злокачественных образований, аденома слюнной железы может существовать бессимптомно, лишь в некоторых случаях вызывая асимметрию лица. Поэтому при выявлении малейших припухлостей, необходимо срочно обращаться к врачу. Своевременное удаление опухоли оградит множества весьма неприятных проблем.
Наиболее распространенные послеоперационные осложнения:
- риск развития синдрома Фрея (возникает при повреждении нервных вегетативных волокон, сопровождается покраснением и потливостью прооперированного участка лица);
- ощущение сухости во рту при полном удалении железы.
Наблюдение и регулярные консультации у врача позволяют свести все послеоперационные осложнения к минимуму.
Опухоль внутреннего уха
Симптомы поражения внутреннего уха возникают у пациентов с опухолями, расположенными за пределами этого анатомического образования. Отоларингологам неизвестны новообразования, которые возникли бы в ушном лабиринте. Истинные холестеатомы, которые изредка встречаются во внутреннем ухе, относятся лишь к опухолеподобным образованиям, структура которых принципиально отличается от строения известных «тканевых» опухолей.
Невринома преддверно-улиткового нерва является доброкачественной инкапсулированной опухолью, которая первично развивается во внутреннем слуховом проходе из невролеммы вестибулярного нерва, в дальнейшем растёт в направлении мостомозжечкового угла. Опухоль в процессе роста заполняет все пространство боковой цистерны головного мозга, значительно растягивая и истончая оказывающиеся на её поверхности отделы черепного нерва мостомозжечкового угла (лицевой, преддверно-улитковый, промежуточный и тройничный). Это приводит к трофическим нарушениям и морфологическим изменениям в этих нервах, которые нарушают их проводимость и искажают функцию иннервируемых ими органов. Заполняя весь внутренний слуховой проход, новообразование сдавливает внутреннюю слуховую артерию, которая питает структуры внутреннего уха. Выходя в область мостомозжечкового угла, новообразование оказывает давление на артерии, которые обеспечивают питание мозжечка и ствола головного мозга.