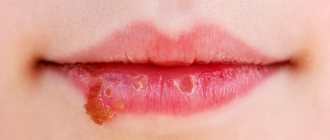
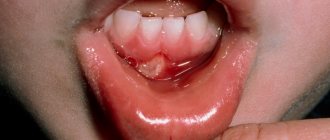
Герпетический гингивостоматит
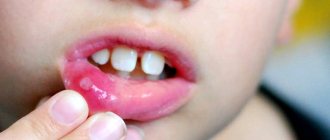
Эта форма болезни развивается из-за вируса герпеса I типа. К ее симптомам относят округлые язвочки с белым налётом, красные по краям, размером не больше 0,5 мм, покрывающие слизистую рта и десен.
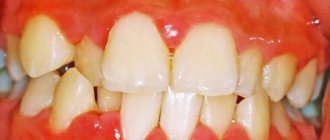
Острый гингивостоматит характеризуется высокой (до 38-39 градусов) температурой, кровоточивостью и опуханием дёсен, воспаленными лимфоузлами. Количество язв иногда достигает 15-20 штук. Возникает слабость, проблемы с принятием пищи из-за боли, пропадает аппетит, сон нарушен. Эти симптомы могут сопровождаться признаками ОРВИ или катаральной ангины.
Другие виды гингивостоматита – аллергический, плазмоцитарный и атипичный – встречаются намного реже.
Причины гингивостоматита
Для развития язвенного гингивостоматита необходим ряд факторов, основной из которых – снижение защитной реакции организма.
Болезнь, как правило, возникает при наличии одного или нескольких факторов из нижеперечисленных:
— Организм, ослабленный вследствие перенесенных болезней; — Переохлаждение, простуда: — Хронические инфекции и болезни; — Воспалительные процессы во рту, отложения зубного камня; — Хроническое травмирование слизистой рта (например, из-за протезов); — Заболевания иммунной системы (в том числе ВИЧ); — Нехватка витаминов, железодефицитная анемия; — Отсутствие мероприятий по гигиене рта в течение долгого времени; — Аллергическая реакция на зубную пасту, лекарства или какую-либо пищу.
Патофизиология
Герпетический гингивостоматит возникает в результате первичной инфекции ВПГ-1. Ряд событий, происходящих во время этого заражения, включает в себя репликацию Вирус простого герпеса, лизис клеток и, наконец, разрушение слизистой оболочки.[10]
HSV-1 может очень легко проникать и размножаться в эпидермальный и кожные клетки через кожу или поверхности слизистой оболочки который имеет ссадины.[10] Это приводит к образованию множества мелких пузырьков или волдыри до 1-2 мм на слизистая оболочка рта, эрозии на губах, возможные геморрагические корки и даже изъязвление, покрытая желтовато-серой псевдомембраной, окруженная эритематозным ореолом.[11][12]
Поскольку вирус продолжает размножаться и накапливаться в больших количествах, он может проникнуть в автономный или сенсорные ганглии, где он путешествует внутри аксоны достичь тел ганглиозных нервов. HSV-1 чаще всего поражает тройничные ганглии, где он остается скрытым. При повторной активации он отображается как губной герпес, также известный как герпес.[10]
Гингивостоматит у детей
Чаще всего в детском возрасте встречается гингивостоматит, вызванный вирусом герпеса. Болезнь протекает в острой форме, обычно средней или тяжелой степени тяжести.
Гингивостоматит у ребенка начинается с резкого поднятия температуры, вялости, головной боли. Все эти симптомы у детей появляются еще до возникновения во рту язв, и их легко спутать с признаками простуды или гриппа: присутствует кашель, насморк, иногда диарея.
При осмотре обнаруживаются увеличенные лимфоузлы под челюстью и на шее, покрасневшие десны. На 2-3 дней слизистая рта покрывается язвочками, которые очень болят. Болезнь длится одну-две недели.
Лечение гингивостоматита заключается в асептической обработке и обезболивании ротовой полости, а также в противовирусной терапии и укреплении иммунной системы.
Герпесвирусная инфекция в настоящее время является одной из ведущих медико-социальных проблем не только в России, но и во всем мире. Многообразие клинических проявлений, особенности возбудителей, практически 100% инфицированность населения отдельными типами герпеса, а также возможность распространения вируса герпеса практически всеми известными путями передачи позволило Европейскому регионарному бюро ВОЗ отнести герпесвирусную инфекцию в группу болезней, которые определяют будущее инфекционной патологии.
К герпесвирусным инфекциям, или герпетическим инфекциям, относят инфекционные заболевания, вызываемые группой вирусов герпеса человека, которые характеризуются многообразием клинических форм, склонны к хроническому течению. Предрасполагающими факторами для развития этих заболеваний нередко являются иммунодефицитные состояния [1, 2].
Герпесвирусные заболевания представляют собой оппортунистическую инфекцию, развивающуюся на фоне иммунодефицита, а их длительное, рецидивирующее и тяжелое течение многие дерматологи расценивают как параонкологический дерматоз или как СПИД-маркерное заболевание [1, 3, 4].
Однако сложности в решении данной проблемы связаны не только с особенностями течения самих герпетических инфекций, но и с отсутствием преемственности при оказании помощи больным. Так, герпетические поражения кожи и слизистой оболочки полости рта лечат дерматологи и стоматологи, заболевания в детском возрасте наблюдают инфекционисты и педиатры, генитальным герпесом занимаются урологи, гинекологи и венерологи, офтальмогерпесом — окулисты, поражением нервной системы — неврологи, лимфатической системы — гематологи, онкологи, иммунологи.
Герпетическая инфекция является одной из самых первых вирусных инфекцией, с которой сталкивается маленький ребенок. К сожалению, предотвратить заражение вирусами детей при столь высоком уровне инфицированности населения не представляется возможным. Большая доля в структуре инфекционных болезней приходится на инфекцию вируса простого герпеса (ВПГ), клинические проявления которой в детском возрасте могут иметь существенные различия и неодинаковый прогноз. В большинстве случаев заболевания, вызванные ВПГ, характеризуются только поражением кожи и слизистых оболочек (дерматологический синдром) и протекают в легкой форме. Однако не следует забывать, что течение и прогноз герпетической инфекции у детей может быть различным и зависеть прежде всего от состояния противовирусного иммунитета. Наличие пассивного иммунитета защищает от инфекции ВПГ большинство детей до 6-месячного возраста и объясняет редкость герпетических заболеваний у новорожденных и малышей грудного возраста [3].
В детском возрасте наблюдается первичное инфицирование ВПГ, которое может манифестировать не только кожными высыпаниями и поражением слизистых оболочек полости рта, половых органов, глаз, но и выраженным интоксикационным синдромом, вовлечение центральной нервной системы (ЦНС) и других органов. Наиболее тяжелыми разновидностями инфекции ВПГ являются сочетанные формы, развившиеся на фоне иммунологических и/или аллергических нарушений. При иммунодефицитных состояниях (первичного или вторичного генеза) возможно развитие генерализованных форм герпетической инфекции с опасностью летального исхода.
Эпидемиология вируса простого герпеса
ВПГ распространен повсеместно, является высокопатогенным и вызывает множество разнообразных клинических состояний. Выделяют два типа вирусов: вирус простого герпеса 1-го типа (ВПГ-1) и 2-го типа (ВПГ-2). Около 80% первичных контактов с ВПГ (дебют заболевания) протекает бессимптомно. Поражения, сопровождающиеся клиническими проявлениями, могут отличаться тяжестью и разнообразием симптомов, а также высокой частотой рецидивирования. У людей с иммунодефицитами инфекция может вызывать угрожающие жизни состояния [3].
Учитывая высокую контагиозность ВПГ, заражение вирусом 1-го типа у подавляющего числа людей происходит в раннем детском возрасте, после того как у младенца исчезает пассивный иммунитет — разрушаются материнские антитела к различным инфекционным агентам, переданным трансплацентарно [4]. Наиболее часто заражение детей происходит в результате контакта со слюной больных родителей, содержащей вирус (рис. 1).
Рис. 1. Остаточные появления лабиального герпеса у матери и первичное инфицирование (экзема Капоши) у ребенка.
Всплеск заболеваемости ВПГ-2 наблюдается в подростковом и взрослом возрасте, а выявление данного вируса у детей может трактоваться как косвенный признак сексуального насилия.
ВПГ может передаваться прямым путем при тесном контакте с больным человеком, а также половым и трансплацентарным. Реже наблюдается воздушно-капельный, трансплантационный (при пересадке органов) и трансфузионный пути передачи. Инкубационный период составляет от 3 до 6 дней. Заражение ВПГ-инфекцией происходит при инокуляции вируса на поверхность восприимчивой слизистой оболочки (например, ротоглотки, шейки матки, конъюнктивы) или через небольшие кожные повреждения [4, 5].
Частота заболеваемости ВПГ увеличивается с возрастом и коррелирует с социально-экономическим статусом, расой и культурной принадлежностью. К 30 годам 50% людей с высоким социально-экономическим статусом и 80% с низким социально-экономическим статусом являются серопозитивными [6]. Национальное медицинское исследование, проведенное в США [6], выявило серопозитивность ВПГ-2 у 45% афроамериканцев, у 20% американцев мексиканского происхождения, у 17% лиц со светлой кожей. Также отмечено, что серопозитивность к ВПГ-2 чаще встречается у женщин (25%), чем у мужчин (17%). При изучении влияния ВПГ различных типов на организм человека было отмечено, что имеющиеся у пациентов антитела к ВПГ-1 облегчают течение заболевания, вызванного ВПГ-2, а первичная оролабиальная локализация проявлений ВПГ-1 защищает против генитальной инфекции ВПГ-1, но не ВПГ-2 [6, 7].
Клинические проявления герпесвирусной инфекции у детей
Острый герпетический гингивостоматит
— наиболее типичное проявление первичной инфекции ВПГ-1, которое встречается у детей в возрасте от 6 мес до 5 лет. Начало заболевания острое, клиническая картина характеризуется нарушением общего состояния ребенка: лихорадкой (38—39 °С), регионарной лимфаденопатией, анорексией и вялостью. Учитывая короткий инкубационный период, характерный для ВПГ, при осмотре можно отметить наличие у малыша признаков заболевания, а у родителей — остаточные проявления простого герпеса (геморрагические корочки на губах, крыльях носа и т. д.) [8].
Герпетический гингивит характеризуется отечными, гиперемированными, резко болезненными «хрупкими» деснами. Везикулы локализуются на слизистой оболочке полости рта, языка и губ, позже быстро вскрываются и сливаясь, образуют болезненные эрозии, покрытые белесоватым налетом. Характерным признаком герпетического гингивостоматита является распространение везикулезно-эрозивных высыпаний на слизистую оболочку красной каймы губ (рис. 2).
Рис. 2. Герпетический гингивостоматит.
Длительность острого герпетического гингивостоматита составляет 5—7 дней. Выделение слюной вируса может продолжаться до 3 нед и более. Нередко родители «пропускают» дебют герпетической инфекции, объясняя явления дисфагии и плохое самочувствие ребенка прорезыванием зубов.
Острый герпетический фаринготонзиллит
(или герпангина) также относится к частым клиническим проявлениям первичного инфицирования ВПГ. Везикулезные элементы формируют на миндалинах и задней стенки глотки эрозии-афты, покрытые белым налетом. У детей школьного возраста герпетический фарингит и тонзиллит встречаются чаще, чем гингивостоматит. Характерно сочетанное поражение ротоглотки и красной каймы губ. Отмечается плохое самочувствие: лихорадка, слабость, боль в горле. Дифференциальную диагностику проводят с хроническим афтозным стоматитом и поражением слизистой оболочки полости рта при вирусной пузырчатке, вызванной энтеровирусом Коксаки.
Лабиальный герпес
— наиболее типичное проявление рецидивирующей инфекции ВПГ-1, высыпания при этом могут локализоваться не только на губах, но и на подбородке, крыльях носа, периорбитально, периаурикулярно и т. д. Нередко проявления инфекции ВПГ-1 наблюдаются на коже пальцев кистей и ладоней (особенно при попадании слюны на травмированные кисти рук, например при сосании пальцев ребенком) (рис. 3) [9].
Рис. 3. Герпетические высыпания на кистях у ребенка.
При рецидивах герпетической инфекции в «излюбленных» местах пациенты отмечают продромальные ощущения боли, жжения и покалывания, которые стереотипно ощущаются на месте дальнейшего образования типичных герпетических высыпаний. Для типичной формы простого герпеса характерно динамическое развитие элементов сыпи: гиперемированные папулы быстро превращаются в мелкие тонкостенные внутриэпидермальные пузырьки, оставляющие после себя эрозии. При длительном течении заболевания (2—3 нед) возможно образование поверхностной рубцовой атрофии в исходе заболевания. Патогномоничным признаком эволюционирования герпетических элементов является формирование геморрагических корочек, нередко массивных и сливных (рис. 4).
Рис. 4. Массивные геморрагические корки — остаточные проявления лабиального герпеса.
Реже у подростков наблюдают атипичные формы простого герпеса. Геморрагическо-некротическая форма
характеризуется большим количеством сгруппированных пузырьков на отечном гиперемированном фоне. Часть везикул при этом имеет геморрагическое содержимое. При разрешении этих элементов отмечаются явления некроза и образование рубцов. Регресс высыпаний довольно быстрый (14—16 дней).
Отечная форма
простого герпеса чаще развивается на участках кожи с рыхлой подкожной жировой клетчаткой (губы, периорбитальная область, вульва, крайняя плоть). Эта форма простого герпеса может привести к развитию стойкого отека, а частые рецидивы — к развитию
элефантиазоподобного герпеса
. Описана
импетигоподобная форма
, напоминающая по клинической картине стрептококковое импетиго, при этом высыпания в виде фликтен склонны к периферическому росту, а после вскрытия образуют массивные слоистые корки.
Генитальный герпес
развивается у подростков и молодых людей вскоре после начала половой жизни. Клинические проявления первичного генитального герпеса более тяжело протекают у молодых женщин. Воспалительный процесс характеризуется язвенными или некротическими поражениями. Герпетические пузырьки локализуются на коже наружных половых органов: больших и малых половых губ, преддверия и стенок влагалища. На слизистых оболочках пузырьки быстро вскрываются, оставляя после себя болезненные язвочки. Слизистая влагалища воспалена и отечна. Шейка матки вовлекается в воспалительный процесс в 70—90% случаев. ВПГ-1 вызывает уретриты значительно чаще, чем ВПГ-2 (рис. 5, 6).
Рис. 5. Аногенитальная локализация герпетических высыпаний у девочки.
Рис. 6. Высыпания простого герпеса на ягодицах у мальчика.
У юношей герпетические пузырьки локализуются на коже головки и стволе полового члена, крайней плоти, а иногда и на мошонке, внутренней поверхности бедер и ягодицах [7].
Редким, но крайне тяжелым проявлением заболевания является первичный герпес новорожденных.
Заражение происходит посредством прямого контакта ребенка с герпетическими высыпаниями у матери во время прохождения родовых путей. Риск заражения ребенка от матери с первичной герпетической инфекцией составляет 50% [10, 11]. Первичный герпес новорожденных — классическое системное вирусное заболевание, нередко заканчивающееся летально. Неблагоприятный прогноз связан с поражением ВПГ жизненно важных внутренних органов (центральная нервная система, легкие и т. д.). При первичном герпесе новорожденных характерны множественные плотные везикулезно-геморрагические высыпания на коже ребенка, нередко в воспалительный процесс вовлекается слизистая оболочка полости рта и конъюнктива глаз.
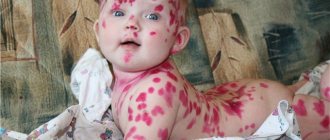
Крайне тяжелой формой генерализованного герпеса является герпетическая экзема,
или экзема Капоши
. Пик заболеваемости у маленьких детей приходится на возраст от 8 мес до 1,5 лет [12]. У детей отмечается резкий подъем температуры до 39—40 °С, нарушение общего состояния, лифаденопатия. Возможно развитие менингиальных симптомов, а также явления генерализованной герпетической инфекции с вовлечением в патологический процесс внутренних органов. При рецидивирующей герпетической экземе в отличие от первичной формы общее самочувствие нарушено незначительно. Высыпания при рецидивирующей форме экземы Капоши локализуются преимущественно в местах наибольших повреждений кожи (например, расположение герпетических элементов при атопическом дерматите на разгибательных поверхностях конечностей) (рис. 7, 8, 9, 10). Нередко герпетические высыпания распространяются на периорбитальную область (рис. 11). Грозным осложнением в данном случае является офтальмогерпес (герпетический конъюнктивит, кератит, увеит, хориоретинит, острый некроз сетчатки), исходом которого может стать потеря зрения [13, 14].
Рис. 7. Тяжелое течение экземы Капоши у 11-месячного ребенка.
Рис. 8. Везикулезные высыпания при экземе Капоши с пупковидным вдавлением.
Рис. 9. Экзема Капоши.
Рис. 10. Экзема Капоши.
Рис. 11. Экзема Капоши.
Исследования, проведенные у больных с герпетической экземой, развившейся на фоне атопического дерматита, подтвердили, что наибольший риск проявления данного осложнения наблюдается у пациентов на фоне нарушенного ответа IFN-γ [15], с высоким уровнем IgE в сыворотке крови и поливалентной сенсибилизацией [16]. Плохим прогностическим признаком для развития экземы Капоши является также низкий уровень антимикробного пептида кателицидина (cathelicidin peptide LL-37) в крови [17].
Герпес-ассоциированная многоформная экссудативная эритема (ГАМЭЭ) —
разновидность инфекционно-аллергической формы многоформной экссудативной эритемы, вызванной ВПГ. Многоформная экссудативная эритема (МЭЭ) герпетической этиологии обычно развивается у подростков и взрослых пациентов, но не характерна для маленьких детей [18].
У 95% больных ГАМЭЭ сочетается с орофациальной (лабиальной или назальной) локализацией герпетических высыпаний. Для клинической картины МЭЭ герпетической этиологии характерно появление распространенной полиморфной сыпи на коже туловища и конечностей на 4—6-й день с момента начала рецидива простого герпеса. В отличие от токсико-аллергической формы МЭЭ, типичные пятнисто-папулезные мишеневидные высыпания характеризуются менее выраженной экссудацией, солитарным расположением, застойным цветом высыпаний, относительно небольшими размерами — до 4 см в диаметре (рис. 12, 13).
Рис. 12. Остаточные проявления на губах при лабиальном герпесе у подростка с ГАМЭЭ.
Рис. 13. Мишеневидная пятнисто-папулезная сыпь у подростка с ГАМЭЭ.
Длительность заболевания обычно составляет 12—20 дней. У некоторых пациентов данная форма может рецидивировать несколько раз в год [19].
Исследователями отмечено, что прогностическими критериями, повышающими риск развития ГАМЭЭ, является наличие в иммунном статусе больных простым герпесом следующих изменений:
— увеличение спонтанной продукции ИЛ-4 и ИЛ-6 в сочетании с угнетением их индуцированной выработки (соотношение спонтанная/индуцированная — 1:1);
— в гуморальном звене отмечается дисбаланс синтеза иммуноглобулинов с преобладанием IgE и снижением IgA при повышении абсолютного содержания В-лимфоцитов;
— снижение IFN-α и IFN-γ;
— отсутствие повышения NK [20, 21].
Одной из гипотез, объясняющих возникновение МЭЭ только у незначительного числа пациентов, страдающих рецидивирующим герпесом, является предположение, что для развития ГАМЭЭ необходимо гематогенное распространение ВПГ — вирусемия. В ходе последних исследований было отмечено, что у пациентов с ГАМЭЭ отмечается циркуляция ВПГ в пораженных CD3+, CD4+ клетках [22].
Другим значимым компонентом патогенеза МЭЭ герпетической этиологии является развитие аутоиммунных изменений в организме: гиперчувствительность с иммунокомплексным компонентом той или иной степени выраженности [23].
Терапия детей, страдающих инфекцией ВПГ
Основные терапевтические мероприятия должны быть направлены в первую очередь на устранение воздействия этиологического фактора. Этиотропная терапия простого герпеса является общепризнанным подходом к лечению острых проявлений вирусной инфекции и профилактике ее обострений и входит во все международные стандарты и рекомендации [24, 25]. Основным направлением терапии служит применение высокоспецифичных противовирусных препаратов — ациклических нуклеозидов, которые по своей химической структуре являются модифицированными аналогами компонента ДНК вируса. Первым препаратом стал ацикловир. Для повышения биологической активности в организме ацикловир проходит три этапа фосфорилирования. Ацикловир обладает специфической ингибирующей активностью в отношении вирусов: Herpes simplex
1-го и 2-го типов,
Varicella zoster
, Эпштейна—Барр, цитомегаловируса и вируса герпеса человека 6-го типа.
Механизм действия ацикловира связан с ингибированием синтеза вирусной ДНК сразу после фосфорилирования препарата и превращения в активную форму — трифосфат ацикловира. Первая стадия фосфорилирования проходит при участии вирусоспецифических ферментов (вирусная тимидинкиназа, которая присутствует в пораженных вирусом клетках). Ациклические нуклеозиды наиболее эффективны при появлении предвестников и/или первых симптомов герпетической инфекции. Длительный прием данных препаратов в межрецидивный период преследует профилактические цели.
У детей ацикловир разрешен к применению с рождения. Дозы ацикловира рассчитываются исходя из 20 мг на 1 кг массы тела в 4—5 приемов в сутки как парентерально, так и в таблетированном виде.
Современным ациклическим нуклеозидом второго поколения является валацикловир
(L-валиновый эфир ацикловира).
Валацикловир
по сравнению с ацикловиром имеет более высокую биодоступность (54%) и длительность полувыведения (10—20 ч). Его эффективность, высокий профиль безопасности и удобство применения неоднократно доказаны в многочисленных исследованиях [26, 27].
Валацикловир
разрешен к применению
у детей с 12-летнего возраста
. Назначение препарата у подростков особо рекомендовано в случаях терапии и профилактики рецидивирующего простого герпеса различных локализаций, при герпетической экземе, а также в комплексной терапии ГАМЭЭ.
У подростков препарат валацикловир
назначается в дозе 500 мг 2 раза в сут длительно (в течение 7—10 дней). Результаты лечения пациента с экземой Капоши представлены на рис. 14 и 15.
Рис. 14. Больной К., 13 лет. Экзема Капоши, развившаяся на фоне атопического дерматита — до лечения.
Рис. 15. Тот же больной. После терапии валацикловиром 500 мг 2 раза в день в течение 6 дней.
Терапию ГАМЭЭ начинают с сочетанного применения стероидных гормонов и противовирусных препаратов [28]. Всем пациентам назначают инфузионную терапию. Глюкокортикостероиды (ГКС) вводят парентерально в дозе 3—5 мг на 1 кг массы тела в сут (расчет по преднизолону). Курс терапии ГКС в указанной дозе составляет 2—4 дня с последующей отменой в течение 2—3 сут. Валацикловир
назначают в дозе 500 мг 2 раза в сут в течение 7—10 дней. Пациентам, перенесшим МЭЭ на фоне рецидивирующей герпетической инфекции, рекомендуется длительный профилактический прием валацикловира.
Этиологий заболевания
Как бы там не было, заболевание хоть и старое, но точной причины его возникновения никто назвать не может. При этом большинство сходятся на мнении, что хронический гингивостоматит начинается с образования зубного камня. Но объяснить тот факт, почему у одних животных на этом все и заканчивается, а у других образовывается хронический гингивостоматит, никто не может. Поэтому все индивидуально зависит от индивидуальной предрасположенности организма кошки. И одни кошки могут иметь лишь покраснение около зубов, а другие открытые раны (язвы).
Как диагностировать заболевание
Лабораторного подтверждения хроническому гингивостоматиту нет. Но врач-ветеринар, осмотрев пациента, назначает ему ряд анализов, способствующих правильной разработки протокола лечения. К примеру. Анализ крови покажет, есть ли в организме воспалительный процесс, а также вирусные инфекции. В то время биохимический анализ крови поможет оценить то, как работают почки и другие жизненно важные органы. Такой анализ особенно важен, если животному планируются назначаться короткостероиды или же ему предстоит анестезия.
Но что реально важно, это дентальная рентгенография, благодаря которой можно обнаружить резорбцию зуба, его сломанный корень. Все это требует хирургического вмешательства и удаления поврежденных зубов. Стоит учесть, что проводят дентальную рентгенографию под наркозом, так как животное не дастся открыть рот. И если коту или кошке поставили диагноз дентальная рентгенография, тогда будьте готовы к тому, что поврежденные зубы придется удалять. И это золотое правило действует по всему миру.
Методы лечения разных форм болезни
При первом выявлении у себя симптомов герпетического гингивита или стоматита следует обратиться за помощью к квалифицированному специалисту: инфекционисту и стоматологу. Врач диагностирует заболевание посредством проведения опроса и визуального осмотра пациента. Оценит характер высыпаний и назначит лечение.
Терапия сводится к применению следующих медикаментов:
- жаропонижающих и обезболивающих препаратов;
- антисептиков;
- противовирусных мазей и гелей;
- отваров целебных трав для обработки ран.
В момент угасания заболевания рекомендовано соблюдать регулярность обработок язв антисептическим раствором, затем масляным (витамин А). Обязательно следует придерживаться правильного питания, кормить пациента пищей мягкой консистенции, давать обильное питье. Заболевшего стоит ограничить от посещения учреждений и мест скопления людей из-за заразности болезни. Тем, кто ухаживает за пациентом, стоит соблюдать элементарные гигиенические правила.
Лечение при легкой форме
Чтобы остановить процесс воспаления в организме, на начальной стадии заболевания назначаются противовирусные препараты, а именно:
- таблетки Ацикловир, Зовиракс, Биоцикловир, Ацик, Герпевир назначают в первую неделю болезни по 1 шт. 5 раз в сутки в течение 5 дней;
- препараты Интерферон, Ацикловир, Ациклостад в виде аппликаций растворов, кремов или мазей на 20 мин 5-7 раз в день.
Также параллельно с медикаментозным лечением могут применяться методики народной медицины. Легкий эффект дают народные средства в виде приготовления отваров и настоев из лекарственных трав (тысячелистника, шалфея, зверобоя, ромашки и календулы).
Способ приготовления отвара из вышеуказанных трав – 1 столовая ложка сухой травы на стакан кипятка. Залить и накрыть емкость полотенцем на 10 минут, после сцедить. Полоскать полость рта до и после приема пищи.
Также в помощь при легкой форме болезни применяют следующие народные методы:
- настой прополиса для снятия боли во рту;
- сок лимона при отеках слизистой;
- льняное или облепиховое масло на стадии заживления язв.
Лечение при средней тяжести болезни
Существует общая и местная терапия для устранения средней формы болезни. Общая терапия направлена на предотвращение распространения вируса и улучшение общего иммунитета болеющего. Назначают следующие препараты:
- обезболивающие и жаропонижающие препараты: Парацетомол детям, Эффералган, Нурофен, Тайленол;
- противовирусные препараты: Ацикловир, Зовиракс, Биоцикловир, Виролекс, Герперакс;
- антигистаминные препараты: Кларитин, Тавегил, Супрастин, Фенкорол;
- витамины: Аскорбиновая кислота и Аскорутин;
- иммуномодуляторы: ИРС-19, Виферон, Анаферон, Арбидол, Имудон;
- обильное питье и полноценное правильное питание;
Местная терапия направлена на уменьшение боли и заживление эрозийных язв. Чаще всего прописывают такие препараты местного назначения:
- антисептики: слабые растворы Фурацилина, Мирамистина после каждого приема пищи;
- противовирусные и заживляющие мази и масла: Интерферон, Ацикловир, Ациклостад, Соклосерил, Каротолин, масляный раствор витамина А, масла шиповника и облепихи;
- обезболивающие препараты в виде примочек и мазей: раствор Лидокаина и Пиромекаина, Холисал, Мундизаль-гель;
- спиртовой раствор бриллиантового зеленого, Фукорцин («красная зеленка»), перекись водорода для обработки язв на коже лица и рук.
Лечение тяжелого заболевания
При тяжёлой степени болезни в качестве основного метода лечения назначают антибактериальные препараты (антибиотики широкого спектра действия) для предупреждения дальнейшего развития болезни.