- Симптомы острого пульпита
- Причины
- Диагностика
- Лечение острого пульпита
- Осложнения при лечении острого пульпита
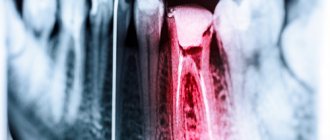
Острый пульпит – это воспалительная реакция пульпы зуба в ответ на попадание инфекции или действие каких-либо раздражителей. Характеризуется короткими или продолжительными приступами зубной боли, которая становится более сильной ночью и возникает при воздействии холодного и горячего.
Выявляют заболевание на основании жалоб пациента, осмотра ротовой полости стоматологом, путем проведения рентгенографии и электроодонтодиагностики. Если диагностирован острый пульпит, лечение проводят двумя способами – консервативным или оперативным.
Симптомы острого пульпита
При развитии заболевания сначала появляется ноющая боль в зубе, которая имеет нарастающий характер. Болевой синдром постоянный или прерывистый, значительно усиливается в ночные часы и при температурных воздействиях. Больной зуб наиболее сильно реагирует на холод.Если постучать по поверхности, у пациента нет неприятных ощущений либо они незначительные.
Проявления симптомов острого пульпита зависят от его формы.
Гиперемия
Развивается вследствие деятельности патогенных бактерий, попавших в зубную ткань при нелеченом кариесе. Может возникать при препарировании зуба или после его обработки химическими средствами.
При гиперемии пациента беспокоят такие симптомы:
- Ноющая боль. Возникает как реакция на раздражители. Преимущественно болевой приступ длится не долго, около 2 – 3 минут, а в ночное время развиваются затяжные боли. В случае запущенной формы боли ощущаются как резкие и сильные прострелы.
- Сильная болевая реакция при воздействии на эмаль холодом.
Острый очаговый
Признаки, которые указывают на развитие этой формы пульпита:
- Болевые приступы возникают самопроизвольно.
- Длятся не менее 30 минут, при запущенных стадиях могут продолжаться до двух часов.
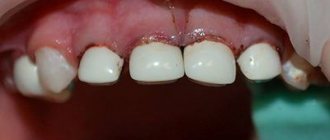
- Выявляется кариозная полость, при обследовании болезненная.
При остром очаговом пульпите боль не отдает в рядом расположенные зубы.
Острый диффузный
Развивается как следствие запущенной очаговой формы и отсутствии своевременного лечения.
Характеризуется такими признаками:
- Болевой синдром возникает самопроизвольно и внезапно, без воздействия каких-либо раздражителей. Боль продолжительная, не проходит по много часов, иррадирует на рядом расположенные зубы.
- Наличие кариозной полости, при ее исследовании возникает резкая болезненная реакция. Могут сохраняться остатки пломбирующего материала.
Острый гнойный
Если не лечить острую диффузную форму, постепенно она переходит в гнойную. Характерные симптомы:
- Болевой приступ имеет режущий, острый характер.Боль постоянная, может периодически ослабевать или усиливаться.
- Боль иррадирует в соседние зубы, а также по ветвям тройничного нерва.
- При воздействии тепла болевые ощущения становятся сильнее, при применении холодного компресса – немного утихают.
- В полости зуба накапливается гной, его можно обнаружить путем микроскопического исследования.
- Мягкие ткани расплавляются, в них образуются абсцессы с гноем.
- Кровеносные сосуды расширены, имеют много микроповреждений.
Травматический острый
Развивается как результат травмирования зуба при неправильном проведении препарирования кариозной полости, откалывании зубной коронки или переломе.
Для этой формы пульпита характерны такие симптомы:
- Рог пульпы кровоточит, что заметно при стоматологическом осмотре.
- Зубная полость сообщается точечно с кариозной.
- В тканях пульпы выявляется обнажение пучка сосудов и нервов.
Если появились признаки, указывающие на острый пульпит зуба, лечение не стоит откладывать. Своевременное обращение в клинику поможет сохранить зуб.
Сколько по времени длится удаление пульпы
В среднем на обезболивание, удаление нерва и обработку корневых каналов уходит около 40–50 минут. Если при этом врач проведет качественную анестезию, то она подействует практически сразу, а на протяжении всего процесса пациент не будет чувствовать боль. Если во время депульпирования действие наркоза ослабевает, делается дополнительная инъекция.
Справка! Прежде чем вводить укол с анестезией, врач обрабатывает мягкие ткани специальным замораживающим средством. То есть пациент не будет испытывать боль ни при введении иглы в ткани, ни в процессе удаления зубного нерва.
Причины
Причины развития патологии могут быть следующими:
- Травмирование зуба механическое или химическое. Нарушение целостности эмали и дентина делает пульпу максимально уязвимой к воздействию внешней среды и патогенных бактерий.
- Заболевания десен. В этом случае высок риск проникновения инфекции через открытые пародонтальные карманы.
- Осложнения кариеса. Не вылеченный до конца кариес или его запущенная форма способствуют попаданию в пульпу через канальца дентина болезнетворных микроорганизмов – стрептококков.
- Неправильно проведенное стоматологическое лечение – повреждение зубных тканей, вскрытие зуба, выполненное с нарушением техники, ожог зубной ткани мышьяком и т.д.
- Неполное удаление кариозных тканей в ходе лечения. В зубной полости сохраняется инфекция, которая продолжает развиваться.
- Некачественная установка пломбы. Опасна тем, что между стенкой зуба и пломбирующим материалом сохраняется зазор. Через него патогенные микроорганизмы проникают в пульпу.
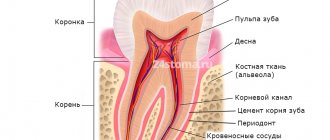
Что такое пульпа и нужно ли ее удалять
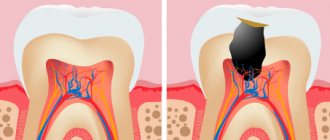
Пульпа, или зубной нерв — соединительная ткань, заполняющая полость зуба. Она состоит из волокон, нервных окончаний, лимфатических и кровеносных сосудов. Зубной нерв снабжает костные ткани питательными веществами, отвечает за правильное развитие зуба и защищает его от инфицирования.
Если пульпа повреждена, начинается воспалительный процесс, при этом человек испытывает сильные боли. Зуб после удаления нерва становится «мертвым», однако при профессиональных манипуляциях врача он полностью сохраняет свои функции.
Диагностика
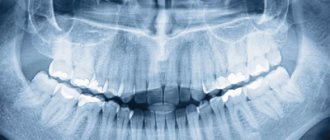
Диагностика пульпита проходит в несколько этапов. Первый – осмотр ротовой полости стоматологом. Учитываются жалобы пациента на острую боль, наличие травмы или кариозной полости. Все это указывает на пульпит. Но определить одним визуальным осмотром острую и хроническую формы заболевания невозможно.
Для определения стадии и типа патологии пациенту назначают обследование:
- Рентгенограмма.
- ЭОД или электроодонтодиагностика. Этот метод позволяет выявить реакцию пульпы на воздействие электрического тока.
- Реодентография. Проводится для оценки кровоснабжения пульпы зуба.
- Термический тест.
Для постановки точного диагноза важна дифференциальная диагностика острого пульпита. Это важно, чтобы не спутать его с другими заболеваниями, имеющими схожие проявления.
Почему может болеть зуб после депульпирования?
Нередко случается так: нерв уже удален, а болевые ощущения остаются. Подобные проявления допустимы в первые 3-4 дня как естественная реакция организма (например, на сжимание челюстей или на температурные раздражители).
Другие причины зубной боли после депульпирования:
- Небрежная чистка каналов, сохранение и усиление воспалительного процесса из-за неполного удаления повреждённых кариесом тканей.
- Использование во время процедуры неподходящего к размеру канала пульпоэкстрактора или неправильное обращение с инструментом.
- Облом стоматологического инструмента, задержка его остатков в верхней части корня (такая врачебная ошибка приводит к необходимости удалить зуб).
- Возникновение вторичного воспалительного процесса в пролеченных каналах (остаточный пульпит), возникает на фоне не полностью удалённого нерва.
- Аллергическая реакция пациента на пломбировочный материал.
Лечение острого пульпита
Цели лечения:
- купировать болевой приступ;
- устранить воспаление и остановить инфекционный процесс;
- восстановить анатомическую форму зуба.
При обращении с острой болью пациенту назначают обезболивающие препараты для снижения болевых ощущений до момента стоматологического приема.
Заболевание лечат двумя основными способами – консервативным или биологическим и хирургическим. В обоих терапию проводят с предварительным обезболиванием. Инъекцию делают примерно за 30 минут до начала лечения. Для анестезии применяют чаще всего раствор лидокаина или тримекаина.
Консервативный способ лечения острого пульпита
Основная цель – сохранение пульпы. Врач проводит поэтапное лечение:
- делает укол для обезболивания;
- убирает некротический дентин;
- раскрывает зубную полость;
- обрабатывает противомикробными средствами;
- закладывает лекарство;
- ставит пломбу.
Консервативную терапию проводят преимущественно пациентам в молодом возрасте. Это метод предполагает обязательное учитывание наличия заболеваний слизистой оболочки ротовой полости, а также локализацию кариеса.
В ходе лечения применяют противовоспалительные лекарственные препараты – Кальцидонт, Dical. Препараты с содержанием гидроокиси кальция необходимы для стимулирования образования дентина. Протеолитические ферменты необходимы для регенерации тканей, снятия отека. После закладывания лекарства стоматолог закрывает зубную полость на несколько дней – от 3 до 5. Далее, при отсутствии реакции пульпы ставят постоянную пломбу.
Оперативный или хирургический способ
Врач проводит следующие этапы лечения:
- Оказывает первую помощь при острой боли.
- Делает инъекцию для обезболивания.
- Вскрывает зубную полость.
- Удаляет пульпу.
- Обрабатывает полость антисептиком.
- Закладывает лекарство.
- Устанавливает пломбу.
Таким методом проводят лечение острого диффузного пульпита. Если диагностирован острый очаговый пульпит, лечение предполагает удаление устьевой и коронковой пульпы, корневую сохраняют.
Хирургическое лечение проводят в одно и в два посещения.
При хирургическом лечении в одно посещение порядок следующий:
- Врач делает анестезию, удаляет некротизированные ткани.
- С помощью инструментов производит пломбирование зуба нетоксичным материалом.
При оперативном лечении в два помещения процедура имеет другой порядок действий:
- Сначала стоматолог на очаг поражения зуба накладывает мышьяк или девитализирующую пасту с содержанием мышьяка. Это необходимо, чтобы убить воспаленный нерв.Длительность установки мышьяка на больной зуб – 24 часа на однокоренной, до 48 – на многокорневой. Некоторые виды паст можно оставлять на продолжительное время – до 7 – 15 дней.
- В канал закладывают тампон с анестезирующим средством и ставят временную пломбу. Пациента отправляют домой.
- При втором посещении стоматологии врач извлекает мышьяк или пасту, полностью удаляет пульпу и пломбирует полость зуба.
Процесс лечения оперативным методом всегда контролируют путем проведения рентгенографии.
Вопрос о боли при удалении нерва.
Обычно, когда нужно удалять нерв, пациенты поддаются страху, что это очень болезненная процедура. Но волноваться нет никакого смысла! Каждый квалифицированный специалист в своем арсенале имеет большое количество анестезирующих средств, которые лишают чувствительности больной зуб и окружающие его ткани. Всего один укол, и человек ничего не чувствует в области больного зуба.
Чаще всего используется местное обезболивание. Если препарат выбран корректно, вся операция от инъекции до извлечения нерва пройдет совершенно безболезненно.
Осложнения при лечении острого пульпита
В некоторых случаях в результате лечения острого пульпита у пациента развиваются осложнения. Возникают сильные болезненные ощущения или повышенная чувствительность при:
- надкусывании твердой пищи, пережевывании грубой еды;
- нажатии на зуб;
- воздействии холодной воды.
В подобных случаях врач назначает обработку зуба раствором анестетика или курс физиотерапии в виде получения флюктуирующих токов. При рецидивах показана замена лекарства, которое было заложено в зубную полость в ходе лечения. Если подобные процедуры не эффективны, пораженный зуб могут удалить.
Если требуется лечение острого пульпита, цена зависит от ряда факторов. На конечную стоимость влияют качество применяемых расходных материалов, лекарственные препараты, виды материала для постановки пломбы, а также используемое оборудование. Стоматологические клиники имеют типовой прайс-лист, где указано, сколько стоит каждая процедура.