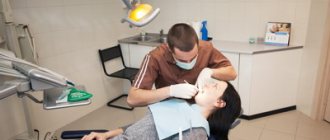
Отоларинголог (лор) — врач, который занимается лечением заболеваний уха, носа и горла (гортани, трахеи, глотки). Для исключения риска осложнений и перехода лор-заболеваний в хронические формы важно своевременно обратиться к врачу. В Клинике Здоровья «Исток» вы можете посетить квалифицированного врача-отоларинголога без направлений и справок в любое удобное для вас время.
стоимость услуг
Отоларингология
| Отоларингология | |
| Первичный приём лор врача | 1800 руб. |
| Повторный приём лор врача | 1500 руб. |
| Первичный приём лор врача (к.м.н.) | 2100 руб. |
| Повторный приём лор врача (к.м.н.) | 1800 руб. |
| Проф. осмотр | 600 руб. |
| Общие ЛОР манипуляции | |
| Наложение мазевой повязки на кожу либо слизистую оболочку (одна область) | 600 руб. |
| Наложение компресса на ухо, заушную область, либо на боковую поверхность шеи (одна анатомическая область) | 600 руб. |
| Промывание послеоперационной полости растворами (однократное промывание) | 600 руб. |
| Анестезия аппликационная (одна анатомическая область) | 290 руб. |
| Анестезия инфильтрационная (местная, инъекционная, одна инъекция) | 340 руб. |
| Удаление (снятие) швов после лор операций | 290 руб. |
| Местные ЛОР манипуляции и процедуры: глотка | |
| Орошение задней стенки глотки на ЛОР-комбайне | 170 руб. |
| Промывание лакун нёбных миндалин шприцем (одна миндалина) | 600 руб. |
| Вакуумное промывание нёбных миндалин методом на аппарате «ТОНЗИЛЛОР» | 1150 руб. |
| Удаление инородного тела из ротоглотки | 1150 руб. |
| Смазывание задней стенки глотки и нёбных миндалин лекарственными растворами | 170 руб. |
| Вскрытие паратонзиллярного абсцесса | 2850 руб. |
| Разведение краёв раны после вскрытия паратонзиллярного абсцесса | 1150 руб. |
| Сеанс ультразвукового орошения задней стенки глотки и нёбных миндалин (Аппаратом «ТОНЗИЛОР») | 600 руб. |
| Туширование фолликулов задней стенки глотки раствором нитрата серебра | 290 руб. |
| Удаление папилломы глотки | 1150 руб. |
| Местные ЛОР манипуляции и процедуры:гортань | |
| Удаление инородного тела из гортаноглотки | 1700 руб. |
| Вливание в гортань из шприца | 340 руб. |
| Смена трахеотомической трубки и асептической повязки | 290 руб. |
| Лекарственное орошение гортани на Лор комбайне | 170 руб. |
Причины возникновения и течение болезни
Причины возникновения этого заболевания в основном схожи с катаральной формой хронического ларингита. Во всех слоях слизистой оболочки наблюдается гиперемия (полнокровие) и гиперплазия. Кроме этого, происходит частичное отторжение цилиндрического эпителия и замена его плоским, который со временем становится ороговевшим. Нередко происходит сдавливание выводных протоков слизистых желез гиперплазированной соединительной тканью. Мелкоклеточная инфильтрация может носить следующий характер:
- Разлитой;
- Ограниченный, который сопровождается чрезмерным разрастанием сосочкового слоя, а у покровного эпителия происходит ороговение. Такую гиперплазию называют пахидермией.
Значительно реже на черпало — надгортанных и истинных голосовых складках, а также межчерпаловидном пространстве возникают разрастания белого или розово-белого цвета в виде бугров и гребней.
Функции гортани
Принято различать четыре основные функции гортани: дыхательную, защитную, фонаторную (голосообразующую) и речевую.
- Дыхательная. При вдохе воздух из полости носа попадает в глотку, из нее – в гортань, далее – в трахею, бронхи и легкие. При выдохе воздух из легких проходит весь путь по дыхательным путям в обратном направлении.
- Защитная. Движения ресничек, покрывающих слизистую оболочку гортани, непрерывно очищают ее, удаляя мельчайшие частицы пыли, попадающие в дыхательные пути. Пыль, окруженная слизью, выделяется в виде мокроты. Рефлекторный кашель является важным защитным приспособлением гортани.
- Фонаторная. Возникновение звука связано с колебанием голосовых связок при выдохе. Звук может меняться в зависимости от натяжения связок и ширины голосовой щели. Человек сознательно регулирует этот процесс.
- Речевая. Следует подчеркнуть, что в гортани происходит только образование звука, членораздельная речь возникает при работе органов полости рта: языка, губ, зубов, мимических и жевательных мышц.
Клиническая картина
Пациенты жалуются на щекотание и ощущение инородного тела в горле, а также кашель. Особенно выражены эти проявления при пахидермиях, которые возникли в межчерпаловидном пространстве. Слизисто-гнойная мокрота очень вязкая и поэтому прилипает к стенкам гортани, и её не всегда легко легко отхаркивать. Отмечается охриплость голоса, а в некоторых случаях его исчезновение; во время продолжительного разговора заметна утомляемость, а иногда может возникнуть и боль в горле и гортани. Эндоскопическая картина при гиперпластическом ларингите очень разнообразна. Слизистая оболочка в основном имеет серовато-красный цвет. Вестибулярные складки увеличиваются в размере и могут прикрывать истинные, нависая над ними. Истинные голосовые связки сначала розовые или красные, но по мере процесса ороговения отдельные их участки приобретают беловатый цвет.
Очень часто при гиперпластическом ларингите проявляется такой симптом, как отёчная инфильтрация истинных голосовых складок, при которой свободный край переднего отдела имеет полуовальную форму, очень напоминающую форму брюшка. Такие изменения в большинстве случаев носят двухсторонний характер. Нередко при смыкании складок в переднем отделе появляется овальная щель, и тогда возникает парез внутренних щиточерпаловидных мышц. Также может образоваться щель между задними третями складок, которая имеет треугольную форму, и тогда развивается парез поперечной мышцы.
Если гиперплазия распространяется на слизистую оболочку морганиевых желудочков, то она выступает в просвет гортани, образуя валики красного цвета между истинными голосовыми и вестибулярными складками.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Ороговевшие участки эпителия на истинных голосовых складках приобретают белоснежную окраску. А на симметричных участках, которые располагаются между передней и средней частями голосовых связок, образуются некие выпячивания. Они имеют величину примерно как просяное зернышко и полушаровидную форму. Их называют «певческими узелками».
Пахидермии, которые возникают в области отростков черпаловидных хрящей, с одной стороны имеют булавовидный выступ, а на другой углубление блюдцеобразной формы.
Такая форма не позволяет голосовым складкам смыкаться. В случае если пахидермии возникают на задней стенке гортани, то слизистая оболочка становится складчатой, а при фонации происходит её частичное смещение в просвет голосовой щели, мешая сближению голосовых складок. Слизистая оболочка на этом участке грубеет и становится очень сухой, что часто вызывает приступообразный кашель.
Запишитесь на приём прямо сейчас!
Позвоните нам по телефону или воспользуйтесь формой обратной связи
Записаться
Терапия воспалительных заболеваний гортани
Н.Л. КУНЕЛЬСКАЯ
, д.м.н., профессор,
С.Г. РОМАНЕНКО
, к.м.н.,
О.Г. ПАВЛИХИН
, к.м.н.,
О.В. ЕЛИСЕЕВ
, к.м.н.,
В.С. ЯКОВЛЕВ
,
Д.И. КРАСНИКОВА
,
Е.В. ЛЕСОГОРОВА
,
ГБУЗ «Московский научно-практический центр оториноларингологии им. Л.И. Свержевского» Департамента здравоохранения г. МосквыВоспалительные заболевания верхних дыхательных путей являются одними из самых распространенных. Дана краткая характеристика и описана лечебная тактика в отношении различных форм ларингита. Антибактериальная ингаляционная терапия является эффективным методом местной противовоспалительной терапии в комплексном лечении воспалительной патологии гортани.
Ларингит – это воспаление слизистой оболочки гортани любой этиологии. Ларингиты делятся на острые и хронические. Острый ларингит подразделяется на катаральный, отёчный, инфильтративный, флегмонозный и инфильтративно-абсцедирующий. При остром ларингите выраженность клинической симптоматики напрямую коррелирует с тяжестью воспалительных изменений в гортани. При тяжелых формах острого ларингита возможны осложнения: стеноз гортани, флегмона шеи, медиастенит, сепсис, абсцедирующая пневмония.
Хронические ларингиты делятся на катаральный, отечно-полипозный (болезнь Рейнеке-Гайека), атрофический, гиперпластический ларингиты. Выделяют ограниченную и диффузную форму гиперпластического ларингита. Хронические ларингиты составляют 8,4–10% от всей патологии ЛОР-органов. Все хронические ларингиты являются предраковыми заболеваниями. Наибольшую опасность в плане малигнизации представляет собой гиперпластический ларингит, протекающий с кератозом. [2].
Ларингит – полиэтиологическое заболевание, в развитии которого имеют значение множество факторов. Причинами ларингита являются: инфекция; наружная и внутренняя травмы шеи и гортани, в т. ч. ингаляционные поражения и травма инородным телом; аллергия, гастроэзофагальная рефлюксная болезнь, побочные действия некоторых лекарственных препаратов. Большое значение имеет голосовая нагрузка, особенно с использованием твердой атаки. Возникновению воспалительной патологии гортани способствуют хронические заболевания бронхолегочной системы, носа и околоносовых пазух, нарушение разделительной функции гортани, злоупотребление спиртными напитками и табаком, нарушение обмена при сахарном диабете, гипотиреозе, заболеваниях желудочно-кишечного тракта, хроническая почечная недостаточность, перенесенная лучевая терапия [5, 8].
Учитывая тот факт, что воспалительные заболевания гортани могут приводить к тяжелым осложнениям, а хронические ларингиты являются предраковыми заболеваниями, очень важно проводить терапевтические мероприятия, направленные на лечение воспаления и препятствующие хронизации процесса. Комплексная терапия при воспалительных процессах в гортани подбирается индивидуально и зависит от выраженности клинической картины, индивидуальных особенностей голосоведения пациента и сопутствующей патологии.
Острый ларингит может быть воспалительной и невоспалительной природы. Часто он является одним из симптомов ОРВИ (гриппа, аденовирусной инфекции, парагриппа). На первом месте среди причин развития острого ларингита находятся респираторные вирусы (до 90% случаев). Говоря о бактериальной составляющей воспалительного процесса при ларингите, следует отметить, что наиболее частыми возбудителями ларингита являются: Streptococcus pneumonia, Haemophilus influenza, S. aureus, Mycoplasma spp., Actinomycesdiphteriae, Mycoplasma pneumonia, Chlamiophila pneumonia [3]. Бактериальная (стафилококки, стрептококки), хламидийная инфекция и грибковая флора могут вызывать не только хронический, но и острый ларингит, при этом заболевание может протекать как самостоятельное или в сочетании с ОРВИ. Острый эпиглоттит, абсцесс надгортанника, чаще вызывается H. Influenzae, S. pneumoniae, S. Aureus.
Для хронического гиперпластического ларингита характерны ассоциации микроорганизмов, среди которых наиболее часто встречаются Staphylococcus aureus, epidermidis [4]. Имеет значение и изменение иммунной системы. Иммунологические аспекты хронической воспалительной патологии гортани до конца не изучены. Диагностируются нарушения интерфероновой и иммунной систем [4, 7].
Нами – Московским научно-практическим центром оториноларингологии им. Л.И. Свержевского – было проведено бактериологическое и микологическое обследование 95 больных хроническими ларингитами (34 – с хроническим гиперпластическим ларингитом, 14 – с хроническим субатрофическим ларингитом и бронхиальной астмой, 22 – с хроническим катаральным ларингитом, 25 – с хроническим отёчно-полипозным ларингитом).
У 34 больных с хроническим гиперпластическим ларингитом в 11 случаях были выделены грибы рода Candida. В 50% был выделен непатогенный стрептококк зеленящей группы, у 5 больных посев не дал роста в аэробных условиях, у остальных больных выделяли грамотрицательные микроорганизмы: пневмококк – 4 случая, K. Pneumoniae — в 7 случаях (в 4 случаях – чувствительная ко всем антимикробным препаратам, в 3 – обладающая промежуточной чувствительностью к бета-лактамам), в одном случае был выделен S. Aureus метициллин-чувствительный и в 4 – метициллин-резистентный, у 2 пациентов была выделена синегнойная палочка. Таким образом, у больных хроническим гиперпластическим ларингитом бактериальная флора представлена как непатогенным стрептококком, так и грамотрицательными микроорганизмами, а также грибковой флорой, в т. ч. со сниженной чувствительностью к антибактериальным препаратам и антимикотикам.
У 14 больных с хроническим субатрофическим ларингитом и бронхиальной астмой в 3 случаях были выделены грибы рода Candida, чувствительные ко всем противогрибковым препаратам. Из флоры преобладал стрептококк зеленящей группы и пневмококк, чувствительный ко всем препаратам. Во всех случаях, когда присутствовала грибковая флора, не было классической картины ларингомикоза, но присутствовали разнообразные жалобы на изменение голосовой функции.
У больных с хроническим катаральным ларингитом роста грибковой флоры получено не было, бактериальная флора была в основном представлена стрептококком зеленящей группы.
У пациентов с хроническим отёчно-полипозным ларингитом в подавляющем большинстве случаев выделялся стрептококк зеленящей группы, не определённый до вида и без определения чувствительности к антимикробным препаратам. При повторных посевах в случае осложненного течения послеоперационного воспаления высевалась смешанная грамотрицательная флора.
Полученные данные в целом соответствуют данным литературы и свидетельствуют о том, что при упорном течении воспалительного процесса и неэффективности противовоспалительной терапии следует проводить микробиологическое исследование. Больным с воспалительным процессом в гортани на фоне бронхиальной астмы следует проводить микологическое обследование для выявления микоза верхних дыхательных путей. Пациентам с отечно-полипозным ларингитом микробиологическое обследование не показано. Оно может быть полезным в послеоперационный период при осложненном течении воспалительного процесса.
Применение системной антибактериальной терапии больным с нетяжелыми формами ларингита, как правило, не требуется. При осложненных формах острого ларингита, при выраженных воспалительных явлениях с присоединением гнойной экссудации, а также при обострении хронического ларингита назначаются системные антибактериальные препараты широкого спектра действия (амоксициллин/клавулановая кислота, цефалоспорины III–IV поколений) или респираторные фторхинолоны. При диагностике грибкового поражения назначаются антимикотические препараты. Для периоперационной антибиотикопрофилактики следует выбирать препарат с максимально узким спектром действия и активным в отношении основных микроорганизмов.
В комплекс лечебных мероприятий при воспалительных процессах в гортани включается также противоотечная, десенсибилизирующая, муколитическая терапия (N-ацетилцистеин); ферментные препараты; лекарственные средства, улучшающие микроциркуляцию; стимулирующие средства; средства, улучшающие нервно-мышечную передачу, повышающие тонус мышц. При инфильтративных и абсцедирующих ларингитах показано проведение дезинтоксикационной терапии, парэнтерального питания и коррекции водно-солевого обмена, вскрытие и дренирование абсцессов гортани. Применение специфической терапии при диагностике специфических ларингитов не исключает использование местной и общей противовоспалительной терапии.
Большую роль в повышении эффективности лечения пациентов с острыми и хроническими воспалительными процессами в гортани играет применение местной терапии. Следует подчеркнуть, что применение местной терапии показано всем больным с любой формой ларингита, в т. ч. и пациентам с абсцедирующей формой воспалительного процесса. Из всех методов местной терапии ларингита ингаляционная терапия находится на первом месте. Ингаляции применяются в качестве монотерапии при неосложненных формах ларингита как симптоматическое лечение для увлажнения слизистой оболочки гортани, а также в комплексе с другими методами лечения при воспалительных заболеваниях гортани. В ингаляционной форме применяются лекарственные средства, обладающие антибактериальным, противогрибковым, противоотечным, муколитическим, противовоспалительным действием, способностью повышать влажность слизистой оболочки. Основным преимуществом ингаляционного способа лечения является возможность достижения быстрого и эффективного лечебного действия с применением относительно небольшой дозы лекарственного препарата и значительном снижении отрицательного системного эффекта. Во время ингаляции происходит быстрое всасывание лекарственных препаратов с депонированием его в подслизистом слое. Создается высокая концентрация лекарственного средства непосредственно в очаге воспаления [1].
Высокая эффективность антибактериальных и противогрибковых препаратов при их местном применении при лечении воспалительной патологии гортани давно известна. Ранее часто назначали ингаляции со стрептомицином, пенициллином, тетрациклином, левомицетином и олеандомицином. В настоящее время применение этих ингаляций утратило свою актуальность в связи с тем, что известны случаи анафилактического шока во время ингаляционной процедуры, кроме того изменился микробный пейзаж возбудителей и их чувствительность к антибиотикам. На сегодняшний день чаще в клинической практике применяются ингаляции антисептиками. Однако при выраженном воспалительном процессе показана терапия антибиотиком. Основным препаратом с широкой антибактериальной активностью, который можно безопасно применять в ингаляционной форме на сегодняшний день, является комбинированный оригинальный препарат Тиамфеникола глицинат ацетилцистеинат Флуимуцил® -антибиотик ИТ (FLUIMUCIL-ANTIBIOTIC IT).
Показанием к применению Флуимуцила-антибиотика следует считать те формы ларингита, которые сопровождаются выраженной экссудацией, инфильтрацией, стойкой гиперемией голосовых складок, а также обострение гиперпластического ларингита.
Тиамфеникола глицинат ацетилцистеинат – это комплексное соединение, объединяющее в своем составе антибиотик тиамфеникол и муколитик прямого действия N-ацетилцистеин. Тиамфеникол обладает широким спектром антибактериального действия, эффективен in vitro в отношении бактерий, наиболее часто вызывающих инфекции дыхательных путей: грамположительных (Streptococcus pneumoniae, Corynebacteriumdiphtheriae, Staphylococcusspp., Streptococcus pyogenes, Listeriaspp., Clostridiumspp.) и грамотрицательных (Haemophilus influenzae, Neisseriaspp., Salmonellaspp., Escherichiacoli, Shigellaspp., Bordetellapertussis, Yersiniapestis, Brucellaspp., Bacteroidesspp.). Тиамфеникол активен также и в отношении синегнойной палочки.
В схему терапии воспалительных заболеваний гортани также входят муколитики. В новые стандарты терапии лор-болезней важное место среди муколитиков займут прямые муколитики – различные лекарственные формы ацетилцистеина (Флуимуцил®, Флуимуцил®-антибиотик ИТ, Ринофлуимуцил®). Общими показаниями к назначению муколитиков при патологии гортани следует считать наличие трудно отделяемой мокроты в любом отделе гортани, формирование плотных фибринозных налетов. Наличие большого количества мокроты, корок на поверхности слизистой оболочки препятствует всасыванию ингалируемых веществ. Длительное системное применение муколитических средств нежелательно у больных хроническими ларингитами, т. к. у большинства из них имеется патология желудочно-кишечного тракта. Местно муколитические средства целесообразно применять в виде ингаляций. Наиболее часто используют ацетилцистеин (NAC) препарат Флуимуцил раствор для ингаляций или минеральную воду. Ингаляционную процедуру лучше начинать с ингалирования муколитических средств и лишь после этого, через 10–20 минут, назначать аэрозоли других лекарственных препаратов. Следует помнить о том, что при ингаляции муколитическим средством невозможно сразу же провести ингаляцию антисептиком или антибактериальным препаратом, т. к. муколитики, в т. ч. и NAC, препятствуют их всасыванию. В этой ситуации комбинированный препарат Флуимуцил-антибиотик ИТ становится незаменимым средством, поскольку не нужно соблюдать временной интервал между приёмом антибиотика и муколитика, а следовательно, повышается комплайнс терапии. На сегодняшний день Флуимуцил-антибиотик ИТ – единственный зарегистрированный в России комбинированный препарат, содержащий муколитик и антибиотик широкого спектра.
Флуимуцил-антибиотик ИТ при ларингитах применяют ингаляционно: взрослым – по 250 мг 1–2 раза в сутки; детям – по 125 мг 1–2 раза в сутки. Курс лечения не более 10 дней.
Нами – Московским научно-практическим центром оториноларингологии им. Л.И. Свержевского – проведено лечение 50 пациентов с острыми и хроническими воспалительными заболеваниями гортани. 25 пациентов составили основную группу пациентов, в схемы комплексной терапии которых была включена ингаляционная терапия Флуимуцилом-антибиотиком ИТ. 25 пациентов составили контрольную группу, которая не получала аэрозоль терапии Флуимуцила-антибиотика. Возраст пациентов варьировал от 16 до 82 лет. Результаты проведенной терапии оценивали по динамике жалоб и ларингоскопической картины. Результаты сравнительного анализа свидетельствуют о том, что у большинства больных основной группы выздоровление наступило на 6–7-е сутки, тогда как у пациентов контрольной группы на 8–9-е сутки.
Таким образом, лечение воспалительной патологии должно быть индивидуальным и комплексным. В схему терапии должны включаться ингаляционные препараты, ведущее место среди которых занимает Флуимуцил-антибиотик как антибактериальный препарат с широким спектром антимикробного действия и муколитическим действием. Применение ингаляций тиамфеникола глицината цетилцистеината (Флуимуцил-антибиотик ИТ) позволяет сократить прием системных антибактериальных и других лекарственных средств, значительно повысить эффективность лечения и сократить срок терапии и длительность заболевания, уменьшить проявление системных и побочных эффектов действия других лекарственных средств.
Литература
1. Антонив В.Ф., Грибанова А.Г., Казанова Н.И., Элькун Г.Б., Русанова Е.В., Чернолев А.И. Роль небулайзерной терапии при острых воспалительных заболеваниях гортани// Вестник оториноларингологии. – 2006. №3. – С. 16–18. 2. Василенко Ю.С. Голос. Фониатрические аспекты. – М.: Энергоиздат, 2002. С. 186–195. 3. Донецкая Э.Г. Клиническая микробиология: руководство. М., 2011. – С. 131. 4. Иванченко Г.Ф., Демченко Е.В., Быкова В.П., Григорян С.С. Клинические особенности и терапия больных хроническим гиперпластическим ларингитом: Метод. рекомендации. – М., 1998. – 9 с. 5. Пальчун В.Т., Крюков А.И. Оториноларингология. – М.: Медицина, 2001. – 615 с. 6. Романенко С.Г. «Острый и хронический ларингит», «Оториноларингология» Национальное руководство. Краткое издание / под ред. В.Т. Пальчуна. – М., 2012 – С. 541–547. 7. Штиль А.А. «Клинико-иммунологическая характеристика и лечение больных хроническим гиперпластическим ларингитом». Автореферат диссертации на соискание ученой степени кандидата медицинских наук. – М., 1989. 8. Robert Р. Ossof, Stanley M. Shashay et all. The Larynx, Lippincott Williams & Wilkins. – 560 p.
Диагностика
При хроническом гиперпластическом ларингите характерными являются следующие симптомы: симметричная двухсторонняя гиперемия, отёк голосовых складок и достаточно большая продолжительность сроков заболевания. В типичных случаях этого заболевания, основываясь наларингоскопической картине, наличии гиперемии и пахидермий, а так же учитывая жалобы пациента, поставить диагноз не очень сложно.
Гиперпластический ларингит следует отличать от таких заболеваний, как папиллома гортани и амилоидоз гортани, внутренняя воздушная киста, а так же от различных инфильтратов, среди которых туберкулезные, злокачественные, сифилитические и т.д. Для того, что бы поставить окончательный диагноз необходимо провести гистологическое исследование.
Обследование уха, слуха и слухового нерва
Обследование уха и слуха в нашей клинике будет построено в нескольких направлениях:
- Исследование структуры и функционального состояния уха, слуха и слухового нерва;
- Поиск причины заболевания.
Наиболее информативные исследования: эндоскопия полости уха, тимпанометрия, ауиометрия, исследование вызванных потенциалов. При необходимости, помимо эндоскопического исследования, тимпанометрии и аудиометрии мы предложим дополнительные исследования.
Консультация отоларинголога, комплекс обследований здоровья уха, слухового нерва, остроты слуха
На консультации у ЛОРа будет проведен осмотр и первичная проверка слуха. ЛОР-врач индивидуально рекомендует одно или несколько необходимых исследований. Это может быть:
- Эндоскопия полости уха. Для этого исследования, с помощью эндоскопа (тончайший прибор) Ваш лечащий врач проведет визуальное исследование состояния тканей уха, определит наличие воспаления и патологических элементов в ухе (гной, грибковый налёт и т.д).
- Тимпанометрия позволяет выявить нарушения в работе среднего уха, оценить полноценность выполняемых средним ухом функций. Тимпанометрияпроводится на приёме у ЛОРа.
- Аудиометрия незаменима при исследовании остроты слуха. Мы предложим Вам провести аудиометрию на консультации.
- Исследование методом вызванных слуховых потенциалов покажет, насколько правильно нервный импульс проходит по слуховому нерву к головному мозгу.
- Компьютерная томография височных костей и органов слуха. Компьютерная томография – самый удобный метод для определения состояния височных костей, мягких тканей и диагностики в них воспаления или новообразований, сдавливающих нерв. При необходимости мы предложим Вам помощь специалиста.
- МР-томография мозга. При МРТ мозга можно увидеть слуховые нервы, слуховые центры головного мозга. Височные кости, в которых лежат периферические органы слуха, более полноценно «видит» компьютерная рентгеновская томография.
- Бактериологическое исследование флоры уха (бакпосев, ПЦР) понадобиться для подбора целенаправленного лечения, в том случае, если заболевание уха вызвала микробная флора: грибы, стрептококки, стафилококки и т.д.
- Ультразвуковые исследования сосудов шеи и головы могут быть ценны при нарушениях слуха и при шуме в ушах, т.к. эти симптомы могут появляться при нарушении мозгового кровообращения.
- Обследование на нейроинфекции, которые могут быть причиной воспаления слухового нерва.