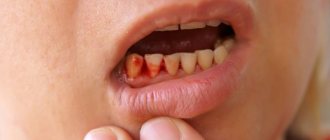
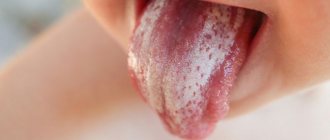
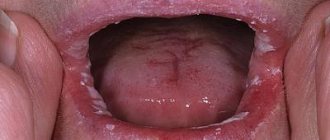
Лечение фибромы на десне, губе и других мягких тканях ротовой полости, как правило, подразумевает хирургическое вмешательство — удаление лазером или радиоволновым методом. Однако в некоторых случаях можно обойтись без радикальной терапии, это зависит от причин возникновения образования и возможности быстрого устранения провоцирующих факторов.
Для постановки точного диагноза важно пройти стоматологический осмотр, проконсультироваться с врачом и при необходимости сделать снимок патологического участка. Своевременное обращение в клинику минимизирует вероятность возникновения осложнений. Кроме того, пациенту стоит придерживаться профилактических мер для предупреждения заболевания и его последствий.
Что такое фиброма
Это доброкачественное новообразование в виде небольшого узла на ножке или широком основании, которое состоит из фрагментов соединительной ткани. В большинстве случаев локализуется на слизистых оболочках десен, губ, неба, на внутренней стороне щек, немного реже на языке. С патологическим процессом чаще сталкиваются младшие школьники и подростки в возрасте 6-15 лет.
Пациенту не больно, на самой ранней стадии он и не замечает патологию. По мере роста утолщение легко нащупывается и случайно травмируется.
Может ли фиброма во рту рассосаться сама, без врачебного вмешательства? В большинстве случаев требуется хирургическое иссечение опухоли. Однако не стоит переживать насчет сложности и длительности операции. Меньше чем через час опытный врач устранит дефект без последующих осложнений и долгого реабилитационного периода. В настоящее время в клиниках используется лазерная и радиоволновая методики.
Несмотря на относительную безвредность фиброзных разрастаний, лечить их все-таки нужно даже при отсутствии дискомфортных ощущений. Если уплотнения увеличиваются в размерах и постоянно подвергаются травмирующему воздействию, с высокой долей вероятности в ранку проникнет инфекция. В таком случае лечение будет очень долгим, трудным и не всегда приведет к положительной динамике. Кроме того, отсутствие терапии иногда влечет за собой перерождение новообразование в злокачественное.
Лечение
Самым эффективным и наиболее часто применяемым подходом можно считать хирургическое вмешательство. Суть его заключается в иссечении опухоли посредством лазера или радиоволновым методом. Новообразование удаляется полностью, включая ножку. Если фиброма полости рта была достаточно большого размера, во избежание деформации пораженной слизистой оболочки пользуются лоскутным закрытием образовавшихся дефектов. Из расположенных поблизости тканей вырезают небольшую «заплатку» и закрывают ею место удаления опухоли.
Причины образования
После проведения многочисленных исследований ученым так и не удалось определить исчерпывающий перечень факторов, которые провоцируют развитие патологии. Однако некоторые состояния и явления все же встречаются чаще всего при диагностировании этого недуга. Например, это возможно при наследственной предрасположенности к фибромам на десне (представлены на фото ниже), языке, внутренней стороне щек и других участках слизистых оболочек. В таком случае болезнь развивается в детском возрасте у маленьких пациентов от 1 до 10 лет.
Нередко в анамнезе при наличии данного диагноза устанавливается факт регулярного травматического воздействия. Возможно постоянное прикусывание определенной области мягких тканей. Травмировать их могут и острые края коронок, ортодонтические конструкции, протезы, особенно плохо зафиксированные, твердая пища.
Провоцирующим фактором выступает и прием определенных лекарственных средств. Некоторые медикаменты могут вызывать появление доброкачественных уплотнений у представителей разных возрастных категорий, не только у детей и подростков. Препараты, после использования которых может развиться фиброматоз:
- Циклоспорин. Он показан для предупреждения отторжения органов при трансплантации.
- Вальпроат, применяемый эпилептиками.
- Верапамил и прочие блокаторы кальциевых каналов.
- Эстрогены синтетического происхождения в оральных контрацептивах или других гормональных таблетках.
Виновниками развития заболевания могут быть воспалительные процессы в ротовой полости. Сюда относят стоматит, глоссит, пародонтоз, гингивит и др.
Наследственный фактор исключить невозможно, однако риск возникновения образований можно существенно снизить, если соблюдать простые профилактические правила:
- не забывать о гигиене;
- проводить регулярную профессиональную чистку от плотного налета и зубного камня;
- оберегать мягкие ткани от травматического воздействия (твердой пищи, прикусывания), а также не допускать резких температурных перепадов;
- своевременно лечить стоматологические болезни;
- консультироваться с медиками перед началом приема лекарственных средств, не допускать самолечения;
- посещать стоматолога для профилактики не реже раза в полгода.
Гистологическая характеристика
Гистологические срезы ткани, погруженной в парафин, имели толщину 4 мкм. Они были окрашены гематоксилином и эозином, а также Конго красным.
В твердой части поражения обнаружена клеточная миксоидная строма, напоминающая примитивный зубной сосочек, смешанная с многочисленными островками амелобластного эпителия, состоящего из взаимосвязанных нитей, островков и тяжей пролиферирующего одонтогенного эпителия, внутри плотной коллагеновой стромы. Тяжи в основном имели столбчатые или кубовидные клетки, расположенные по две. Периферический слой клеток показал обратную ядерную полярность и отчетливую базальную мембрану, характерную для АФ.
Были также отложения дентиноидной ткани, прилегающие к эпителиальной выстилке. В пределах примитивного зубного сосочка наблюдались эмалевые органоподобные эпителиальные островки, которые характеризуются как амелобластная фибродонтома (АФД).
Массы мертвых клеток (МК) также наблюдались в пределах амелобластного эпителия, в области АФ. Мертвые клетки — это бледные энуклеированные клетки, с однородной эозинофильной цитоплазмой и с очень четкой центральной областью, вместо базофильного ядра. Кальцификация, по-видимому, происходит в задней части МК. Только несколько одонтогенных и неодонтогенных опухолей демонстрируют присутствие этих МК в качестве характерной черты. МК типичны для кальцифицирующих одонтогенных кист (КОК), которые обычно связаны с другими одонтогенными опухолями, в основном одонтомой, и редко с АФ. Микроскопически КОК состоит из многочисленных многогранных масс эпителиальных клеток, с четко выраженным слоем столбчатых клеток, с характерной круговой кальцификацией.
Окончательный микроскопический диагноз представлял собой смешанную одонтогенную опухоль, большую часть которой можно охарактеризовать как амелобластную фиброму, с наличием участков представленных мертвыми клетками и следами амелобластной фибродонтомы. Часть гистологических срезов содержали только ткань АФ с участками КОК.
Классификация фибром
Патология делится на несколько видов по критериям. Сюда относится плотность доброкачественного новообразования, природа его происхождения, а также степень выраженности клинических проявлений.
Плотная фиброма
Характеризуется твердой консистенцией. Это связано с тем, что содержимое представляет собой достаточно жесткие волокна соединительной ткани. Они включают незначительное количество ядер. Образования такого типа чаще всего встречаются на десневых поверхностях и небе.
Мягкая фиброма
Волокнистые структуры тонкие и расположены свободно, поэтому их скопления отличаются высокой степенью мягкости. Подобный тип в большинстве случаев наблюдается на языке и внутренней стороне обеих щек. Доброкачественные новообразования смешанного вида, сочетающие в себе признаки всех перечисленных выше разновидностей, можно обнаружить на подъязычной части и на слизистых оболочках дна ротовой полости. Например, это может быть:
- Фибролипома. Твердая на ощупь, поскольку включает в себя фиброзные волокна. Устраняется оперативным путем, лазером, радиоволнами.
- Фиброгемангиома. Как правило, провоцируется инфекционными процессами, происходящими в детском организме. У взрослых людей встречается крайне редко. Никогда не перерождается в злокачественные опухоли. Чаще лечится хирургически, в некоторых случаях может рассосаться самостоятельно.
Фиброма от раздражения
Это не опухолевое образование в своем привычном виде, а результат реактивной гиперплазии. Хроническая патология характеризуется развитием очаговых поражений, которые вызываются систематическим механическим воздействием и последующим травмированием.
Чаще всего причиной являются установленные коронки, пломбы, протезы. В последнем случае болезнь носит название протезной гранулемы. Ортопедическая конструкция оказывает непрерывное давление на альвеолярный отросток, приводит к его резорбции, смещается вперед и способствует возникновению уплотнений, к которым присоединяется воспалительный процесс.
К группе риска относятся не только пациенты, прошедшие через протезирование, но и лица с несвоевременно вылеченным кариесом, в зрелом возрасте, с инородными предметами в ротовой полости (например, при пирсинге). Исследования показали, что к подобным гипертрофическим преобразованиям склонны больше женщины, чем мужчины.
Симметричные фибромы
Врачи диагностируют такие новообразования в области расположения третьих моляров на участках между деснами и небом. На ощупь опухоль твердая, по форме напоминает фасолину.
Следует отметить, что такой тип уплотнений не относится к истинному фиброматозу. Это всего лишь разросшиеся ткани в десневых оболочках, сопровождающиеся процессом рубцевания и иными изменениями подобного характера.
Дольчатая фиброма
Возникает вследствие реактивной гиперплазии при систематическом травмировании нежных чувствительных волокон протезами или другими ортопедическими конструкциями. Главная отличительная черта таких образований — шершавая, рельефная поверхность. При прощупывании чувствуются бугорки.
Фиброзный эпулис
Это плотное разрастание ткани розоватого оттенка, которое не причиняет боли и другого дискомфорта. Края нередко гиперемированы, имеют четкие границы и неправильную форму. Основание достаточно широкое.
Обычно поражается вестибулярная часть десен. Встречаются случаи возникновения новообразования в межзубных промежутках в виде седла с распространением на внутриротовую поверхность.
Довольно часто расположенная в патологической области зубная единица имеет плохо припасованную металлическую коронковую часть, обширное кариозное поражение либо протезный кламмер. Именно эти структуры являются провоцирующим фактором при возникновении хронического воспалительного процесса с формированием гранул, которые с течением времени преобразуются в зрелые соединительные фиброзные волокна.
В стоматологии существуют и ангиоматозные эпулисы. Они более яркого оттенка, несколько мягче на ощупь и кровоточат. При этом кровь появляется не только в те моменты, когда на поверхности воздействуют механически, а независимо от наличия или отсутствия травматического фактора. При проведении диагностических исследований на патологическом участке обнаруживается множество сосудистых разветвлений.
Какими бывают фибромы
Образования подразделяются на несколько типов, различающихся своей плотностью, природой происхождения и тем, как сильно выражены клинические проявления новообразования. Плотное образование. Характеризуется густой консистенцией, чаще локализуется на деснах и небе. Состоит из мягких волокон соединительной ткани. Как правило, встречается на языке и щеках с внутренней стороны.
Образование, возникшее от раздражения. Хроническое заболевание, вызванное постоянным травмированием одной области полости рта. Причиной могут быть установленные пломбы или протезы, а также пирсинги.
Фиброзный эпулис. Плотное образование розового цвета, не причиняющее пациенту никакого дискомфорта. Имеет очень четкие границы и ассиметричную форму. Локализуются на вестибулярной области десны или в межзубных промежутках.
Симптомы
Новообразование растет и развивается достаточно медленно, поэтому долгое время пациент может даже не подозревать о его присутствии во рту. Фиброма слизистой оболочки полости рта выглядит как возвышающийся над плоскостью полушаровидный нарост, покрытый тканями розоватого оттенка. Если на него нажать, болевые ощущения или иной дискомфорт не появляются. Поверхность гладкая, на ней отсутствуют какие-либо неровности, шероховатости.
Появление язвочек при подобном диагнозе происходит очень редко. В таких случаях обычно присоединяется инфекция с последующим развитием воспалительного процесса. Возникают припухлости, покраснения, эрозии, ощущается боль. Болезненность сохраняется, даже если не дотрагиваться до патологического участка.
Если не травмировать образование, оно может достаточно долгое время не менять свои размеры и оставаться в стабильном состоянии. Если подвергать его постоянному травматическому воздействию, появляется высокий риск злокачественного перерождения, что опасно для жизни и здоровья больного.
Доброкачественные новообразования во рту надо удалять
Доброкачественные опухоли полости рта — это новообразования в полости рта доброкачественного характера, которым свойственен ограниченный медленный рост. Они могут локализоваться на слизистой оболочке полости рта и губ, а также в толще челюстей и мягких тканей.
Наиболее часто встречаются опухоли, происхождение которых обусловлено железистой, плоской, зубообразовательной эпителиальной тканью, однако встречаются образования из жировой, мышечной ткани, соединительнотканных структур, сосудов и нервных стволов.
Изменение слизистого покрова ротовой полости, воспаление и наросты человек замечает практически сразу. Дискомфорт усиливается при воздействии горячей пищи, трении зубными протезами. Это может быть папиллома во рту — опухолевидное образование на слизистой оболочке. Важно максимально смягчить условия, предрасполагающие к злокачественному перерождению воспаленного и разросшегося эпителия. Посетив врача, можно проконсультироваться по вопросу о комплексном лечении.
Разрастание эпителиальной ткани слизистой оболочки рта вызывает вирус папилломы человека (ВПЧ). Его частицы присутствуют в организмах 9 из 10 взрослых людей на планете. Некоторые не догадываются об этом, совершенно не ощущают изменений. Другим приходится долгие годы бороться с неприятными проявлениями папилломатоза.
На какие симптомы папилломатоза во рту обратить внимание?
Независимо от конкретной локализации разрастаний на слизистой оболочке ротовой полости, выделяют несколько общих характеристик опухолей. Обычно папилломы на десне, языке имеют розовый цвет с белесым оттенком, их размеры не превышают 10 мм. Наиболее характерным признаком является наличие узкого либо широкого основания — так называемой «ножки». Верхняя часть — бугристая, с неровными краями.
Ощущения человека, ставшего «обладателем» мелкой опухоли во рту: она мешает нормально пережевывать пищу, разговаривать. Многое зависит от конкретного места расположения папилломы. Обычно локализация образований связана с языком, деснами, губами, боковыми поверхностями ротовой полости. Бывают не только единичные папилломы, но и множественные разрастания. Одни на ощупь мягкие, подвижные, другие имеют ороговевшую поверхность.
Перед удалением наростов с такими характерными признаками обязательно проводятся цитологические и гистологические исследования материала, полученного изо рта. Лабораторные анализы позволяют отличить папиллому от остроконечной кондиломы либо эпителиомы, определить степень онкогенности ВПЧ.
Комплексная терапия папилломы во рту
Специалистам необходимо четко ограничить разрастание, выявить скрытые очаги папилломы во рту, лечение которой не начинают без консультаций с онкологом, стоматологом, ЛОР врачом. Выбор терапевтической методики влияет на окончательные результаты, но стопроцентных показателей добиться сложно.
Чтобы повысить эффективность лечения его проводят комплексно. По данным медицинских исследований и отзывам пациентов, именно такой подход уменьшает число рецидивов, то есть появление новых опухолей в ротовой полости.
Удаление папиллом в ротовой полости
Лечение небольшого разрастания эпителия слизистой оболочки проходит достаточно быстро, практически безболезненно. Легче избавиться от небольших круглых образований на тонкой ножке. Обычно папиллома в полости рта имеет неровный край в виде петушиного гребня или цветной капусты. Ее цвет приближен к тону слизистых покровов, иногда бывает более темным либо светлым. Удаление таких опухолей проводится методом глубокой коагуляции радиоволнами, испарением лазерным лучом, традиционным хирургическим иссечением.
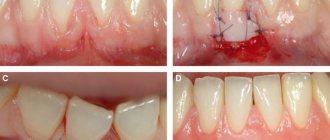
Фиброма полости рта — доброкачественное новообразование, состоящее из волокон зрелой соединительной ткани. Представляет собой четко отграниченный округлый узелок на ножке или широком основании, покрытый неизмененной слизистой. Характеризуется медленным экзофитным ростом. Фиброма полости рта может располагаться на внутренней поверхности щек, слизистой оболочке губ, мягком небе, деснах, языке. Диагностика фибромы полости рта производится путем осмотра, пальпации, УЗИ и гистологического исследования. Ортопантомограмма, рентгенография и пародонтограмма применяются для выявления воспалительных процессов, спровоцировавших образование фибромы. Лечение фибромы полости рта сводится к ее иссечению. Наряду с папилломой, липомой, миомой, невусом и миксомой фиброма является доброкачественной опухолью полости рта. Наиболее часто она встречается у детей от 6 до 15 лет. К причинам образования фибромы полости рта клиническая стоматология относит травматический и воспалительный факторы, также прослеживается наследственная предрасположенность. Достаточно часто в анамнезе пациентов, имеющих фиброму полости рта, выявляется предшествующее ее появлению регулярное прикусывание одного и того же участка мягких тканей ротовой полости. К провоцирующим появление фибромы факторам относятся также травмирование слизистой острым зубным краем, плохо фиксированным протезом или коронкой; хронические воспалительные процессы ротовой полости (гингивит, стоматит, пародонтит, глоссит и т. п.) Признаки фибромы полости рта Фиброма полости рта имеет вид возвышающегося над общей поверхностью слизистой образования с широким основанием или ножкой. Она безболезненна, имеет полушаровидную форму и покрыта слизистой оболочкой обычного розового цвета. Поверхность фибромы полости рта гладкая и, в отличие от папилломы, не имеет выростов. Каких-либо изменений слизистой в области фибромы обычно не наблюдается. В редких случаях над опухолью отмечается изъязвление. При этом возможно присоединение инфекции с развитием воспалительных проявлений: покраснения, припухлости, болезненности в области фибромы. Для фибромы полости рта типично медленное увеличение в размерах. Если фиброма не подвергается травмированию, то ее размер может длительное время оставаться стабильным. При постоянной травматизации возможно злокачественное перерождение опухоли. Диагностика фибромы полости рта Характерная клиническая картина фибромы полости рта в большинстве случаев позволяет стоматологу поставить диагноз на основании осмотра и пальпации образования. Для определения глубины прорастания основания фибромы в подлежащие ткани возможно проведение УЗИ. В редких случаях, обычно при наличие изъязвления или воспалительных изменений в области фибромы, показана биопсия образования. Чаще гистологическое исследование фибромы полости рта проводится после ее удаления. Важным моментом является диагностика причинного фактора образования фибромы полости рта. С этой целью проводится тщательный стоматологический осмотр, направленный на выявление воспалительных заболеваний полости рта, рентгенография или радиовизиография, выполняется ортопантомограмма и пародонтограмма. Пациентам с зубными протезами необходима консультация стоматолога-ортопеда для исключения травматического воздействия имеющегося протеза на ткани полости рта. Лечение фибромы полости рта Наиболее эффективным методом лечения фибромы полости рта является ее хирургическое иссечение. Фибромы полости рта на ножке удаляют вместе с ножкой двумя окаймляющими разрезами. Фиброму на основании иссекают вместе с основанием окаймляющим или дугообразным разрезом. Удаление фибромы на красной кайме губы производят разрезом, перпендикулярным прохождению волокон круговой мышцы рта. При фиброме полости рта большого размера для предотвращения деформации слизистой производят лоскутное закрытие оставшегося после удаления опухоли дефекта. Лоскут выкраивают V-образным разрезом из рядом расположенных тканей.
Эпулис, называемый в народе наддесневиком, относится к доброкачественным опухолям челюстно-лицевой области. Эпулис – это опухолевидное новообразование диаметром от 0.5 до 6-7 сантиметров, которое находится на альвеолярном отростке челюсти. Преимущественная локализация наддесневика – область малых коренных зубов, хотя в некоторых случаях может встречаться на уровне любых зубов верхней или нижней челюстей.
Причина возникновения окончательно не установлена, но в подавляющем большинстве случаев он возникает в результате длительного раздражения слизистой альвеолярного отростка, например острым краем разрушенного зуба или от раздражения слизистой зубными протезами. Довольно часто он встречается у беременных, им часто ставят диагноз гипертрофического гингивита. Эпулис растет медленно, хотя у беременных часто наблюдается ускоренный рост, вызванный видимо, гормональной перестройкой организма. Как правило, у больных нет каких либо болевых ощущений, кроме случаев травмирования зубами противоположной челюсти. Наддесневик частично или же полностью закрывает коронковую часть одного зуба, а чаще сразу нескольких зубов с вестибулярной, а иногда и с язычной поверхности.
Чаще всего опухоль имеет широкую ножку и покрыта обычной слизистой, без каких то патологических изменений, если эпулис травмируется, то появляются участки эрозии, кровоизлияний. От злокачественных опухолей отличается тем, что нет участков распада опухоли. Продолжительный рост наддесневика может привести к деструкции альвеолярного отростка и его губчатого вещества. В этом случае на рентгенограмме будет виден остеопороз кости.
Цвет эпулида немного отличается от цвета слизистой рта – иногда он имеет красно-бурый или даже синюшный оттенок.
Лечение эпулида только хирургическое. Учитывая то, что эпулис имеет ростковую зону в надкостнице и в кости, после удаления опухоли в пределах видимой здоровой слизистой, нужно сделать тщательное выскабливание вокруг опухоли, удалить размягченную кость. Иногда также удаляют и сам зуб, если он находится в зоне роста опухоли, и альвеолярный отросток разрушен опухолевым процессом. После удаления в некоторых случаях наддесневик может снова появляться в тех же или других участках челюстей.
Диагностика фибром верхней и нижней челюсти
Врач не назначит лечение, пока не убедится в том, что диагноз поставлен верно. Для этого проводятся диагностические процедуры, результаты которых подтвердят или опровергнут опасения медиков.
В первую очередь пациента просят описать симптомы. Стоматолог проводит осмотр и пальпацию новообразования. Однако этого недостаточно для разработки терапевтической тактики, поскольку крайне важно определить глубину прорастания опухолевого образования в мягкие ткани. С этой целью выполняется ультразвуковое исследование.
В сложных случаях (при язвах, развитии воспалительного процесса на патологическом участке десны и др.), показана биопсия. После хирургического удаления опухоли фрагменты обязательно направляются на гистологический анализ.
Обследование необходимо не только для установления диагноза, но и для того, чтобы выявить факторы, которые спровоцировали недуг. Проводится полноценный стоматологический осмотр, направленный на подтверждение наличия воспалений. Кроме того, не обойтись без рентгенографии, ортопантомограммы и других снимков в разных проекциях.
Если у человека есть протезы, может понадобиться консультация стоматолога-ортопеда. Это нужно для исключения вероятного травматического воздействия искусственных элементов на слизистые оболочки.
Дифференциальная диагностика
Одним из самых информативных методов для отграничения фибромы от других доброкачественных новообразований остается биопсия. Исследование показано при подозрениях на папиллому, липому, эпулисы с различной структурой, нейрофиброму, кисту, плоскоклеточную карциному, бородавку и др.
Если нарост локализуется на языке либо подъязычной части, крайне важно дифференцировать его от всех существующих уплотнений. Своевременные диагностические мероприятия позволяют обнаружить рак на самых ранних стадиях и провести качественную терапию с коротким восстановительным периодом.
Иммуногистохимическая характеристика
Иммуногистохимическое исследование проводили с использованием системы обнаружения EnVision FLEX и Dako, с автостейнером Link 48 и иммуностейнером Dako (Agilent Technologies). Срезы обезвоживали и обрабатывали при рН6 или 9, температуре 97°С, в течение 15 минут в термостатической ванне (PT Link Dako). Наконец, срезы охлаждали в Tris (EnVision FLEX Wash Buffer) и вводили в иммуностайнер, а затем подвергали компьютеризированному циклу обработки. Затем они были окрашены гематоксилином Карацци, промыты в воде и обезвожены.
Для подтверждения гистологического диагноза использовали следующие маркеры: CK14, CK19, CD138, Ki67, S-100, GFAP, CK5-6, коллаген IV, p63, EGFR и p53. Результаты иммуногистохимического окрашивания были следующими:
- CK14: сильное окрашивание наблюдалось в эпителии АФ, а также в элементах КОК (рис. 6);
- CK19: окрашивание наблюдалось в эпителиальных элементах АФ, но CK19 был более сильно выражен в элементах КОК (рис. 7);
- CD138: этот маркер также известен как Синдекан-1. Сильное окрашивание наблюдалось в эпителиальных элементах АФ, а также в элементах КОК;
- Ki67: экспрессия этого маркера была положительной примерно в 1% амелобластных клеток и элементов КОК. Слабая экспрессия этого маркера указывала на низкую пролиферативную скорость, дополнительно обосновывая доброкачественный характер;
- S-100: сильное окрашивание этого маркера обычно наблюдается в клетках Лангерганса и Шванна. В очаге поражения было несколько S-100 положительных клеток в очагах эпителиальных компонентов, как в области АФД, так и в области АФ;
- GFAP (глиальный фибриллярный кислый белок): окрашивание не выявлено (отрицательная экспрессия);
- CK5-6: сильное окрашивание было в эпителиальных элементах АФ, а также в элементах КОК (рис. 8);
- Collagen IV: положительное окрашивание;
- p63: чрезвычайно сильное окрашивание было в эпителиальных элементах АФ, меньшее окрашивание было в элементах КОК;
- EGFR: сильное окрашивание наблюдается в эпителиальных элементах и элементах КОК;
- p53: окрашивание не выявлено (отрицательная экспрессия).
Рис. 6.
Рис. 7.
Рис. 8.
Лечение фибромы полости рта
Наиболее эффективным и самым распространенным терапевтическим методом остается оперативное вмешательство. Уплотнение иссекается с помощью лазера либо радиоволн. Длится такая процедура около получаса. Если новообразование очень большое, после его удаления рана покрывается лоскутом, который формируется врачом из окружающих тканей.
Когда патология вызвана приемом определенных лекарственных средств, они должны быть полностью исключены и заменены на альтернативные со схожими свойствами. После отмены препаратов в подобных случаях нередко внешний вид слизистых восстанавливается без посторонней помощи, а вероятность рецидивов приближается к нулю. Однако это не относится к ситуациям, когда болезнь запущена.
Без операции можно обойтись и при травмирующем воздействии ортопедических конструкций. Например, когда на ткани давит коронка, пломба, протез. Устранение провоцирующего фактора часто приводит к уменьшению или полному исчезновению доброкачественного образования. Вероятнее всего, потребуется демонтаж старых конструкций и их замена на новые.
На просторах интернета можно встретить истории исцеления домашними средствами. Стоит запомнить, что недуг не лечится с помощью народных рецептов. Травяные отвары и настои, другие составы применяются только в качестве вспомогательного элемента комплексной терапии.
Клинический случай
Пациентка, 8 лет, в декабре 2015 года была госпитализирована в Отделение челюстно-лицевой хирургии Университета Л’Акуила при Городской больнице Сан-Сальваторе, из-за отека в области преддверья на верхней челюсти справа. Клиническое обследование выявило отсутствие постоянного верхнего правого первого моляра. Рентгенограмма показала контрастную область в правой верхнечелюстной пазухе и смещение первого моляра в дистальном отделе верхней челюсти (рис. 1).
Рис. 1.
Первоначально пациентка была направлена к нам для ортодонтического лечения с проведением небного расширения, с целью вытянуть ретенированный зуб . Но пациентка указала на боль в дистальном отделе нижней челюсти, которая первоначально трактовалась как боль в височно-нижнечелюстном суставе . Затем была назначена компьютерная томография. КТ-срезы показали образование на верхней челюсти, которое в значительной степени занимало правую верхнечелюстную пазуху, и простиралось в крыловидно-верхнечелюстную ямку с серьезной деформацией стенок верхней челюсти (рис. 2). Первоначально предполагалось, что это образование является воспалительной гранулемой .
Рис. 2а.
Рис. 2б.
Пациентка была прооперирована под общим наркозом. Поражение энуклеировали пероральным доступом с помощью оптических инструментов. Образец был отправлен на гистопатологическое исследование. Макроскопическое исследование показало плотно-кистозное образование размером 3х1,7х1,2 см (рис. 3). Твердая часть образования была белой, в то время как кистозная часть была коричнево-белой. Твердая часть размером 1,5х0,6х0,3 см содержала коричневатое полиповидное образование. Постоянный первый моляр также был удален (рис. 4, 5).
Рис. 3.
Рис. 4.
Рис. 5.
Подведем итоги
Слизистые фибромы на внутренней стороне щек, деснах, губах, языке растут очень медленно и не доставляют сильного дискомфорта. Они не представляют опасности для пациента, но устранять проблему нужно как можно раньше. Дело в том, что доброкачественное уплотнение в ротовой полости при регулярном травмировании способно переродиться в злокачественное, а онкологический процесс требует серьезной терапии и крайне опасен для жизни и здоровья.
Избавиться от заболевания народными методами невозможно. Важно пройти качественную стоматологическую диагностику и проконсультироваться со специалистами. В большинстве случаев показано хирургическое иссечение, но при небольших размерах наростов, отсутствии тяжелой симптоматики и устранении провоцирующих факторов существует вероятность быстрого восстановления тканей без внешнего воздействия.
Не стоит переживать, если врач принял решение об операции. В современных клиниках практикуется лазерное или радиоволновое удаление в амбулаторных условиях. Это наиболее щадящие и высокоэффективные методы. Крайне важным моментом в положительном прогнозе лечения фибромы зубов является раннее обращение к врачу и правильное иссечение опытным медиком.
Формы фибром языка
Как мы и описывали в статье фибромы фото, опухоли языка имеют 2 основных формы:
- Мягкая
- Твердая
И еще 3 дополнительные формы:
- Симметричная фиброма
- Дольчатая
- Фиброзный эпулис
Несмотря на то, что фиброма чаще кожное заболевание, фибромы языка должен диагностировать и лечить врач стоматолог. Также может потребоваться консультация онколога, а если у пациента протезы то еще и стоматолога-ортопеда.