В хирургической стоматологии одной из наиболее распространенных патологий считается остеомиелит челюсти — гнойно-некротический патологический процесс, поражающий костную ткань верхней или нижней челюсти. Это серьезная болезнь, которая без своевременного лечения способна привести к тяжелым последствиям. В группе риска находятся молодые мужчины до 40 лет.
Почему развивается это заболевание, как вовремя его распознать и в чем заключается лечение – рассмотрим подробнее в нашей статье.
Остеомиелит — что за болезнь
Остеомиелит челюсти — инфекционно-воспалительный процесс, характеризующийся распространением на костную ткань челюсти и костный мозг. При возникновении гнойного процесса заболевание переходит в форму некроза.
Точная этиология заболевания не определена. Патология возникает при активности возбудителя, которым может являться как внутренняя инфекция, присутствующая в здоровом организме, так и инфекция, проникнувшая извне.
Остеомиелит имеет симптоматику:
- повышение температуры, слабость, озноб;
- подвижность зубов в зоне инфицированной кости;
- образование свищей на деснах и лице в области челюстей;
- боль в области поражения;
- ограничение движения челюстью;
- воспаление мягких тканей на лице.
В зависимости от формы заболевания признаки поражения могут иметь особенности проявления.
Лечение остеомиелита предполагает проведение дезинтоксикационной и противовоспалительной терапии, устранение гнойного процесса путем дренирования, удаление пораженных тканей и зубов.
Остеомиелит верхней челюсти: симптомы и диагностика
Заболевание развивается медленно. Первым симптомом вялотекущего хронического воспалительного процесса становится болевой синдром в области поврежденного зуба.
Далее присоединяются следующие проявления:
- по мере распространения инфекции боль усиливается, и охватывает область нескольких зубов или всю челюсть;
- отек и покраснение десны;
- подвижность зуба;
- локальная боль в области виска, в ухе;
- онемение подбородка;
- затрудненность процессов глотания и жевания;
- нарушения речи из-за онемения или жжения челюсти;
- гнилостный запах изо рта;
- увеличение лимфатических узлов как реакция на сильное воспаление;
- изменение формы лица (отек со стороны патологического процесса).
Симптоматика возникает постепенно при хроническом течении.
Острый остеомиелит нижней челюсти развивается резко. Сопровождается высокой температурой тела, ознобом. Если нарушается отток гнойного содержимого, то формируются гнойные абсцессы, возможно образование околочелюстных флегмон. Такие образования опасны, и требуют оперативного вмешательства. Нередко эту стоматологическую патологию путают с другим острым инфекционным заболеванием — эпидемическим паротитом (свинкой).
Важно! При резком ухудшении здоровья необходимо вызвать бригаду скорой помощи.
В среднем острый период длится 7–14 дней. Затем симптоматика стихает, и начинается подострый период. Он возникает после образования свищевого хода для выделения гноя из очага инфекции. В эту фазу общее состояние улучшается, боль становится терпимой. Но подвижность зубов не только сохраняется, но и усугубляется. Это приводит к проблемам с пережевыванием пищи и становится фактором риска для развития желудочно-кишечных заболеваний.
Подострая форма нередко переходит в хроническую с вялым течением, которое может продолжаться несколько месяцев. Исходом становится отторжение всех некротизированных участков костной ткани с образованием секвестров (фрагментов омертвевшей ткани). Они удаляются через образовавшийся свищ. Это благоприятный исход, при котором все же необходим осмотр и лечение у специалиста. Однако зачастую отток гнойного содержимого затруднен, что приводит к поражению мягких тканей, деформации челюсти и распространению гнойного процесса.
К какому врачу обращаться: диагностика заболевания
При появлении зубной боли неясного характера, а также при патологических изменениях тканей пародонта нужно обратиться к стоматологу–терапевту.
При необходимости он направит вас к узкому специалисту – ортодонту, хирургу или ортопеду.
Начальная стадия патологии может еще не визуализироваться при помощи рентгенологических методов диагностики. Поэтому используется сбор и изучение анамнеза, внешний осмотр.
Врач обращает внимание на следующие моменты:
- Степень подвижности зубов.
- Состояние слизистой оболочки ротовой полости и десен.
- Наличие болезненного синдрома при простукивании.
Так как остеомиелит – это гнойный инфекционный процесс, затрагивающий многие процессы в организме, то целесообразно назначение лабораторных общих анализов крови и мочи. Также для точного определения типа патогенного возбудителя проводится бакпосев гнойного содержимого.
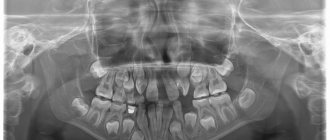
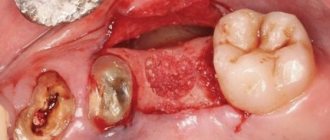
При запущенной форме заболевания (хроническая или подострая стадия) изменения костной ткани уже значительны и заметны, поэтому рекомендуется рентген или компьютерная томография челюсти. Такие методы помогают увидеть образовавшиеся участки омертвевшей ткани (секвестры), а также понять насколько глубоко распространился воспалительный процесс.
При наличии свищевого хода с гнойным содержимым, берется биоматериал для лабораторного исследования. Это необходимо для исключения актиномикоза челюстно-лицевой области.
Важно! Острую форму остеомиелита необходимо дифференцировать от похожих патологий: гнойный периостит, нагноившаяся киста, острый периодонтит. Поэтому здесь важен опыт и профессионализм врача.
Причины остеомиелита
Основной причиной остеомиелита являются патогенные микроорганизмы. В большинстве случаев заболевание провоцируют анаэробные бактерии и стрептококки. Особенность развития воспалительного процесса заключается в том, что эти бактерии находятся в ротовой полости всегда. Развитие остеомиелита начинается в том случае, когда микроорганизмы имеют доступ к костной ткани.
Пути проникновения инфекции.
- Кариозная полость.
- Глубокая травма зуба (трещина, надлом).
- Некачественное пломбирование.
- Перелом кости челюсти.
Причиной может стать хроническая инфекция ЛОР-органов. Бактерии проникают к челюстной кости и зубам по лимфатической или кровеносной системе.
Преимущественно развивается остеомиелит нижней челюсти, поскольку травмы и кариес зубов верхней челюсти возникают в два раза реже.
Диагностика
Остеомиелит не может пройти самостоятельно, без врачебной помощи состояние пациента будет ухудшаться.
Сходные симптомы имеют периодонтит, кисты и опухоли челюсти, а также поражения тканей полости рта при сифилисе, туберкулезе, грибковом поражении кожи. Поэтому заниматься самодиагностикой крайне не рекомендуется.
При обращении в клинику необходимо:
- Пройти первичный осмотр челюсти у стоматолога. При остеомиелите простукивание и пальпация пораженных участков будут болезненны.
- Сделать рентгеновский снимок. При острой форме он малоинформативен, но при подострой и хронической патологии будут заметны участки изменения плотности кости и участки отмершей костной ткани.
- Сдать общий анализ мочи и крови, биохимический анализ крови, бактериологический посев для выявления типа патогенных микроорганизмов.
- Сделать компьютерную томограмму.
Провоцирующие факторы
Для развития остеомиелита наличия только причин недостаточно. Инфекция начинает активно «атаковать» костную ткань челюсти при влиянии провоцирующих факторов. Главное условие для возникновения патологического процесса — иммунодефицит. Ослабленная иммунная система не способна противостоять бактериям, что и приводит к поражению тканей.
Спровоцировать остеомиелит могут и другие факторы, снижающие иммунитет:
- вредные привычки (алкоголизм, курение);
- сахарный диабет;
- болезни иммунодефицита;
- плохое питание, диета, голодание;
- онкологические заболевания.
При отсутствии лечения или не законченной терапии развивается хронический остеомиелит челюсти. Хроническая форма заболевания сложно поддается терапии и провоцирует серьезные осложнения.
Профилактика
Профилактические мероприятия являются не только ключевым моментом по предупреждению развития остеомиелита, но и тем фактором, который снижает риск развития осложнений и укорачивает период восстановления, если избежать болезни все же не удалось:
- Своевременное лечение кариеса, даже если он не имеет никаких клинических проявлений.
- Поддержание нормального иммунного статуса путем регулярных физических нагрузок, рационального и полноценного питания.
- Санация всех хронических очагов инфекции в организме.
- В случае получения травмы, в послеоперационном периоде или после удаления зуба соблюдение всех профилактических врачебных предписаний.
В заключение необходимо отметить, что, несмотря на все достижения современной медицины, остеомиелит челюсти у взрослых и детей не теряет свою актуальность. Своевременное выявление его признаков и адекватное лечение повышают шансы больного на полное выздоровление и сохранение качества жизни на высоком уровне.
»
Каких видов и форм бывает
Остеомиелит классифицируют по нескольким критериям. Так различают болезнь по месту локализации инфекции, типу микроорганизмов, путям проникновения и характеру развития.
В зависимости от типа патогенных бактерий остеомиелит классифицируют на два типа.
- Специфический. Инфекция проникает из другого пораженного органа или системы, либо из внешней среды.
- Неспецифический. Инфекция является условно-патогенной, так как постоянно присутствует в организме человека.
По способу проникновения различают три типа.
- Гематогенный. Инфекция перемещается внутри организма.
- Одонтогенный. Бактерии проникает через травмированный или кариозный зуб.
- Посттравматический. Патогенные микроорганизмы проникают к травмированной челюстной кости в результате контакта с предметами (при хирургическом вмешательстве или открытом типе травмы).
- По локализации очага поражения отличают остеомиелит нижней и верхней челюсти.
По характеру течения инфекционного процесса заболевание классифицируют на хроническую и острую форму. Хронический остеомиелит челюсти различают на первичный и вторичный тип.
Почему стоит доверить лечение ЛОР-отделению стоматологии
Лечение остеомиелита челюсти должно проводится комплексно — оперативное вмешательство для устранения источника инфицирования, обработка пораженной кости, медикаментозное лечение и общеукрепляющая терапия.
Обычная тактика лечения остеомиелита с проникновением воспаления в гайморовы пазухи заключается в перенаправлении пациента от одного специалиста к другому. Сначала узкие специалисты устраняют источник инфекции — стоматолог-хирург удаляет причинный зуб, отоларинголог лечит воспаления в пазухах. Затем в стационарных отделениях отоларингологии или челюстно-лицевой хирургии проводится хирургическая операция по иссечению инфицированных мягких и костных тканей верхнечелюстного синуса, удаление секвестров.
ЛОР-стоматология объединяет несколько направлений медицинских услуг, позволяет комбинировать варианты отоларингологического, хирургического и стоматологического лечения. Это оптимизированный подход реабилитации пациентов с совмещенными патологиями гайморовых пазух «зубного» и внешнего характера. Позволяет провести в одном месте комплексную хирургическую и лечебную программу .
Лечим комбинированные ЛОР и стоматологические патологии более 20 лет
При вовлечении в процесс гайморовых пазух лечением занимаются опытные челюстно-лицевые хирурги с ЛОР-подготовкой, кандидаты медицинских наук. Полноценное ЛОР-отделение оснащено современным оборудованием для проведения сложнейших операций.
Левин Дмитрий Валерьевич Главный врач и основатель ЦПС «Доктор Левин»
Острый одонтогенный остеомиелит
Развитие инфекционного поражения челюсти чаще всего протекает в острой форме. Клиническая картина при остром остеомиелите челюсти выраженная, поэтому лечение, как правило, начинается своевременно.
Различают три вида острой стадии остеомиелита челюсти.
- Токсическая. Организм больного испытывает сильную интоксикацию из-за активности инфекции. Симптомы возникают внезапно без каких-либо предвестников заболевания. течение болезни тяжелое.
- Септикопиемический. Признаки остеомиелита выражены, но состояние больного стабильное. При отсутствие лечения симптоматика расширяется и становится более интенсивной.
- Местная. Легкая форма воспаления, при которой ткани поражаются локально (чаще в области лунки зуба).
Если не проводить лечение острого одонтогенного остеомиелита челюсти возможно развитие гнойного процесса, абсцессов и других осложнений
Этапы лечения
Лечение в нашем Центре комплексное, по возможности стремимся объединить все мероприятия в одно посещение
- Подготовка полости рта Важно создать стерильные условия перед хирургическим вмешательством во избежание повторного инфицирования. Проводится гигиеническая чистка, перелечивание зубов.
- Операция Ультразвуком удаляются зубы, ставшие источником инфекции. По выбранному протоколу формируется доступ к пазухе, устраняются инфицированные участки и элементы, поддерживающие воспаление.
- Протезирование Если проводилось удаление зуба при лечении одонтогенной формы остеомиелита, в этот же день мы изготавливаем и устанавливаем временные ортопедические конструкции, чтобы скрыть дефект.
После хирургического вмешательства обязательно проводится рентген-контроль для оценки качества проведенной операции.
Хронический остеомиелит
Наиболее часто хронический остеомиелит челюсти является следствием некачественного, неоконченного или несвоевременного лечения острой формы заболевания. В таком случае развитие инфекции считается вторичным типом.
При хронической форме заболевания до момента обострения патологические процессы протекают скрыто. После того, как стихает острая стадия остеомиелита челюсти, на которой произошло разрушение костной ткани, в месте поражения формируются участки некротических тканей.
Поскольку инфекционный процесс не устранен, спустя некоторое время возникает следующая стадия остеомиелита челюсти, характеризующаяся гнойным процессом и образованием свищей. Продолжаться этот период может до нескольких месяцев. Ремиссия преимущественно кратковременная. Если лечение не будет проведено, результатом патологии может стать распространение инфекции в головной мозг, легкие, кровь и другие органы или системы.
Острый и хронический одонтогенный остеомиелит челюсти требует обязательного лечения. Последствия инфекционного процесса могут повлечь тяжелые формы осложнений, способные привести к инвалидности и летальному исходу. Стоматологи рекомендуют не только своевременно обращаться за помощью, но и проходить все лечение до его полного завершения.
Прогноз и возможные осложнения
При своевременном обращении к врачу, точной диагностике и правильно подобранной терапии прогноз благоприятный.
В противном случае, патологический процесс способен распространиться по нисходящему и восходящему пути. Это грозит развитием следующих осложнений:
- Менингит
- Абсцесс головного мозга.
- Флегмона глазницы.
- Гайморит.
- Тромбофлебит лицевой вены.
- Сепсис.
- Абсцесс легкого.
- Медиастинит.
Эти состояния имеют острое начало и требуют немедленной медицинской помощи. Промедление нередко заканчивается летальным исходом для пациента.
Хроническая форма с вялотекущим воспалением негативно влияет на состояние мягких тканей и костей челюсти, и сопровождается:
- переломами,
- деформацией височно-челюстного сустава;
- образованием внутрисуставных спаек;
- формированием рубцовых контрактур жевательных мышц.
Эти патологии значительно ограничивают подвижность челюсти или приводят к ее полной неподвижности.
Остеомиелит в стоматологической сфере
Остеомиелит челюсти составляет около 1/3 от суммарного количества случаев обнаружения данной проблемы. Это связано с наличием элементов зубного ряда, которые превращаются в источник инфицирования костной ткани. Помимо этого, челюсть имеет определенные особенности, которые идеально подходят для развития остеомиелита:
- быстрый рост челюсти и значительные изменения её структуры на этапе перехода с молочных зубов на коренные;
- повышенная склонность миелоидного костного мозга к заражению;
- большое количество сосудов в челюстно-лицевой зоне;
- минимальная толщина костных трабекул;
- гаверсовы каналы сравнительно большой ширины.
По этой причине проникновение различных микроорганизмов в костную ткань очень часто приводит к остеомиелиту.