Введение
В последние годы, благодаря внедрению в эндодонтическую практику новых технологий, инструментария и материалов, отмечаются положительные тенденции в повышении эффективности эндодонтического лечения зубов, однако это не означает, что в клинической практики стоматологии количество неудачных исходов лечения осложненного кариеса в настоящее время сократилась. Успех первичного эндодонтического лечения в России остается на довольно низком уровне до 32%. Основными ошибками, возникающими в ходе эндодонтического лечения, являются:
- перфорации зуба;
- отлом эндодонтического инструмента или штифта в корневом канале;
- некачественное прохождение и расширение корневого канала;
- неадекватная антисептическая обработка корневого канала;
- некачественное пломбирование (обтурация) корневого канала.
Гарантией эффективности эндодонтического лечения являются три составляющие: очистка, стерилизация и обтурация системы корневых каналов. И на каждом этапе эндодонтического лечения встречается значительное число ошибок и, как следствие, развитие осложнений. Так, по данным рентгенологического исследования установлено, что только в 13,4% случаев корневые каналы были запломбированы удовлетворительно. Даже при условии качественной обтурации в 5-8 % случаев наблюдается воспаление в периодонте.
Осложнения при лечении периодонтита
Главными осложнениями, возникающими вследствие некорректно проведенной или несвоевременной терапии, считаются:
- Переход патологического процесса из серозной формы в гнойную с формированием обширного абсцесса.
- Флегмона десны.
- Общее заражение крови – сепсис. Является смертельно опасным состоянием.
Для успешного исхода имеет значение не только когда, но и как лечится периодонтит: опытный стоматолог справится даже с запущенным заболеванием, тогда как не слишком грамотный или не имеющий должного опыта эндодонтической терапии врач вполне способен допустить ошибку. Если пациент в процессе лечения замечает, что его состояние ухудшается, боль усиливается и страдает общее самочувствие – крайне желательно срочно проконсультироваться у другого специалиста.
Стоматологи — внимание: диагностика
Уже на этапе диагностики, как и в последующем процессе эндодонтического лечения могут быть допущены ошибки. Большое значение для постановки точного диагноза имеет обследование больных:
- тщательный сбор анамнеза;
- анализ жалоб больного;
- анализ результатов осмотра полости рта.
Стоматология и статистика показывает: большое количество диагностических ошибок обусловлено недостаточной частотой проведения рентгенологического исследования. По литературным данным, в частных клиниках диагностический рентгеновский снимок при воспалении пульпы зуба проводится в 19 % случаев, а в муниципальных учреждениях — только в 8 %. Пренебрежение процедурой обязательного рентгенологического обследования перед началом эндодонтического лечения, которая позволяет изучить анатомические особенности (количество и конфигурацию корней и каналов, размер и структуру пульпарной камеры) угол и радиус кривизны корневых каналов, а также объективизировать критерии степени сформированности корня, приводит к возникновению перфораций дна полости зуба, стенок корневого канала, перерасширению корневого канала, транспортации апекса, недовыявлению основных и дополнительных корневых каналов и т.д. В процессе эндодонтического лечения врач с помощью рентгенологического метода исследования контролирует рабочую длину и степень механической обработки корневых каналов, а также определяет качество обтурации и отдаленные результаты лечения. Однако при проведении рентгенологического метода исследования важно соблюдать режим безопасности для пациента во избежание чрезмерного облучения. С этой целью на отдельных этапах лечения применяется электрометрический метод с помощью апекслокатора. Важной проблемой является также незнание практическими врачами анатомо-морфологических особенностей строения корневых каналов и процентного соотношения их количества.
Особенности анатомии и топографии всех групп зубов
Строение системы корневых каналов в разных группах зубов отличается друг от друга. Они имеют дополнительные, латеральные каналы, которые могут ответвляться от основного на любом уровне и иметь различную конфигурацию — от простой до сложной. По строению корневые каналы можно сравнить с кроной деревьев. В настоящее время различают 9 типов строения корневых каналов. I тип — имеется один корневой канал, который начинается на дне пульповой камеры и продолжается, постепенно сужаясь до верхушки корня. Такой тип корневого канала чаще всего встречается у центральных верхних резцов. Лечение зубов с подобным типом строения канала не представляет затруднений. II тип — строения представлен двумя корневыми каналами, которые открываются на дне пульповой камеры отдельно друг от друга, а вблизи верхушки корня они сливаются в общий просвет, который заканчивается одним апикальным отверстием. Такое строение чаще всего имеют корневые системы нижних резцов и верхних премоляров. III тип — на дне пульповой камеры открывается одно устье и один корневой канал, по ходу корня общий канал раздваивается в нижней трети корня на два независимых канала, которые затем у апикальной части вновь объединяются и открываются общим отверстием. Такая конфигурация наблюдается у зубов боковых групп.
IV тип — характерно наличие двух независимо идущих корневых каналов в одном корне, которые в области верхушки корня открываются двумя независимыми апикальными отверстиями. Этот тип корневых каналов имеют нижние моляры, премоляры и нижние резцы. Для эндодонтического лечения это достаточно простая анатомическая ситуация. V тип характеризуется наличием одного канала внутри одного корня, но вблизи верхушки корня общий канал разделяется на два заканчивающихся независимыми апикальными отверстиями. Такой тип чаще отмечается в нижних премолярах. В ряде клинических ситуаций бывает достаточно сложно обработать оба ответвления до апикального отверстия. VI тип — на дне пульповой камеры зуба открываются два канала, которые примерно на середине длины корня объединяются в общий канал, а затем вновь разделяются на два независимых хода и открываются двумя апикальными отверстиями. Такое строение системы каналов является сложным для обработки и полноценной очистки всего просвета корневого канала.
VII тип имеет следующее строение: один корневой канал начинается на дне пульповой камеры зуба, затем сужается к середине корня как песочные часы, затем он разделяется на два независимых канала, которые в верхушечной части вновь объединяются в общий канал и непосредственно у верхушки корня повторно разветвляются и открываются двумя апикальными отверстиями. Этот тип очень сложный и наблюдается в зубах боковых групп нижней челюсти. VIII тип — 3 независимо идущие корневые каналы в одном корне. Подобный тип строения очень простой и встречается в различных морфологических группах зубов. Однако частота распространения такого типа строения корневых каналов не очень велика. IX тип — наличие 3 корневых каналов на всем протяжении, которые затем объединяются в один канал. Этот тип встречается у зубов мудрости.
Необходимо выделить некоторые особенности строения корневых каналов зубов различных групп. Эндодонтическое лечение центральных верхних резцов не представляет трудностей, но иногда встречаются такие клинические ситуации, когда в корне центрального верхнего резца могут быть 2 канала. Во время инструментальной обработки канала бокового резца иногда могут возникать такие проблемы, как перфорация или смещение апекса, особенно при использовании жестких или больших файлов, так как около 70% верхних боковых резцов имеют резко выраженный дистальный изгиб. Боковые резцы так же, как и центральные могут иметь 2 канала в одном корне. Эндодонтическое лечение верхних клыков может быть проблемным при обработке корневого канала, так как в их строении имеется наличие щечного изгиба у верхушки корня (последние 2-3 мм). Встречаются данные также о наличии строения клыка с 2 каналами. Наиболее сложным является эндодонтическое лечение нижних резцов. В 40% случаев встречаются 2 канала. Для создания условий прямолинейного доступа эндодонтических инструментов полость зуба расширяют в вестибулярно-язычном направлении, и ширина доступа должна соответствовать ширине пульповой камеры. Лечение нижних клыков также может вызвать затруднения при эндодонтическом лечении, так как в 10% случаев нижние клыки могут иметь 2 канала. Может встречаться и атипичная форма с наличием 2 корней. В этом случае основной сложностью при обработке корневого канала является прохождение обоих разветвлений. Однако для решения этой задачи потребуется предварительное изгибание инструментов. Сложность обработки верхних премоляров заключается в том, что апикальная часть корневого канала заканчивается очень узкими и изогнутыми верхушками. Поэтому следует обрабатывать эти каналы осторожно и аккуратно. Нередко в области дна пульповой камеры можно увидеть общее устье и разделение на 2 независимых канала, которое проходит значительно ниже шейки зуба, что затрудняет возможность доступа в пульповую камеру. Кроме того, у верхних премоляров могут быть и 3 канала, 2 щечных и один небный. При лечении нижних премоляров врачу-стоматологу необходимо помнить, что эти зубы имеют достаточно сложную систему строения канала, в 20 % случаев встречается 2 канала, щечный и язычный. В большинстве случаев щечный канал располагается более прямолинейно, а дополнительный, второй канал, находится язычно. В некоторых случаях нижние премоляры могут иметь 3 канала. У нижних вторых премоляров могут наблюдаться и 2 корня. При формировании полости зуба стенки трепанационного отверстия нижних премоляров должны плавно переходить в стенку пульповой камеры и доходить до верхушек бугров. Так же важно учитывать анатомическое расположение подбородочного отверстия и проходящих через него сосудов и нервов. Из-за близости этих структур острый воспалительный процесс в области нижних премоляров может быть причиной появления временной парестезии. Обострение патологического процесса в этой области более выраженное и труднее поддается консервативному лечению. Верхние первые моляры имеют сложную анатомо-морфологическую систему. Поэтому при лечении корневых каналов этих зубов наблюдается наиболее значительный процент эндодонтических ошибок и осложнений. Имеются данные, что в 95 % случаев в мезиально-щечном корне имеется 2 канала, который выглядит как распластанный, уплощенный, и это определяет наличие 2 каналов. Дополнительный канал выявляют на линии, соединяющей основной мезиально-щечный канал и устье нёбного канала. Устье основного мезиальнощечного канала, как правило, находится практически под вершиной мезиально-щечного бугра коронки, а мезиально-нёбное устье находится ближе к центру относительно вершины мезиально-нёбного бугра. В стоматологии встречаются клинические случаи, когда у верхних первых моляров могут быть 3 канала в нёбном корне и даже 2 нёбных корня. Поэтому врач-стоматолог должен внимательно исследовать дно полости зуба для выявления всех имеющихся устьев каналов. Верхние вторые моляры характеризуются значительным разнообразием строения. Например, они имеют 2 мезиально-щечных, 2 дистально-щечных, 2 небных корня и канала. Может быть один корень и один канал, 3 корня и 3 канала, возможны случаи двухкорневого строения с 2 каналами и даже наличие 4 корней, иногда сросшиеся 3 корня. В нижних молярах в 30% случаев могут встречаться 4 канала: 2 канала в дистальном корне и 2 в мезиальном. Эти зубы могут иметь 3 корня. Третий корень является дистально-лингвальным. Необходимо выявить и обработать все имеющиеся корневые каналы, так как «пропуск» какого-либо из них приведет в дальнейшем к развитию воспалительного процесса в периодонте. Наряду со знанием процентного соотношения количества корневых каналов значимым является и знание средней (расчётной) длины корневого канала, которая помогает первоначально выставлять рабочую длину. Однако при этом не стоит забывать и об индивидуальных особенностях длины корневых каналов. Так, например, средняя длина нижнего моляра колеблется от 20 до 21 мм. В клинической практике встречаются каналы этой группы зубов длиной до 26 мм.
Наиболее важным условием для достижения положительных результатов при эндодонтическом лечении является формирование правильного доступа к корневому каналу. Основные требования к сформированной полости зуба: — не должно быть нависающих краев и поднутрений; — вход в полость должен быть прямолинейным и гладким. Для всех зубов фронтальной группы, вход в пульповую камеру в 95% случаев проходят через режущий край или вблизи режущего края. Эндодонтический инструмент должен входить в корневой канал свободно и не изгибаться, особенно это важно при использовании вращающихся никельтитановых инструментов. При формировании полости зуба жевательной группы доступ должен полностью соответствовать объёму крыши пульповой камеры. В ряде случаев обязательно следует проводить иссечение части стенки коронки зуба. Однако при этом надо руководствоваться принципами биологической целесообразности, так как удаление чрезмерного количества твердых тканей зуба (удаление части зуба) приводит к снижению устойчивости зуба к нагрузкам.
Ошибки при выявлении устьев корневых каналов
Причины:
- недостаточное знание топографии корневых каналов;
- особенности эндодонтической анатомии.
Для обнаружения устьев корневых каналов используют острый угловой зонд, оптические приспособления, красители. Найти на дне полости зуба добавочные каналы зачастую трудно, но иногда вход в канал не выявляют в связи с незнанием анатомии. Четвертый канал в зубах 16, 26, 17, 27 обычно расположен в центре основного мезиально-щечного канала и иногда соединяется с основным каналом. Второй канал в зубах 31, 41, 32, 42 локализуется с язычной стороны основного канала. Для его обнаружения необходимо расширить вход в полость в направлении шейки зуба. В зубах нижней челюсти 34, 44 с двумя каналами один канал размещен с щечной стороны, другой — с язычной. В зубах с тремя каналами один канал размещен с язычной стороны, два других — с щечной. Если дополнительный канал остается невыявленным, прогноз лечения ухудшается. Четвертый канал в зубах 36 и 46 находится рядом с основным дистальным каналом, определить его можно по овальному устью дистального канала, вытянутому в язычно-щечном направлении.
Перфорации дна или стенки зуба
Во время механической обработки полости зуба в процессе поиска и расширения устьев корневых каналов часто возникает перфорация дна или стенки зуба. Причины развития этих осложнений:
- плохое знание топографии полости зуба,
- недостаточное раскрытие полости зуба,
- неправильный выбор инструмента и нарушение методики его применения,
- чрезмерное расширение устьев.
Перфорация на уровне шейки зуба (под — или наддесневая) возникает как правило, из-за плохого обзора при недостаточном раскрытии полости зуба и препарировании без учета наклона зуба. Перфорация дна полости зуба возникает при чрезмерном препарировании бором в ходе поиска устьев корневых каналов. Особенно это имеет место при перелечивании зуба, ранее леченного резорцин-формалиновым методом, так как поиск устьев каналов осложняется измененным цветом и структурой дентина дна полости зуба. Предпосылками к возникновению перфораций дна и стенок полости зуба являются:
- смещение оси зуба в язычном, либо в щечном направлении;
- уменьшение высоты коронки зуба за счет значительного стирания жевательной поверхности или отложения большого количества заместительного дентина;
- эндодонтическое лечение зуба через искусственную коронку.
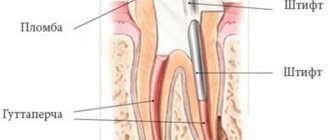
Клинически перфорации дна или стенок зуба проявляются в виде характерного «проваливания» инструмента, кровотечения и резкого болевого ощущения у пациента при лечении без анестезии. Прикосновение зондом в месте свежей перфорации также вызывает острую боль. В сомнительном случае делается рентгеновский снимок с введенным гуттаперчевым штифтом или файлом. Следует подчеркнуть, что при лечении перфораций дна полости зуба наиболее важными факторами являются локализация перфорации и время, прошедшее с момента ее образования до закрытия. Наилучший прогноз отмечается в тех случаях, если перфорация закрыта немедленно, что позволяет свести к минимуму травмирование и инфицирование окружающих тканей. Кроме того, немаловажным фактором является размер перфорации. Эффективное пломбирование перфорации возможно при небольших её размерах (1-2 мм). При перфорациях значительного размера неизбежно происходит выталкивание пломбировочного материала в ткани периодонта в сочетании с инфицированием, вследствие чего часто развиваются хронические деструктивные формы периодонтита.
Наиболее неблагоприятная локализация перфорации — в области фуркации корней. Практически любая перфорация в этой области приводит к деструкции периодонта. Перфорация стенки полости зуба в большинстве случаев не представляет проблемы при пломбировании с помощью современных матричных систем и пломбировочных материалов. Для закрытия перфораций широко применяются серебряная амальгама и стеклоиономерные цементы, обладающие оптимальной биосовместимостью с тканями зуба. Важным преимуществом этих материалов является отсутствие этапа протравливания твердых тканей, высокая адгезия к дентину и цементу зуба, влагоустойчивость и способность к длительному выделению фторидов.
При выявлении перфорации важно обнаружить устье канала, а если его не удается найти, то не следует просто пломбировать перфорацию, так как, в дальнейшем, придется удалять либо корень, либо зуб. При обнаружении каналов их очищают и расширяют. Полость зуба и каналы промывают раствором гипохлорита натрия. Каналы пломбируют временно гидроокисью кальция и в каждый канал вводят файлы большого размера № 30 или 35 таким образом, чтобы он обтурировал устья. Закрывают перфорацию с помощью современных матричных систем и биосовместимых пломбировочных материалов, которые вносят в полость маленькими порциями и утрамбовывают легкими движениями. Следует отметить, что материал не должен быть выведен в периодонт, так как в противном случае в тканях может развиться процесс, ведущий к разрушению опорного аппарата зуба. После того, как материал застынет, удаляют файлы из канала и полость зуба закрывают светоотверждаемым временным материалом.
В настоящее время одним из наиболее эффективных новых материалов применяемых при лечении перфорации дна полости зуба и корневых каналов является минеральный триоксидный агрегат или МТА (Эм-Ти-Эй), разработанный в США в университете Лома Линда более 10 лет назад. Материал МТА биосовместим с тканями периодонта и воспринимается ими как инертное вещество, аналогично костной ткани, кроме того он рентгеноконтрастен за счет содержания оксида висмута. МТА применяют для прямого покрытия пульпы зуба, эндодонтического лечения зубов с незавершенным ростом корней, пломбирования перфораций зубов, ретроградного пломбирования во время проведения операции резекции верхушки корня, а так же для апексификации в широких корнях. В настоящее время он выпускается фирмой Dentsplay под названием Pro Root: он комплектуется одним пакетиком порошка, который состоит из мелких гидрофильных частиц оксида кальция и диоксида кремния и капсулой с водой в количестве, необходимом для оптимального замешивания с порошком. При увлажнении этот порошок превращается в гель, который затем застывает, создавая непроницаемый барьер. МТА твердеет в течение 4—6 часов даже при наличии влаги. Для оптимизации процесса нанесения материала в нужную область зуба могут быть использованы специальные аппликаторы (эндодонтический или операционный). Методика применения ProRoot. Содержимое пакетика Pro Root высыпают на блокнот для замешивания, открывают капсулу с водой и смешивают с порошком. Если смесь получится густой, то можно добавить 1—2 капли дистиллированной воды. Материал Pro Root вносят специальным инструментом на область перфорации, затем уплотняют штопфером, вводят в полость зуба увлажненный тампон и закрывают временным светоотверждаемым пломбировочным материалом. Излишки материала удаляют экскаватором. После того, как Pro Root затвердеет — в следующее посещение — приступают к пломбированию каналов или полости зуба. В случае неэффективного пломбирования или развития хронических деструктивных форм периодонтита в сочетании с выведением пломбировочного материала или металлического фрагмента в периодонт необходимо хирургическое лечение. При этом могут быть проведены как традиционные хирургические способы лечения (гемисекция, короно-радикулярная сепарация, преднамеренная реплантация), так и зубосохраняющие способы герметизации перфораций в зависимости от уровня сохранившейся кости.