Можно ли ставить импланты при ВИЧ Когда возможно Когда нельзя Неудачи при имплантации Какие методы подходят Импланты ROOTT при ВИЧ Рекомендации Могут ли отказать в имплантации Стоит ли скрывать статус Альтернативы Риск заражения при имплантации
Синдром приобретенного иммунодефицита (СПИД) — последняя стадия ВИЧ-инфекции. Возможность организма противостоять инфекциям и болезням стремительно падает, что отражается на органах и системах. Еще недавно имплантация при ВИЧ считалась невозможной. Появление одноэтапных малоинвазивных техник позволило вживлять импланты людям с тяжелыми хроническими патологиями, в т.ч. ВИЧ и СПИД. Имплантационная конструкция РУТТ успешно приживается даже у пациентов с диагнозом иммунодефицит или гепатит.
Можно ли ставить импланты при ВИЧ
Вирус иммунодефицита человека (ВИЧ) постепенно разрушает иммунную систему, используя ее ресурсы для репликации новых вирусных частиц. В определенный момент сопротивляемость организма снижается до критической отметки. У ВИЧ-инфицированного пациента развиваются тяжелые болезни, которые у людей с нормальным иммунитетом встречаются редко. Они называются оппортунистическими или СПИД-индикаторными.
Имплантация — оперативное вмешательство, требующее сил на заживление тканей и сопротивление бактериальным процессам в полости рта. При иммунодефицитных состояниях повышается вероятность развития постоперационных осложнений, отторжения искусственного корня.
Не так давно ВИЧ-инфекция являлась противопоказанием к вживлению имплантов. С появлением одноэтапных методик список противопоказаний сократился — иммунодефицит препятствием к операции больше не является.
ВИЧ-инфекция в стоматологии. Вопросы профилактики.
В связи с продолжающимся ростом распространенности ВИЧ-инфекции вероятность встречи врача-стоматолога с ВИЧ-инфицированными пациентами постоянно увеличивается. У многих из этих пациентов могут быть различные проявления болезни в полости рта. Медицинские работники стоматологической службы не могут отказать в выполнении своих профессиональных обязанностей больным СПИДом и ВИЧ-инфицированным пациентам. Это потребует от стоматологов знаний не только симптомов поражения полости рта и пародонта, но и основных принципов профилактики ВИЧ-инфекции.
При стоматологических манипуляциях неизбежны повреждения слизистой оболочки полости рта, возникновение кровотечений. При этом возникает инфицирование медицинского инструментария, слепков, протезов, возможно рассеивание аэрозолей, содержащих кровь, слюну при использовании высокоскоростных стоматологических установок. На приеме у стоматолога могут оказаться пациенты, не знающие или скрывающие свое заболевание, больные в стадии инкубации, которые могут стать источником инфекции для других пациентов и для персонала лечебного учреждения.
Медицинский персонал стоматологических кабинетов и отделений относится к группе профессионального риска. Чтобы предотвратить заражение персонала при проведении стоматологических манипуляций, стоматолог должен знать пути и факторы, реализующие передачу ВИЧ, а оказание стоматологической помощи должно осуществляться с соблюдением необходимых мер предосторожности и при неукоснительном выполнении правил дезинфекции и стерилизации медицинского и стоматологического инструментария.
Наиболее часто встречающееся злокачественное заболевание полости рта:
- Саркома Капоши;
- Ангулярный хейлит , вызванный грибком Candida albicans;
- Эритематозный кандидоз;
- Псевдомембранозный кандидоз;
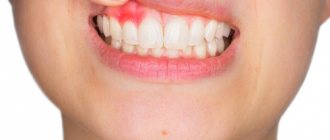
- ВИЧ-гингивит (линейная эритема десен);
- Некротический гингивит и пародонтит;
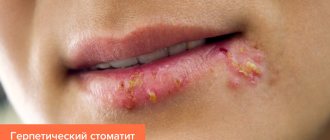
- Герпетические язвы при ВИЧ-инфекции;
- «Волосистая» лейкоплакия;
- Бородавка вирусная;
- Афтозные изъязвления;
- В-клеточная (не Ходжкинская) лимфома.
ВИЧ-инфекция болезнь, вызванная вирусом иммунодефицита человека — инфекционное хроническое заболевание, характеризующееся специфическим поражением иммунной системы, приводящим к медленному ее разрушению до формирования синдрома приобретенного иммунодефицита (СПИД), сопровождающегося развитием оппортунистических инфекций и вторичных злокачественных новообразований. СПИД — состояние, развивающееся на фоне ВИЧинфекции и характеризующееся появлением одного или нескольких заболеваний, отнесенных к СПИДиндикаторным.
Источником ВИЧ-инфекции являются люди, инфицированные ВИЧ на любой стадии заболевания, в том числе в инкубационном периоде. • Механизм и факторы передачи. • ВИЧ-инфекция может передаваться при реализации как естественного, так и искусственного механизма передачи.
К естественному механизму передачи ВИЧ относятся:
- • Контактный, который реализуется преимущественно при половых контактах (как при гомо-, так и гетеросексуальных) и при контакте слизистой или раневой поверхности с кровью.
- • Вертикальный (инфицирование ребенка от ВИЧинфицированной матери: во время беременности, в родах и при грудном вскармливании. )
К искусственному (артифициальному) механизму передачи относятся:
- • Артифициальный при немедицинских инвазивных процедурах, в том числе :
— внутривенном введении наркотиков (использование шприцев, игл, другого инъекционного оборудования и материалов),
— нанесение татуировок,
— при проведении косметических, маникюрных и педикюрных процедур нестерильным инструментарием.
- • Артифициальный при инвазивных вмешательствах в ЛПО:
— при переливании крови, ее компонентов,
— пересадке органов и тканей,
— использования донорской спермы, донорского грудного молока от ВИЧ-инфицированного донора,
— через медицинский инструментарий для парентеральных вмешательств, изделия медицинского назначения, контаминированные ВИЧ и не подвергшиеся обработке в соответствии с требованиями нормативных документов.
Можно совершенно точно утверждать, что ВИЧ не передается москитами, комарами, блохами, пчелами и осами. ВИЧ не передается при бытовых контактах. Не описано ни одного случая заражения через не содержащие кровь слюну и слезную жидкость. Поскольку ВИЧ не передается со слюной, нельзя заразиться через общие стаканы, вилки, бутерброды или фрукты. По мнению ведущих специалистов попадания на неповрежденную кожу инфицированных биологических жидкостей (например, крови) для передачи вируса недостаточно.
Основными факторами передачи возбудителя являются биологические жидкости человека:
- • кровь,
- • компоненты крови,
- • сперма,
- • вагинальное отделяемое,
- • грудное молоко.
Основными группами риска заражения ВИЧ-инфекцией группами населения являются:
- • потребители инъекционных наркотиков (ПИН),
- • коммерческие секс-работники (КСР),
- • мужчины, имеющие секс с мужчинами (МСМ).
Группу повышенного риска заражения ВИЧ представляют: клиенты КСР, половые партнеры ПИН, медицинские работники, в т. ч. стоматологи, заключенные, беспризорные дети, лица, имеющие большое число половых партнеров, мигрирующие слои населения (водители-дальнобойщики, сезонные рабочие, в том числе иностранные граждане, работающие вахтовым методом и другие)
Инкубационный период при ВИЧ-инфекции — это период от момента заражения до ответа организма на внедрение вируса (появление клинической симптоматики или выработки антител) составляет, как правило, 2 -3 недели, но может затягиваться до 3 -8 месяцев, иногда до 12 месяцев. В данном периоде у инфицированного антитела к ВИЧ не обнаруживаются, в связи с чем возрастает риск передачи от него инфекции во внутрибольничных очагах, в том числе при переливании крови и ее компонентов.
Стадии течения ВИЧ-инфекции:
- • острая фаза (от 1 -5 суток до 6 мес. )
- • латентная инфекция или субклиническая стадия (от 2 до 10 лет)
- • стадия манифестных проявлений (пре. СПИД и СПИД).
Острая ВИЧ-инфекция.
У 30 -50% инфицированных появляются симптомы острой ВИЧ-инфекции, которая сопровождается различными проявлениями: лихорадка, лимфаденопатия, эритематозномакулопапулезная сыпь на лице, туловище, иногда на конечностях, миалгии или артралгии, диарея, головная боль, тошнота и рвота, увеличение печени и селезенки, неврологические симптомы. Эти симптомы имеют разную степень выраженности. В редких случаях уже на этой стадии могут развиваться тяжелые вторичные заболевания, приводящие к гибели пациентов. В данном периоде возрастает частота обращаемости инфицированных в ЛПО; риск передачи инфекции — высокий, в связи с большим количеством вируса в крови.
Субклиническая стадия.
Продолжительность субклинической стадии в среднем составляет 5 -7 лет (от 2 до 10 лет, иногда более), клинические проявления кроме лимфоаденопатии отсутствуют. В этой стадии в отсутствие проявлений инфицированный длительно является источником инфекции. Во время субклинического периода продолжается размножение ВИЧ и снижение количества CD 4 лимфоцитов в крови.
Стадия вторичных заболеваний.
На фоне нарастающего иммунодефицита появляются вторичные заболевания (инфекционные и онкологические). Первоначально это преимущественно поражения кожи и слизистых, затем органные и генерализованные поражения, приводящие к смерти пациента. А именно: легочной туберкулез внелегочной туберкулез немотивированная потеря веса (более 10% за 6 месяцев) пневмоцистная пневмония рецидивирующая тяжелая рентгенологически подтвержденная пневмония (2 и более эпизода за год) ЦМВ-ретинит + колит инфекция, вызванная вирусом простого герпеса (хроническая или персистирующая в течение 1 мес. и более) ВИЧ-ассоциированная кардиопати ВИЧ-ассоциированная нефропатия энцефалопатия саркома Капоши и ВИЧ-ассоциированные опухоли. токсоплазмоз криптоспоридиоз криптококковый менингит погрессирующая мультифокальная лейкоэнцефалопатия. диссеминированные грибковые инфекции нетуберкулезные микобактериальные инфекции или диссеминированный атипичный микобактериоз
Лабораторная диагностика ВИЧ-инфекции основана на выявлении антител к ВИЧ и вирусных антигенов. • Стандартным методом лабораторной диагностики ВИЧ-инфекции служит определение антител/антигенов к ВИЧ с помощью ИФА. Для подтверждения результатов применяются подтверждающие тесты (иммунный, линейный блот).
Диагностический алгоритм тестирования на наличие антител к ВИЧ:
- • 1 этап (скрининговая лаборатория).
- • 2 этап (референс-лаборатория).
- • 3 этап подтверждающий тест (иммуноблот)
1 этап (скрининговая лаборатория).
Если получен положительный результат в ИФА, анализ проводится последовательно еще 2 раза (с той же сывороткой и в той же тест-системе). Если получены два положительных результата из трех постановок в ИФА сыворотка считается первично -положительной и направляется в референслабораторию (Лаборатория диагностики ВИЧинфекции центра по профилактике и борьбе со СПИД) для дальнейшего исследования.
2 этап (референс-лаборатория).
Первично положительная сыворотка повторно исследуется в ИФА во второй тест-системе другого производителя, отличающейся от первой по составу антигенов, антител или формату тестов, выбранной для подтверждения. При получении отрицательного результата сыворотка повторно исследуется в третьей тест-системе другого производителя, отличающейся от первой и второй по составу антигенов, антител или формату тестов.
В случае получения отрицательного результата (во второй и третьей тест-системах) выдается заключение об отсутствии антител к ВИЧ. При получении положительного результата (во второй и/или третьей тест-системе) проводится 3 этап
3 этап подтверждающий тест (иммуноблот) (поиск антител к отдельным антигенам сердцевины, оболочки, ферментам вируса).
Положительными (позитивными) в иммуноблоте считаются пробы, в которых обнаруживаются антитела к 2 из 3 гликопротеинов ВИЧ (env, gag, pol). Отрицательными (негативными) считаются сыворотки, в которых не обнаруживается антитела ни к одному из антигенов (белков) ВИЧ или имеется слабое реагирование с белком р 18. Неопределенными (сомнительными) считаются сыворотки, в которых обнаруживаются антитела к одному гликопротеину ВИЧ и/или какимлибо протеинам ВИЧ. При получении отрицательного и сомнительного результата в иммунном или линейном блоте рекомендуется исследовать сыворотку через 3, 6, 12 месяцев.
Одна из важнейших проблем тестирования на ВИЧ — так называемый период диагностического окна. Это срок, который проходит с момента заражения ВИЧ до появления определимого уровня антител. Как правило – это инкубационный период (от момента заражения до 6 мес.) • С учетом этого явления возникают сложности при обследовании донорской крови от лиц, пребывающих в упомянутом периоде ВИЧ-инфицирования. Поэтому в большинстве стран мира введена система использования крови только после ее хранения на протяжении 3 -6 мес с целью осуществления обязательного повторного обследования на ВИЧ-инфекцию доноров данных доз крови и ее компонентов.
Освидетельствование на ВИЧ-инфекцию проводится добровольно, за исключением случаев, когда такое освидетельствование является обязательным. Обязательному медицинскому освидетельствованию на ВИЧинфекцию подлежат: Доноры крови, плазмы крови, и других биологических жидкостей, тканей и органов при каждом взятии донорского материала; Врачи, средний и младший медицинский персонал центров по профилактике и борьбе со СПИДом Медицинские работники в стационарах (отделениях) хирургического профиля Лица, проходящие военную службу и поступающие в военные учебные заведения Иностранные граждане и лица без гражданства при обращении за получением разрешения на гражданство или вид на жительство.
Стерилизации подвергают все инструменты и изделия, контактирующие с раневой поверхностью, кровью или инъекционными препаратами, а также отдельные виды медицинских инструментов, которые в процессе эксплуатации соприкасаются со слизистой оболочкой и могут вызвать ее повреждения: стоматологические инструменты: пинцеты, зонды, шпатели, экскаваторы, штопферы, гладилки, коронкосниматели, скеллеры, стоматологические зеркала, боры (в том числе с алмазным покрытием) для всех видов наконечников, эндодонтические инструменты, штифты, стоматологические диски, фрезы, разделительные металлические пластинки, матрицедержатели, ложки для снятия оттисков, инструменты для снятия зубных отложений, пародонтальные хирургические инструменты (кюретки, крючки разных модификаций и др. ), инструменты для пломбирования каналов зуба (плагеры, спредеры), карпульные шприцы, различные виды щипцов и кусачек для ортодонтического кабинета, пылесосы; ультразвуковые наконечники и насадки к ним, наконечники, съемные гильзы микромотора к механическим наконечникам, канюли к аппарату для снятия зубного налета; хирургические инструменты: стоматологические щипцы, кюретажные ложки, элеваторы, долота, наборы инструментов для имплантологии, скальпели, корнцанги, ножницы, зажимы, гладилки хирургические, шовные иглы; лотки для стерильных изделий медицинского назначения, инструменты для работы со стерильным материалом, в том числе пинцеты и емкости для их хранения.
Рабочие места обеспечиваются выписками из инструктивно-методических документов, аптечками для проведения экстренной профилактики при аварийных ситуациях.
Весь медицинский инструментарий (а также посуда, белье, аппараты и др.), загрязненный кровью, биологическими жидкостями, а также соприкасающийся со слизистыми оболочками, сразу после использования подлежит дезинфекции в соответствии с приказом Министерства здравоохранения Республики Беларусь от 2 апреля 1993 г. № 66 «О мерах по снижению заболеваемости вирусными гепатитами в Республике Беларусь» и другими нормативными документами. Режимы обеззараживания аналогичны применяемым в отношении профилактики заражения гепатитами В, С, Д.
При проведении манипуляций, связанных с нарушением целостности кожных покровов, слизистых, а также не исключающих разбрызгивание биологических жидкостей при вскрытии трупов, проведении лабораторных исследований, обработке инструментария, белья, уборке и т.д., медицинские работники и технический персонал должны использовать индивидуальные средства защиты (хирургический халат, маска, защитные очки или экран, непромокаемый фартук, нарукавники, перчатки), позволяющие избежать контакта крови, тканей, биологических жидкостей больного с кожными покровами и слизистыми персонала. Подход к использованию защитной одежды должен быть дифференцированным, учитывая степень риска инфицирования ВИЧ.
Медицинские работники с травмами (ранами) на руках, эксудативным поражением кожи, мокнущими дерматитами отстраняются на время заболевания от медицинского обслуживания больных, контакта с предметами ухода за ними.
Мероприятия при ранениях, контактах с кровью, другими биологическими материалами пациентов. Любое повреждение кожи, слизистых, загрязнение их биологическими материалами пациентов при оказании им медицинской помощи должно квалифицироваться как возможный контакт с материалом, содержащим ВИЧ или другой агент инфекционного заболевания.
Если контакт с кровью или другими жидкостями произошел с нарушением целостности кожных покровов (укол, порез), пострадавший должен:
- снять перчатки рабочей поверхностью внутрь;
- выдавить кровь из раны;
- поврежденное место обработать одним из дезинфектантов (70% спирт, 5% настойка йода при порезах, 3% раствор перекиси водорода при уколах и др.);
- руки вымыть под проточной водой с мылом, а затем протереть спиртом 70%;.
Врач стоматолог-ортопед 1 категории
Веревкин Дмитрий Анатольевич
В каких случаях имплантация возможна
Подготовка к имплантации предусматривает комплексное обследование, включающее ряд анализов крови, в т. ч., на количество CD4-лимфоцитов и вирусную нагрузку. Это два теста, определяющие, сколько копий ВИЧ содержится в крови пациента и в каком состоянии находится иммунная система.
Имплантацию проводят при относительно высоком уровне CD4-клеток и отсутствии неблагоприятных симптомов.
- Если уровень CD4-лимфоцитов более 500, риск осложнений такой же, как у пациентов без иммунодефицита.
- При количестве CD4-клеток 450-400 вероятность отторжения имплантата повышена, но операцию делать можно.
- При уровне в 300 и ниже, операция откладывается, антиретровирусная терапия продолжается до достижения стабильных показателей.
Врач планирует лечение на индивидуальной основе. Не исключено, что он порекомендует повторно сдать анализ или подождать с операцией, пока показатели не восстановятся до нормального уровня.
Пути передачи вируса
Самая большая вероятность передачи ВИЧ — от человека, который находится в стадии завершения инкубационного периода, в момент первичного проявления и на поздней стадии заболевания. Рассматриваемую инфекцию относят к долготекущим недугам. Вирус прекрасно себя чувствует во всех биологических жидкостях человека (в крови, сперме, вагинальном секрете, грудном молоке, слюне, слезах, поту и др.). Стоит отметить, что содержится вирус в этих биологических жидкостях в разной концентрации. Это и обуславливает разницу в их эпидемиологическом значении.
К биологическим субстратам человека, имеющим наибольшую вероятность к передаче инфекции, относят:
- кровь;
- грудное молоко;
- вагинальные выделения;
- сперму и предъэякулят.
Стоит отметить, что заражение ВИЧ обуславливается попаданием возбудителей во внутреннюю среду организма. Нас интересует вопрос: «Можно ли заразиться ВИЧ у стоматолога?». Поэтому будем рассматривать единственно возможный способ передачи инфекции – через кровь.
В каких случаях нельзя ставить импланты зубов
Если уровень CD4-лимфоцитов ниже 350 имплантация не проводится. Иммунодефицитные состояния сопровождаются нарушением регенерации ткани. При резко сниженном ИС высок риск прорастания грибковой и бактериальной микрофлоры вдоль импланта. Т.е. повышается вероятность периимплантита, отторжения импланта.
Если пациент, кроме ВИЧ-инфекции имеет дополнительные заболевания, относящиеся к противопоказаниям, установка имплантов становится невозможной.
При патологиях, входящих в перечень относительных противопоказаний, операция откладывается на более благоприятный период.
Абсолютные противопоказания
- Декомпенсированный сахарный диабет;
- тяжелые сердечно-сосудистые патологии;
- открытая форма туберкулеза;
- болезни крови и кроветворения;
- онкология;
- состояние после лучевой, химиотерапии;
- аллергия на анестезию;
- системные патологии (красная волчанка, афтозный стоматит и т.д.);
- некоторые болезни ЦНС (неврозы, психозы, слабоумие, шизофрения, паранойя);
- тяжелая форма гипо- и гипертиреоза, патологии надпочечников, гипофиза;
- поражения соединительной ткани с проявлениями в челюстно-лицевой зоне;
- патологии костной ткани (дисплазии, остеопатия, остеопороз, остеонекроз);
- непереносимость металлов.
Относительные противопоказания
- Болезни височно-нижнечелюстного сустава;
- повышенная стираемость зубной эмали;
- патологии прикуса;
- артрозоатриты;
- бруксизм;
- злоупотребление курением;
- прием наркотиков в прошлом;
- венерические болезни;
- не санированная ротовая полость — кариес, гингивит, пародонтит, пародонтоз;
- плохая гигиена рта;
- беременность, лактация.
Зубные имплантаты – основные противопоказания
Зубные имплантаты не всегда являются решением, которое может использовать пациент, обратившийся к имплантологу. Наиболее частыми противопоказаниями к установке имплантата являются хронические заболевания, влияющие на скелетную систему или иммунитет. Стоматолог должен быть проинформирован о любых заболеваниях, которые могут затруднить процедуру или привести к осложнениям. Обязательным является сбор анамнеза при планировании процедуры, включающий не только беседу с пациентом, но также проверку состояния ротовой полости и выполнения ряда анализов.
Всегда ли только статус ВИЧ может привести к неудачам при имплантации
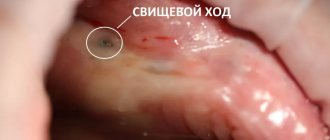
Отторжение зубных имплантов возможно из-за разных причин, ВИЧ-статус пациента стоит на предпоследнем месте. Главные причины отторжения искусственного корня:
- Врачебная ошибка (непрофессионализм имплантолога) — неправильный расчет места, в которое должен быть вживлен титановый корень, некорректная установка импланта относительно уровня альвеолярного гребня.
- Некачественная имплантационная система — от качества материала, из которого изготовлен искусственный корень, зависит процесс остеоинтеграции. Поскольку при иммунодефиците регенерация тканей снижена, качество импланта имеет первостепенное значение для нормального сращивания его с костью.
- Несоблюдение рекомендаций врача по поводу послеоперационного ухода, со стороны ВИЧ-инфицированного пациента. При плохой гигиене риск развития периимплантита и отторжения титанового корня возрастает в 5-7 раз.
- Обострение ВИЧ заболевания — иммунная система не справляется со своими обязанностями, лекарства почти не действуют, постоперационные раны плохо заживают, в области имплантации развивается воспаление, имплант начинает отторгаться.
Риск инфицирования или отторжения присутствует и у здоровых пациентов. Но при иммунодефиците он выше. Сложности возможны на любом этапе лечения. Не нужно планировать вживление имплантов при ВИЧ-инфекции с осложнениями — из-за риска нежелательных последствий.
Проверено: вирусов нет
Многоразовые медицинские инструменты, приборы и принадлежности подвергаются механизированной или ручной дезинфекции (промывание и замачивание в специальных растворах) и последующей стерилизации. Существует много гарантированных способов обезопасить инструментарий. Вот наиболее действенные:
— Термический. По сути это автоклавирование, которое уничтожает любые микробы. Очищение происходит посредством горячего пара (134 градуса по Цельсию) и высокого давления (около 4 атмосфер). При этом каждый индивидуальный набор инструментов упакован в крафт-пакет, на котором стоит индикатор качества обработки. Если инструменты очищены правильно, на пакете цвет индикатора изменится.
— Воздушный. Обработка горячим воздухом. Микрофлора гибнет из-за сжигания белка в клетках.
— Микроволновой. Занимает не более 30 секунд, при этом надежно уничтожает микробы с помощью высокой температуры.
— Химический. Используются дезинфектанты (средства широкого спектра действия), в которые погружаются инструменты.
— Газовый. Из всех газов лучше и быстрее всего органику разрушает озон. Он ее окисляет, буквально разрывая клетки в клочья.
— Радиационный. Наиболее действенный метод. Уничтожает микробы на молекулярном уровне, воздействуя на поверхности гамма-лучами.
Способ стерилизации выбирается исходя из потребностей и возможностей клиники, часто используются одновременно несколько методов.
Чтобы убедиться, что меры, применяемые в клинике, достаточны для обеспечения безопасности, нужно поинтересоваться, каким образом, чем именно и как часто обрабатываются поверхности. Также можно попросить журнал учёта и обработок.
Статья по теме
Руки прочь! Где в магазине самый большой риск заразиться COVID-19
Методы имплантации — все ли подходят
При применении классического двухэтапного протокола вероятность приживления искусственного корня низкая, ввиду травматичности вмешательства. Слабый иммунитет не справится с заживлением раны после процедуры имплантации, повторного разреза для фиксации коронки. Поэтому метод выбора — базальная имплантация.
- Технология предполагает установку титанового корня через микропрокол десны с немедленной нагрузкой протезом. Операция выполняется в один этап, корень имплантата и абатмент представляют единую конструкцию.
- Применение особых моделей имплантов, вживляемых в глубокие костные слои, не подверженных воспалению, атрофическим процессам, дают высокую первичную стабильность и быструю остеоинтеграцию.
- В боковые зоны титановые корни вживляют под углом, в обход носовых пазух, нервных сплетений, крупных кровеносных сосудов.
- Установка базальных имплантов — лучший вариант при тяжелых хронических патологиях, включая иммунодефицит, гепатит.
Миниинвазивная операция не предусматривает разреза десны, бурения кости и наложения швов. Постоперационная реабилитация протекает быстро, с минимальным дискомфортом для пациента.
Клиника ROOTT — один из немногих стоматологических центров в России, специализирующийся на методах дентальной имплантации с немедленной нагрузкой. Наши доктора много лет работают с базальным протоколом. Благодаря комбинированию протоколов в одной конструкции, мы в рекордное время восстанавливаем зубы даже у пациентов с отягощенным анамнезом.
Вероятность заражения в кресле стоматолога
Риск заразиться ВИЧ, СПИД в кресле стоматолога равен нулю, поскольку все манипуляции проводят в условиях абсолютной стерильности. Противоэпидемические мероприятия и стерилизация в клинике РУТТ выполняются согласно программе «АнтиСПИД -АнтиГЕПАТИТ», вне зависимости от вида проводимого лечения. Применяются исключительно одноразовые расходники (стерильные перчатки, маски, салфетки, инструменты разового назначения). После использования расходные материалы и одноразовый инструментарий утилизируют.
Зубные импланты ROOTT — лучший выбор для пациентов с ВИЧ
Имплантационные конструкции ROОTT изготовлены из биосовместимого титана с антимикробной поверхностью. При вскрытии упаковки титан вступает в реакцию с кислородом, на поверхности импланта образуется гидроксиапатитная пленка. Гидроксиапатит — элемент, из которого состоит костная ткань. Это повышает шанс, что челюстная кость не отторгнет титановый корень. Полированная поверхность предупреждает скопление бактериального налета в пришеечной области, что минимизирует риск периимплантита.
Стерильность для материалов и инструментов
Большая часть стоматологических принадлежностей — одноразовые, поставляются в индивидуальных герметичных упаковках. Это — маски, перчатки, салфетки, кисточки и аппликаторы для нанесения лаков и гелей, планшеты, на которых замешиваются пасты, элементы слюноотсосов и т.п.
Многоразовые инструменты и материалы проходят специальную обработку после каждого пациента. Она выполняется в несколько этапов:
- дезинфекция — замачивание в растворе на 2 часа;
- механическая очистка;
- мойка (возможно использование ультразвука для удаления всех загрязнений);
- промывка в дистиллированной воде;
- сушка;
- упаковка в одноразовые герметичные пакеты;
- обработка сухим жаром или паром (при высокой температуре).
После стерилизатора инструмент остается в индивидуальной упаковке, которая вскрывается только перед его использованием в присутствии пациента.
Санитарные нормы допускают применять в стоматологических кабинетах обычные автоклавы. В таком оборудовании для стерилизации принадлежностей под давлением подается перегретый пар. Метод эффективен, но он не всегда до конца очищает поры на поверхности инструментов (если они есть). Чтобы увеличить надежность обработки, используется стерилизация сухим жаром, температура при которой высока настолько, что все микроорганизмы погибают. Другой вариант — применение автоматизированных автоклавов, с контролем протокола работы. Для проверки качества очистки дополнительно используют химические индикаторы — азопирамовые пробы. Если на поверхностях остаются следы биологического материала, они показывают это. Результаты таких проверок заносятся в отдельный журнал.
После стерилизации и до момента использования многоразовые инструменты хранят в специальных боксах с бактерицидными облучателями. При этом их не извлекают из герметичных пакетов.
Рекомендации после операции
После имплантации нужно скрупулезно соблюдать рекомендации врача по поводу ухода за ротовой полостью сразу после вмешательства и дальше. Это касается всех пациентов, но ВИЧ-позитивным требуется особенно строго выполнять все врачебные предписания. Рекомендации после вмешательства включают:
- уход за ротовой полостью;
- изменения в образе жизни;
- сервисное обслуживание в клинике.
Уход за полостью рта
- Чистить зубы дважды в день, уделяя внимание межзубным промежуткам;
- использовать зубную нить;
- каждый раз после еды полоскать рот;
- избегать слишком твердой пищи (орехи, грильяж);
- каждые 6 месяцев приходить к стоматологу на профессиональную гигиеническую чистку.
В раннем постоперационном периоде (7-10 дней), после еды проводятся ротовые антисептические ванночки.
Общие рекомендации после операции
- Ограничить спортивные, физические нагрузки в течение месяца;
- избегать переохлаждения или перегрева;
- отказаться от алкоголя, табакокурения минимум на месяц;
- никаких авиаперелетов 10-14 дней;
- осторожно чихать, кашлять, сморкаться, тем более, если имплантацию делали на верхней челюсти;
- не пропускать профилактические осмотры у стоматолога.
После установки имплантов врач назначит короткий курс антибиотикотерапии. Важна поддержка нормального уровня CD-4 клеток, поэтому нельзя игнорировать антиретровирусную терапию (если назначена).
Обработка стоматологических кабинетов
Регламент уборки определен санитарными нормами. Все поверхности должны быть гладкими, легко моющимися, без микроскопических пор или шероховатостей. Они обрабатываются дезинфицирующими средствами несколько раз в день. Дезинфекция выполняется для мебели и оборудования стен, пола, потолков, подоконников и т.п.
В оснащении стоматологических кабинетов должна использоваться специальная медицинская мебель. Она изготавливается из материалов с поверхностями, которые выдерживают многократную дезинфекцию и лишены микропор.
После каждого приема выполняется дополнительная обработка всех предметов, которых касался врач или пациент.
Некоторые инфекции передаются воздушно-капельным путем. Для защиты от них в стоматологии могут использоваться бактерицидные лампы-рециркуляторы (непрерывно обеззараживают воздух, допускается их работа в присутствии пациента), УФ-излучатели закрытого цикла, специальные фильтры. Для хирургических кабинетов устраивают отдельную систему вентиляции. Воздух проходит через фильтры тонкой очистки. Доступ в помещение должен осуществляться через стерилизационное отделение.
Может ли врач отказать в имплантации
Отказ возможен в следующих ситуациях:
- Имплантолог не владеет современными протоколами лечения, считает ВИЧ абсолютным противопоказанием протезированию на имплантах.
- Врач опасается инфицирования, поскольку придется контактировать с кровью пациента.
- Слишком низкий уровень CD4-клеток.
- По медицинским показаниям (кроме иммунодефицита есть еще ряд осложнений).
Позитивный ВИЧ-статус — не причина для отказа в медицинской помощи. Согласно статье 124 УК РФ, врач, уклонившийся от своих обязанностей без весомой причины, несет ответственность, вплоть до ограничения свободы.
Оказание стоматологической помощи ВИЧ-инфицированным
Федеральный закон гласит, что предупреждение распространения в РФ заболеваний, вызванных вирусом иммунодефицита, заключается также в оказании медицинской помощи. Оговорено снижение контактов с больным до минимума. Доктор обязан сохранить врачебную тайну. Законом предусмотрены дезинфекционные мероприятия. В связи с ними отмечена целесообразность размещения больных пациентов в отдельных помещениях. При этом они должны быть оснащены необходимым оборудованием. В профилактических целях рекомендовано проведение всех лечебных манипуляций в последнюю очередь (после здоровых пациентов).
Стоматологическую помощь больные ВИЧ-инфекцией могут получить в полной мере при условии соблюдения предусмотренных мер безопасности. В свою очередь, люди с ВИЧ-инфекцией должны уведомить персонал о своем статусе.
Стоит ли скрывать свой статус
Согласно законам Российской Федерации, пациент обязан предупредить врача о своем ВИЧ-статусе. В любом случае, такую информацию лучше не скрывать. Врач проводит лечение согласно общему состоянию здоровья — подбирает протокол лечения, имплантационную конструкцию, действенную антибиотикотерапию.
Предположим, имплантолог не знает о положительном ВИЧ-статусе, назначает антибиотики в дозировке, как для здорового пациента. Такая терапия не будет иметь должного эффекта, что приведет к воспалению, периимплантиту, как следствие — отторжению искусственного корня. Врач обязан знать о возможном риске. Информация о здоровье помогает подобрать схему лечения с наилучшим результатом для пациента.
Поскольку иммунодефицитные состояния входят в перечень ограничений к проведению имплантации, анализ на ВИЧ входит в комплексную диагностику. Поэтому скрыть ВИЧ-статус от стоматолога проблематично.
Вакуум знаний
Впрочем, вопрос этот регулируется письменными правилами. Так, постановление Главного государственного санитарного врача РФ от 18.05.2010 N 58 (ред. от 10.06.2016) «Об утверждении СанПиН 2.1.3.2630-10 „Санитарно-эпидемиологические требования к организациям, осуществляющим медицинскую деятельность“» указывает, что стоматологические наконечники должны стерилизоваться после каждого пациента.
Об этом говорит и современная инструкция о правильной и безопасной обработке стоматологических наконечников. Кемеровский корреспондент СПИД.ЦЕНТРа провела небольшой эксперимент: она специально прошлась по стоматологическим кабинетам города, чтобы проверить, как работают эти документы. Оказалось, никак. Когда женщина садилась в кресло и задавала неудобный вопросы, в ответ, как правило, в большинстве мест ей говорили уже знакомое «Мы его обработали», что на практике не редко значило: два раза сверху протерли ваткой с хлорамином.
Впрочем, паниковать не стоит. Профессор кафедры инфекционных болезней и эпидемиологии МГМСУ имени А. И. Евдокимова Ирина Шестакова на вопрос нашего сайта отвечает, что реально оценить вероятность такого заражения достаточно сложно. И риск не так уж и велик, как это может показаться на первый взгляд.
Альтернативы
Если имплантацию невозможно осуществить, пациенту предлагаются альтернативные варианты:
- Зубные мосты — надежный способ протезирования, но требует депульпации и обточки здоровых зубов, выступающих как опора для протезной конструкции.
- Съемные протезы — самый простой метод восстановления зубного ряда. Однако у него есть недостатки. Не останавливает атрофию кости, восстанавливает жевательную функцию на 60%. Съемные протезы нельзя применять при наличии оппортунистических болезней ротовой полости (афтозный стоматит, эксфолиативный хейлит, саркома Капоши и т.д.).
- Мини-импланты — характеризуются быстрым приживлением, надежно фиксируют съемный протез во рту, но не выдерживают усиленных нагрузок при жевании.
Имплантологи ROOTT рекомендуют мини-имплантацию и съемное протезирование как временное решение, на время антиретровирусной терапии. При достижении стабильных показателей CD4-клеток и неопределяемой вирусной нагрузки, проводится базальная имплантация.
Вопрос образования
Лебедев констатирует: «Достаточно спросить на каком-нибудь косметологическом семинаре специалистов: «Что такое вирусная нагрузка?», и они вам не ответят. Они просто не знают такого термина. Отсюда и проблемы. Их познания в отношении ВИЧ равны познаниям обычных обывателей, не имеющих медицинского образования». «Сейчас я хочу обратиться к косметологам: не кажется ли вам правильнее не запугивать пациентов, не отпугивать их от себя, а наоборот, формировать с ними доверительные отношения, чтобы они от вас не скрывали диагнозы? Потому что именно тогда косметолог сможет направить пациента в правильное русло, даже если пациент неблагополучный», — заключает специалист.
По словам Лебедева, когда к нему приходит пациент и говорит, что у него ВИЧ, хирург уточняет, принимает ли тот антивирусную терапию и какая у него вирусная нагрузка. Если пациент не проходит лечения, а вирусная нагрузка у него высокая, Лебедев не отказываю ему в операции, но сначала предлагает заняться своим здоровьем и уже только потом приходить к нему. «Пациент, желающий улучшить свою внешность, — это человек, желающий полюбить себя, и в этом мы ему можем помочь. Он не виноват в своем диагнозе, просто так сложилось, и наша задача — помочь ему справиться с психологическим давлением и отчуждением, сделать качество жизни лучше», — подводит итог специалист.