Общая информация
Приступы эпилепсии были известны людям очень давно. Ее то принимали за одержимость демонами, то связывали с особой одаренностью человека. На сегодняшний день та или иная форма патологии наблюдается у 10 людей из 1000. Симптомы могут возникать и у новорожденных детей, и у пожилых, у мужчин и у женщин с одинаковой частотой. Более того, сходные процессы протекают в центральной нервной системе некоторых животных, например, собак.
Основной механизм появления приступов – это синхронизация работы всех нервных клеток в определенной зоне. Она называется эпилептогенным очагом и определяет набор симптомов и их выраженность. Вопреки распространенному мнению, заболевание не ограничивается судорогами с потерей сознания. Существует большое количество вариантов припадков с разнообразной симптоматикой, зависящей от зоны мозга, в которой возникает патологический очаг.
Записаться на прием
Причины заболевания у ребенка
Одна из главных причин пищевых токсикоинфекций – употребление несвежих продуктов. Чтобы избежать заболевания, следует обращать внимание на внешний вид и запах пищи, а также на условия хранения. Нередко родители покупают ребенку продукты, не придавая значения сроку годности. Даже если Вы совершаете покупки в проверенной торговой точке с безупречной репутацией, необходимо обязательно смотреть на упаковку товара.
Кроме недоброкачественных продуктов, в медицинской практике встречаются случаи попадания в организм малыша химических ядов и токсических растений вместе с едой. Токсины могут содержаться в лекарственных препаратах или бытовой химии, которую ребенок употребил случайно или по незнанию.
Причины
Работа головного мозга – это сложнейший процесс, требующий постоянного взаимодействия множества структур. Сбой на любом уровне может вызвать формирование эпилептогенного очага. Среди наиболее частых причин эпилепсии у взрослых и детей выделяют:
- наследственность;
- черепно-мозговые травмы;
- острые или хронические интоксикации, в особенности алкоголизм;
- инфекционные поражения головного мозга или его оболочек (энцефалиты, менингиты);
- острые и хронические нарушения мозгового кровообращения, в том числе инсульты;
- злокачественные и доброкачественные опухоли в полости черепа;
- родовые травмы;
- паразиты, развивающиеся в структурах головного мозга: эхинококк, свиной цепень;
- нейродегенеративные заболевания (болезнь Альцгеймера, рассеянный склероз, болезнь Пика);
- гормональные сбои, особенно недостаток тестостерона;
- нарушения обмена веществ и т.п.
Бывают случаи, когда причину появления эпилепсии так и не удается выявить. В этом случае заболевание называют идиопатическим.
О заболевании
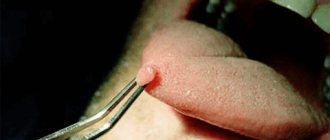
При выращивании в чашке Петри с кровяным агаром колонии золотистого стафилококка имеют характерный золотисто-желтый цвет, отсюда и соответствующее название. Этот микроорганизм чрезвычайно распространен, им колонизировано около четверти населения планеты.
Обычно он распространяется в носовой полости, паховой области, подмышках и других частях кожи, но в большинстве случаев является нормальной частью кожной флоры человека и не вызывает никаких проблем.
Однако при увеличении количества бактерий на коже, они начинают проникать в глубокие слои кожи через микротрещины и могут привести к кожным инфекциям и абсцессам.
Патологические процессы могут затрагивать не только различные внутренние органы, такие как печень, почки, селезенка, головной мозг, но и мышцы, кости и суставы, что ведет к крайне плачевным последствиям, поэтому при подозрении на наличие инфекции, следует немедленно обратиться к доктору.
Виды и симптомы
Эпилепсия многогранна и многолика, ее симптомы не ограничиваются только судорогами. Наиболее распространена классификация в зависимости от выраженности приступов и их основных проявлений.
Аура (предвестники)
Многие приступы эпилепсии начинаются с ауры. Так называют комплекс специфических ощущений, который возникает незадолго до припадка. Проявления ауры могут быть совершенно различными: парестезии (патологические ощущения), специфический вкус во рту, слуховые, зрительные или обонятельные галлюцинации и т.п. Перед появлением ауры человек нередко начинает испытывать беспричинное беспокойство, внутреннее напряжение.
Парциальные (очаговые) приступы
Эти состояния возникают, когда в патологическое перевозбуждение вовлечен небольшой участок головного мозга.
Простые парциальные приступы характеризуются сохраненным сознанием и длятся всего 1-2 минуты. В зависимости от локализации патологического очага человек ощущает:
- внезапную смену настроения без видимой причины;
- небольшие подергивания в определенной части тела;
- ощущение дежавю;
- галлюцинации: огоньки перед глазами, непонятные звуки и т.п.;
- парестезии: ощущение покалывания или ползанья мурашек в какой-либо части тела;
- затруднения в произношении или восприятии слов;
- тошноту;
- изменение частоты пульса и т.п.
Сложные приступы характеризуются более выраженной симптоматикой и нередко затрагивают сознание и мышление. Человек может:
- потерять сознание на 1-2 минуты;
- бессмысленно смотреть в пустоту;
- кричать, плакать, смеяться без видимой причины;
- постоянно повторять какие-либо слова или действия (жевание, хождение по кругу и т.п.).
Как правило, при сложном припадке и некоторое время после него пациент на некоторое время остается дезориентированным.
Генерализованные судороги
Генерализованные приступы относятся к классическим признакам эпилепсии, о которых слышал практически каждый. Они возникают, если эпилептогенный очаг распространился на весь головной мозг. Выделяют несколько форм припадков.
- Тонические судороги. Мышцы большей части тела (особенно спины и конечностей) одновременно сокращаются (приходят в тонус), остаются в этом состоянии 10-20 секунд и затем расслабляются. Такие приступы часто случаются во время сна и не сопровождаются потерей сознания.
- Клонические судороги. Редко возникают изолированно от других видов приступов. Проявляются ритмичным быстрым сокращением и расслаблением мышц. Движение невозможно остановить или задержать.
- Тонико-клонические судороги. Этот вид приступа называют grand mal, что в переводе с французского значит «большая болезнь». Приступ делится на несколько фаз: предвестники (аура);
- тонические судороги (20-60 секунд): мышцы сильно напрягаются, человек вскрикивает и падает; в это время у него останавливается дыхание, лицо приобретает синюшный оттенок, а тело выгибается дугой;
- клонические судороги (2-5 минут): мышцы тела начинают ритмично сокращаться, человек бьется на полу, изо рта выделяется пена, нередко с примесью крови из-за прикушенного языка;
- расслабление: судороги прекращаются, мышцы расслабляются, нередко случается непроизвольное мочеиспускание или дефекация; сознание отсутствует на протяжении 15-30 минут.
После завершения генерализованного припадка у человека на протяжении 1-2 дней остается ощущение разбитости, проблемы с координацией движений и мелкой моторикой. Они связаны с гипоксией головного мозга.
- Атонические приступы. Характеризуются кратковременным расслаблением мышц, сопровождающимся потерей сознания и падением. Приступ длится буквально 10-15 секунд, но после его окончания пациент ничего не помнит.
- Миоклонические приступы. Проявляются быстрыми подергиваниями мускулатуры отдельных частей тела, обычно рук или ног. Припадок не сопровождается потерей сознания.
- Абсансы. Второе название приступов – petit mal (малая болезнь). Этот симптом эпилепсии возникает чаще у детей, чем у взрослых и характеризуется кратковременной потерей сознания. Больной застывает на месте, смотрит в пустоту, не воспринимает обращенную к нему речь и не реагирует на нее. Нередко состояние сопровождается непроизвольными морганиями глаз, мелкими движениями рук или челюстей. Длительность приступа – 10-20 секунд.
Детская эпилепсия
Детская эпилепсия имеет много масок. У новорожденных она может проявляться периодическими сокращениями мышц, не похожими на судороги, частым откидыванием головы назад, плохим сном и общим беспокойством. Более взрослые дети могут страдать от классических приступов и абсансов. Парциальные приступы чаще проявляются:
- резкими головными болями, тошнотой, рвотой;
- короткими периодами расстройства речи (ребенок не может произнести ни одного слова);
- ночными кошмарами с последующими криками и истерикой;
- лунатизмом и т.п.
Эти симптомы далеко не всегда являются признаком эпилепсии, но они должны послужить поводом для внеочередного обращения к врачу и полноценного обследования.
Коклюш у детей: от младенцев до подростков
Коклюш – одна из самых серьезных и длительных инфекций, которая особенно опасна для детей первого года жизни, и сегодня есть случаи его развития даже у малышей 2–3 месяцев от роду.
Протекает болезнь тяжело, длится до 10 недель и более, характеризуется приступами мучительного кашля, который не устраняется лекарствами.
Сегодня день коклюш перестал быть редкой инфекцией. В 2021 году, по данным Росстата, дети стали болеть коклюшем в 2,3 раза чаще, чем в предыдущем.
Последние десять лет заболеваемость стабильно растет. И большая часть пациентов – это дети раннего возраста, малыши первых трех лет и дошкольники, то есть те, у кого болезнь протекает тяжелее всего.
Такой рост заболеваемости связан с тем, что детям всё чаще не ставят вакцину АКДС или не проводят полный курс прививок в 1–2-й год жизни.
А уж о том, чтобы дополнительно привить от коклюша детей перед школой, вообще почти никто из родителей не заботится.
Коклюш: что мы знаем о нем?
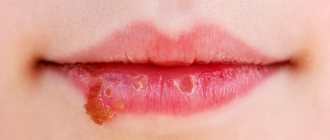
Хотя кашлем сопровождается множество детских болезней, но именно коклюшный кашель особенный: 10–40 приступов сухого надсадного кашля за сутки изматывают и ребенка, и родителей.
Эпизоды кашля длятся от нескольких секунд до 2–3 минут, приводят к удушью и рвоте. Приступы кашля заканчиваются громким, высокотональным «петушиным криком». Это звук, когда ребенок судорожно пытается вдохнуть воздуха между повторяющимися кашлевыми приступами.
Повторные эпизоды мучительного кашля называются «пароксизмами», что дает этому состоянию другое название, называемое «пароксизмальным кашлем». Коклюш сами врачи изредка именуют «100-дневным кашлем», что связано с его продолжительностью, которая составляет около 6–8 недель, а интенсивность приступов постепенно идет на спад.
Каким бы болезненным и опасным он ни был, вовремя диагностированный коклюш поддается лечению и может быть предотвращен с помощью вакцины.
Но чтобы заподозрить коклюш по первым признакам, нужно знать о том, что ребенок контактировал с больным и подтвердить болезнь данными анализов – а это не всегда просто.
Коклюш провоцируют микробы Bordetella pertussis. Они проникают с частичками слизи, слюны и мокроты при чихании или кашле больного ребенка или взрослого в рот, горло и бронхи.
Бактерии проникают на слизистые дыхательной системы, связываются там с клетками эпителия, и начинают продуцируовать цитоксин – особое вещество, влияющее на реснички мерцательного эпителия, которые покрывает респираторный тракт. Они помогают поддерживать дыхательные пути чистыми, как щеточка, вычищая слизь и мусор из дыхательных путей.
Цитоксин блокирует их двигательную активность, и ребенок вынужден сильно кашлять, так как с эпителия респираторного тракта идут непрерывные сигналы, что нужна чистка. Это и приводит к эпизодам коклюшного кашля.
У детей может развиться коклюш, если они находятся в тесном контакте с зараженными — взрослыми или другими малышами. Бактерии разлетаются на метр вокруг больного при кашле или чихании. Заражается до 80 % детей, если у них не было прививки и нет иммунитета к этой болезни.
Все ли рискуют заболеть?
Хотя риск заражения в детском возрасте высокий, есть некоторые условия, которые существенно усиливают вероятность инфицирования:
- Возраст младше 6 месяцев. Младенцы особенно чувствительны к заражению, особенно если рождены недоношенными. Они пока еще не вырабатывают адекватного количества антител, чтобы защититься от опасных микробов, поэтому их всячески нужно оберегать от инфекций.
- Дети с ослабленным иммунитетом. Малыши с врожденным иммунодефицитом или одной из форм онкологических патологий рискуют больше других заболеть и тяжело переносить коклюш.
- Не иммунизированные дети. Малыши, которые не были вакцинированы против коклюшной инфекции, также очень рискуют. На время вспышек их могут даже временно изолировать от других малышей.
Основные признаки коклюша
Распознать инфекцию в самом начале непросто, она может начинаться, как обычное ОРВИ, и только потом возникают уже типичные проявления. В среднем типичные репризы кашля проявляются к третьей-четвертой неделе инфекции. Симптомы возникают стадийно, выделяется несколько этапов в развитии болезни:
Первый этап ( первая-вторая неделя). Ведущие признаки коклюша у детей не выражены: возможно покашливание с редким чиханием. Если кашель и возникает, он вполне обычный, на приступы коклюшных репризов он пока не похож. Может быть невысокая лихорадка, не достигающая значений более 37,7 °C.
Диагностика
Диагностикой и лечением эпилепсии занимаются неврологи. Некоторые из них специально расширяют свою квалификацию именно в этом направлении, что позволяет им действовать еще более эффективно.
Обследование больного с подозрением на эпилепсию включает в себя следующие методики:
- сбор жалоб и анамнеза: врач подробно расспрашивает пациента о беспокоящих его симптомах, выясняет время и обстоятельства их возникновения; характерным признаком эпилепсии является появление приступов на фоне резких звуков, яркого или мигающего света и т.п.; особое внимание уделяется наследственности, перенесенным травмам и заболеваниям, образу жизни пациента и его вредным привычкам;
- неврологический осмотр: врач оценивает мышечную силу, кожную чувствительность, выраженность и симметричных рефлексов;
- ЭЭГ (электроэнцефалография): процедура регистрации электрической активности мозга, позволяющая увидеть характерную активность эпилептогенного очага; при необходимости врач может попытаться спровоцировать перевозбуждение с помощью вспышек света или ритмичных звуков;
- МРТ головного мозга: дает возможность выявить патологические участки и образования: опухоли, трещины, очаги ишемии, последствия перенесенного инсульта и т.п.;
- ангиография сосудов головы: введение в кровь контрастного вещества с последующей рентгенографией; позволяет увидеть участки сужения сосудов и ухудшения кровотока;
- УЗИ головного мозга (Эхо-энцефалограмма): используется у детей первого года жизни, у которых еще не закрылся родничок; визуализирует опухоли и другие объемные образования, скопление жидкости и т.п.;
- реоэнцефалография: измерение электрического сопротивления тканей головы, с помощью которого можно диагностировать нарушения кровотока;
- общие обследования: общие анализы крови и мочи, биохимия крови, тесты на инфекции, ЭКГ и т.п. для комплексной оценки состояния пациента;
- консультации узких специалистов: нейрохирурга, токсиколога, нарколога, психиатра и т.п. (назначается в зависимости от предполагаемой причины приступов).
Список исследований может меняться в зависимости от возраста больного, вида приступов, наличия хронических патологий и других факторов.
Что необходимо делать при отравлении?
Если у Вашего ребенка случилось пищевое отравление, абсолютно недопустимо самостоятельное лечение. Не нужно давать ему активированный уголь, дожидаясь эффекта. Особенно это касается новорожденных, поскольку у них наиболее высокая частота развития тяжелых последствий.
Основная задача родителей – своевременно оказать помощь, обратившись к специалисту. Во избежание осложнений все лекарственные препараты ребенку назначает доктор. Не рекомендуется давать детям антибиотики, обезболивающие, противодиарейные и противорвотные средства. Попытки самостоятельно вылечить ребенка способны навредить его здоровью и оттянуть срок выздоровления. Помимо этого, такие действия приведут к исчезновению симптомов, по которым специалист может установить истинную причину отравления.Источник: А.В. Горелов Терапия острых кишечных инфекций у детей в современных условиях // Вопросы современной педиатрии, 2004, т.3, №4, с.72-78
Отравления диагностируют на основании анализов, очного осмотра ребенка и опроса родителей. Все лечебные мероприятия проводятся в условиях стационара, в некоторых случаях – дома.
Лечебные мероприятия направлены на незамедлительное выведение токсинов из организма ребенка, устранение симптоматики и борьбу с обезвоживанием. Также специалист может назначить диету и витаминотерапию.
При малейшем подозрении на отравление у ребенка обращайтесь в педиатрическое отделение «СМ-Клиники». У нас работают опытные специалисты, которые помогут установить точную причину заболевания и предоставят полный комплекс медицинских услуг на высоком уровне.
Лечение эпилепсии
Лечение – это длительный и сложный процесс. Даже при правильном подборе лекарств и полном отсутствии каких-либо проявлений в течение длительного времени, врачи говорят лишь о стойкой ремиссии, но не о полном устранении заболевания. Основу терапии составляют медикаментозные средства:
- противосудорожные препараты (фенобарбитал, клоназепам, ламотриджин, депакин и другие): принимаются постоянно для предупреждения припадков;
- транквилизаторы (феназепам, диазепам): устраняют тревожность и расслабляют организм;
- нейролептики (аминазин): снижают возбудимость нервной системы;
- ноотропы (пирацетам, мексидол, пикамилон): улучшают обмен веществ в головном мозге, стимулируют кровообращение и т.п.;
- мочегонные (фуросемид): используются сразу после припадков для устранения отека головного мозга.
При необходимости врач может назначить и другие группы препаратов.
Если лекарства недостаточно эффективны, врачи могут прибегнуть к хирургическому лечению. Выбор конкретной операции зависит от локализации патологического очага и формы заболевания:
- удаление патологического образования (опухоли, гематомы, абсцесса), которое стало причиной приступов;
- лобэктомия: иссечение участка мозга, в котором возникает эпилептогенный очаг, чаще височной доли;
- множественная субпиальная транссекция: используется при значительном размере очага или невозможности его удаления; врач делает мелкие надрезы в ткани мозга, которые останавливают распространение возбуждения;
- каллезотомия: рассечение мозолистого тела, соединяющего оба полушария мозга; используется при крайне тяжелых формах заболевания;
- гемисферотопия, гемисферектомия: удаление половины коры головного мозга; вмешательство используется крайне редко и только у детей до 13 лет ввиду значительного потенциала для восстановления;
- установка стимулятора блуждающего нерва: устройство постоянно возбуждает блуждающий нерв, оказывающий успокоительное действие на нервную систему и весь органим.
При наличии показаний могут использоваться остеопатия, иглорефлексотерапия и фитотерапия, но лишь в качестве дополнения к основному лечению.
Записаться на прием
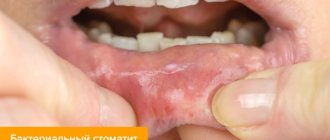
Лечение
Лечение стафилококка может проводиться хирургическим способом при наличии гнойного поражения в области заражения. Также может потребоваться удалить инфицированный имплант, катетер и пр.
В качестве консервативного лечения стафилококка применяют антибиотики, антибактериальные средства в сочетании с иммуномодулирующей терапией. Препараты подбираются с учетом устойчивости стафилококка к большому ряду медикаментов. Большую эффективность показало применение бриллиантового зеленого раствора для обработки зараженных ран.
Какие анализы необходимо сдать
В первую очередь, для определения наличия инфекции сдается анализ на стафилококк.
При заболеваниях дыхательных путей сдают мазок из носо- и-ротоглотки, при цистите — мочу, при расстройстве ЖКТ — кал, при кожных поражениях — соскоб с кожи, а, если есть подозрения на обширное заражение, сдают кровь.
Также перед тем как начать лечение с применением антибиотиков, требуется сдать анализ на резистентность к этим медикаментам.
К какому врачу обращаться
Запущенными случаями заболевания занимается инфекционисту.
Но если у вас только появились подозрения и вы хотите получить точный диагноз, для начала вам следует обратиться к терапевту, с детьми – к педиатру. Доктор проведет диагностику и на основании полученных результатов выпишет вам направление к необходимому врачу.
Осложнения
Наиболее грозным осложнением эпилепсии является эпилептический статус. Это состояние характеризуется следующими друг за другом приступами судорог, между которыми человек не приходит в себя. Это состояние требует экстренной медицинской помощи ввиду высокого риска развития отека головного мозга, остановки дыхания и сердцебиения.
Внезапно возникший приступ эпилепсии может стать причиной падения и травмы. Кроме того, частые приступы и отсутствие качественного лечения приводит к постепенному ухудшению умственной деятельности и деградации личности (эпилептическая энцефалопатия). Это особенно характерно для алкогольной эпилепсии.
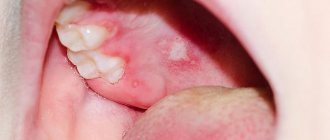
Виды стафилококковых инфекций
Выделяют несколько наиболее распространенных видов стафилококков:
● Гемолитический стафилококк.
Чаще всего эта инфекция поражает верхние дыхательные пути, вызывая гнойную ангину, фарингит, тонзиллит, бронхит и другие воспалительные заболевания. Данные бактерии очень устойчивы и трудно поддаются терапии.
● Золотистый.
Данный микроорганизм чрезвычайно устойчив почти ко всем видам антибиотиков пенициллинового ряда, антисептикам, высоким температурам, активным прямым солнечным лучам. Он вызывает различные поражения кожи, такие как экзема, абсцесс, фурункулы, поражения желудочно-кишечного тракта, верхних дыхательных путей, слизистых оболочек, в худшем случае приводит к токсическому шоку.
● Эпидермальный.
Этот микроорганизм обитает на поверхности кожи и слизистых любого здорового человека и не несет никакого вреда. Но, если эта бактерия попадает в кровь человека с ослабленным иммунитетом, что чаще всего происходит при хирургических операциях, использовании неправильно обработанных инструментов, катетеров, происходит заражение крови, что ведет к воспалению внутренней оболочки сердца.
● Сапрофитный.
Несмотря на то, что этот вид наименее опасный, при заражении он приводит к общей интоксикации организма, вследствие выделения опасных токсинов и ферментов в процессе своей жизнедеятельности. Данные микроорганизмы часто становятся возбудителями воспаления уретры и мочевого пузыря. Преимущественно это характерно для женщин в силу анатомических особенностей строения их мочеполовой системы. При отсутствии лечения цистит влечет за собой воспаление почек и проблемы с зачатием ребенка.
Первая помощь при приступе
Если у человека развился классический приступ эпилепсии с потерей сознания, тоническими и клоническими судорогами, окружающие должны:
- по возможности предотвратить травматизацию при падении;
- уложить больного на бок;
- осторожно удерживать голову во время судорог.
Категорически запрещается помещать в рот больному ложки, карандаши и другие твердые предметы, чтобы избежать прикусывания языка!
Если судороги не прекращаются, или приступы следуют один за другим, необходимо срочно вызвать скорую помощь.
Причины возникновения
Наиболее часто бактерия попадает в организм человека через ранки и микротрещины на коже. Инфекция, проникнув через рану, начинает размножаться в крови, распространяясь по организму и поражая легкие, сердце, мозг, печень, почки, суставы.
При стафилококке заболевания могут быть самые различные такие, как пневмония, менингит, остеомиелит, эндокардит, сепсис и многие другие.
Заражение инфекцией стафилококк может произойти следующими способами:
● Контактно-бытовым путем при использовании личных предметов больного;
● Воздушно-капельным при близком общении с зараженным;
● Фекально-оральным на грязных фруктах, овощах и других продуктах питания, грязных посуде и руках;
● Вертикальным при прохождении ребенка через родовые пути зараженной матери при родах.
● Нередко инфицирование происходит во время хирургического вмешательства через медицинский инструментарий и во время проведения различных манипуляций.
Профилактика и диета
Профилактика эпилепсии – это здоровый образ жизни. Врачи рекомендуют:
- избегать стрессов и переутомления;
- своевременно лечить любые инфекции и воспалительные процессы, включая кариес;
- минимизировать (а лучше, исключить совсем) интоксикации, включая алкоголь и курение;
- поддерживать индекс массы тела в пределах нормы;
- регулярно заниматься спортом на любительском уровне, больше гулять;
- полноценно высыпаться и отдыхать.
Диета при уже диагностированной эпилепсии, а также повышенном риске ее развития должна соответствовать принципам правильного питания:
- достаточное количество и правильный баланс макро- и микронутриентов (витамины, минералы), а также воды;
- дробное питание небольшими порциями;
- исключение или резкое сокращение специй, кофе, черного чая, газированных напитков и т.п.
Некоторые формы эпилепсии подлежат коррекции с помощью кетогенной диеты, отличающейся минимальным количеством углеводов, средним – белков и высоким – жиров (до 80% всех калорий). Переход на этот стиль питания должен проводиться только с разрешения врача и проходить под его строгим контролем.
Особенности питания ребенка после лечения
Во время восстановления ребенку назначается диета, которая схожа с рационом при любых кишечных инфекциях. Детям рекомендуется:
- увеличение частоты приемов еды до 6-8 раз в сутки;
- употребление жидкости, измельченной и протертой пищи дробными порциями;
- исключение жареных блюд;
- кормление по желанию (давать еду по требованию, но не перекармливать).
Главное правило питания – еда должна содержать минимальное количество жиров. Следует отказаться от цельного молока, фруктов и свежих хлебобулочных изделий, которые могут спровоцировать брожение в кишечнике. Можно давать больше кипяченой воды, сухари, обезжиренный творог, запеченные яблоки, печенье, отвар шиповника.
Преимущества клиники
Клиника «Энергия здоровья» работает, чтобы сделать качественную медицинскую помощь доступной каждому. Наши преимущества — это:
- врачи различных специальностей, регулярно совершенствующие знания и навыки;
- современное диагностическое оборудование;
- весь спектр лабораторных исследований;
- комплексные программы проверки здоровья;
- индивидуальный подход к подбору терапии;
- собственный дневной стационар;
- доступные цены на все услуги.
Эпилепсия – это заболевание, вынуждающее человека жить в постоянном страхе перед новым приступом. Возьмите недуг под контроль, запишитесь в «Энергию здоровья».
Профилактика заболевания
- Соблюдение ребенком личной гигиены: мытье рук до и после прогулки, после посещения туалета, перед едой.
- Отсутствие в рационе сырой воды, готовых фабричных блюд и некипяченого молока.
- Соблюдение условий хранения еды.
- Тщательный отбор продуктов питания с учетом срока годности и качества.
Обработка мелких трещин, царапин и ссадин на руках во избежание попадания микробов в организм.
Источники:
- Х.Д. Абдихакимович. Особенности течения пищевых токсикоинфекций // Педиатр, 2021, т.8, спецвыпуск
- Б.Ж. Сулейжан, У.К. Кельдикулова. Пищевые токсикоинфекции // Журнал Алматинского государственного института совершенствования врачей, 2011, №1
- А.В. Горелов. Терапия острых кишечных инфекций у детей в современных условиях // Вопросы современной педиатрии, 2004, т.3, №4, с.72-78
Вострикова Екатерина Борисовна Clinic
Автор статьи
Вострикова Екатерина Борисовна
Специальность: гастроэнтеролог
Стаж: 13 лет
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Основные причины гемоптизиса
Кровохарканье вызывают болезни и новообразования дыхательной системы, сердечно-сосудистые патологии, проблемы ЖКТ, инородные тела в органах дыхания, травмы.
Болезни легких приводят к кровохарканью, если начинают распадаться ткани и повреждаются сосуды. Причиной может оказаться:
- пневмония – воспаление легочной ткани;
- бронхоэктатическая болезнь – расширение бронхов в результате гнойно-воспалительного процесса;
- бронхит – воспаление слизистой оболочки бронхов;
- васкулит, разрушающий стенки кровеносных сосудов;
- туберкулез;
- гангрена;
- бронхиальные свищи;
- грибки и паразиты;
- врожденные пороки развития;
- хроническая обструктивная болезнь легких.
Сильный затянувшийся кашель при инфекциях дыхательных путей может привести к разрыву мелких кровеносных сосудов в слизистой гортани. Крови в таких случаях немного, она выделяется вкраплениями. Незначительное количество кровянистых выделений возможно при гайморите и фронтите.
Туберкулез сопровождает слизисто-гнойная мокрота с кровяными включениями яркого красного оттенка, чередующаяся с выделением чистой крови.
Вид мокроты при пневмонии зависит от типа:
- При крупозной – необильная бурого или коричневатого оттенка.
- При геморрагической – ярко-красная.
- Во время острой пневмонии может быть кашель чистой кровью или с примесями.
При злокачественных опухолях в легких отхаркиваются малиновой мокротой. Гемоптизис вызывают аденома бронха, гемангиома, другие новообразования.
Кровохарканье бывает тревожным признаком заболеваний сердечно-сосудистой системы. При митральном стенозе кровь с алыми прожилками. В случае с атеросклеротическим кардиосклерозом, гипертонией, инфарктом миокарда в начале кашля выделяется алая мокрота, переходящая в более насыщенную кровянистую.
Кровь выходит с кашлем при язве желудка или двенадцатиперстной кишки. У женщин кровохарканье может оказаться следствием эндометриоза – разрастания клеток эндометрия в респираторные органы.