2880
Не так давно при лечении кариеса либо его осложнений, стоматологу достаточно было только заменить дефектные ткани зуба пломбировочным материалом.
Сейчас же цель, стоящая перед ним, усложнилась. Уже недостаточно просто восстановить форму пораженной патологией единицы.
Надо также предотвратить развитие рецидивных состояний, восстановить полную функциональность и все биометрические характеристики, в том числе и контактные пункты.
Качественная реставрация контактных жевательных поверхностей – залог правильной нагрузки на зубы
Когда у нас болят или разрушаются зубы, все, чего мы хотим – избавиться от болезненных ощущений и дискомфорта, а также уберечь их от удаления. Как будет действовать в данном случае стоматолог, для многих пациентов даже не имеет значения. Главное – лишь бы работа была выполнена качественно. Но когда речь идет о лечении и восстановлении контактных пунктов зубов, то неплохо хоть немного разбираться в терминологии и методах реставраций, которые применяют врачи для проведения этой непонятной процедуры.
Отзывы
Реконструкция контактных пунктов – сложный, но важный этап при лечении кариозной полости. Их наличие важно для стабильности и функционирования отреставрированного зуба, а также влияет на все анатомические структуры полости рта.
Поделиться опытом лечения зубов с воссозданием их контактов, поделиться мнением о целесообразности этой манипуляции, Вы можете, оставив комментарий к этой статье.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Теги наращивание зубов
Понравилась статья? Следите за обновлениями
Нет комментариев
Разбираемся в терминологии: что такое контактный пункт зуба
Для многих людей является загадкой, что же такое контактный пункт между зубами. Давайте разбираться.
Наши зубы расположены во рту таким образом, что соприкасаются между собой своими боковыми поверхностями и тем самым создают непрерывную дугу, представляющую собой единое целое и формирующую красивую улыбку. Это при условии, что у человека нет никаких патологий челюстно-лицевой системы или нет отсутствующих единиц.
На заметку! Контактный пункт легко обнаружить, если обратить внимание на межзубные промежутки – они имеют треугольную форму в придесневой области, а острие или вершина треугольника как раз обращена к пункту соприкосновения зубов.
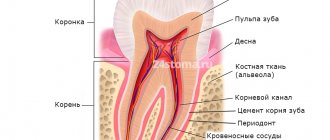
Если вы откроете рот и посмотрите на его содержимое в зеркало, то увидите, что у каждого зуба с вестибулярной, т.е. внешней, видимой вам стороны, помимо самой фронтальной коронковой части имеются режущий край, шейка и две контактные (их еще называют «проксимальными») поверхности с каждой стороны, т.е. это вертикальные области, обращенные к соседям. В тех местах или точках (как правило, это выпуклые части боковых поверхностей коронок), где зуб соприкасается с соседними единицами, и образуется контактный пункт. У резцов, клыков, премоляров всегда есть по два смежных контакта с обеих сторон (медиальный и дистальный) и только у крайних в ряду моляров такой контактный пункт всего один (речь о семерках или восьмерках, т.е. зубах мудрости, если таковые у вас есть).
Важно понимать, что существует несколько контактных поверхностей – боковые (одна или две), а также жевательные. Но именно контактным пунктом называется боковая поверхность в районе верхушки коронки живого зуба.
Нужно ли лечить зубы мудрости?
Предполагается, что в прошлом челюсти людей были больше и зубной ряд был больше. С переходом к более калорийной и мягкой пище челюсть стала уменьшаться, и зубы мудрости стали мешать. При этом прорезываются они в более позднем возрасте, часто не до конца, вызывают воспаление десен, собирают на себе большое количество налета, который из-за трудности удаления превращается в зубной камень.
Если зубы мудрости доставляют беспокойство, их рекомендуют удалять. Если же пациент настаивает на их сохранении, то по согласованию с лечащим врачом проводят лечение и шлифовку, если они выступающими краями травмируют щеки.
Виды контактных пунктов
Специалисты выделяют всего два вида, характеризующихся особенностями прилегания двух проксимальных поверхностей соседних единиц.
Первый – точечный. Такой тип соприкосновения характерен для детей, у которых совсем недавно прорезались зубы, и для молодых людей. Сами по себе коронки в области соприкосновения имеют почти идеальную округлую или сферическую форму, поэтому они взаимодействуют между собой только точечно.
Второй – плоскостный. Такой тип характерен для людей зрелого и пожилого возраста, т.к. эмаль в течении жизни постепенно изнашивается и истирается, а коронковая часть в боковых областях в результате трения и физиологической подвижности единиц постепенно становится плоской. В результате боковые поверхности соседних зубов уже не ограничиваются точечным взаимодействием, а имеют достаточно ярко выраженные проксимальные площадки или пункты.
Зачем нужны контактные пункты
Функции контактных пунктов зубов нельзя недооценивать, ведь от их правильного строения и расположения зависит здоровье полости рта в целом, состояние челюстно-лицевой системы, эстетика улыбки.
Итак, давайте подробно рассмотрим, что дает наличие анатомически правильного контактного пункта:
- зубы имеют возможность опираться друг на друга и обеспечивают друг другу поддержку,
- каждая единица занимает в ряду предназначенное для нее место и защищена от расшатывания и смещения,
- при наличии контактного пункта происходит правильное перераспределение жевательной нагрузки: когда в процессе жевания на зуб поступает нагрузка, то его коронковая часть деформируется за счет сокращения по высоте и расширения в разные стороны. Когда коронка расширяется, нагрузка передается по всему ряду через контактные поверхности,
- десневые сосочки, заполняющие собой межзубные промежутки остаются защищены от попадания на них частиц пищи и травмирования.
Если же у вас появился кариес или в силу различных обстоятельств произошло повреждение контактного пункта, то любой раздражитель может вызвать развитие воспалительного процесса на десневых сосочках. Те же остатки пищи, которые попали в межзубные промежутки, могут травмировать нежную слизистую и спровоцировать такое заболевание, как гингивит. Если проблеме не уделить внимания, то воспаление десен осложнится пародонтитом, подвижностью, смещением, расшатыванием и даже выпадением зубов.
Также при нарушении анатомически правильного соприкосновения боковых поверхностей зубов один из них может в итоге получать чрезмерную окклюзионную нагрузку или давление в процессе пережевывания пищи и быстро начать разрушаться. Характерный признак, свидетельствующий о функциональной перегрузке – вертикальные трещины на эмали. Такая же травматическая окклюзионная нагрузка на челюстно-лицевой аппарат свойственна людям, которые удалили или лишились части зубов, но не спешат их восстанавливать, протезировать, делать имплантацию.
Дилемма чёрных треугольников и её решение в эстетической стоматологии
Аннотация
В настоящее время значительно увеличилась заинтересованность клиницистов в эстетической стоматологии, что диктуется совершенствованием терминов красоты и эстетики. Конечная цель современной реставрационной стоматологии – достичь «белой» и «розовой» эстетики в эстетически значимых зонах. «Белая эстетика» – это естественный зубной рад или восстановление твердых тканей зуба подходящими материалами. «Розовая эстетика» касается окружающих зуб мягких тканей – межзубного сосочка и десны, – которые могут как подчеркнуть, так и ухудшить эстетику. Восстановление межзубного сосочка – одна из наиболее сложных и наименее предсказуемых задач. Восстановление и сохранение этой структуры посредством адекватных хирургических и ортопедических мероприятий представляет большую проблему в эстетической стоматологии. Согласно современным требованиям реконструкция межзубного сосочка необходима при лечении рецессии десны, гиперплазии десны, дефекта и атрофии альвеолярного гребня, эстетических дефектов вокруг зубов и имплантатов, что и описано в представленной статье.
Ключевые слова: чёрные треугольники, межзубный сосочек, розовая эстетика, белая эстетика.
Введение
Наличие или отсутствие межзубного сосочка представляет большую проблему для периодонтологов, реставраторов и пациентов. Потеря десневого сосочка может привести к косметической деформации (так называемым, «чёрным треугольникам»), проблемам с фонетикой (образующиеся пространства способствуют перемещению воздуха или слюны), скоплению пищи между зубами. Часто потеря десневого сосочка связана с заболеванием периодонта – воспалением десны, потерей прикрепления, резорбцией интерпроксимальной кости в вертикальном направлении. Потеря межзубного сосочка может быть результатом периодонтальной хирургии – в период заживления мягкие ткани обычно уменьшаются в размерах. Из-за минимальной трофики клиницисты стремятся не травмировать межзубный сосочек. Реконструкция утраченного межзубного сосочка – одна из наиболее сложных и наименее предсказуемых задач, следовательно, очень важно сохранять целостность сосочка во время всех стоматологических манипуляций и минимизировать его атрофию насколько это возможно. В ранее описанных клинических случаях были представлены ортопедические и хирургические техники восстановления межзубного сосочка, однако не предоставлялись отдалённые результаты лечения, которые могли зарекомендовать определённую методику для полной и предсказуемой его реконструкции.
Цель данной статьи – рассмотреть все доступные на данный момент нехирургические и хирургические методики сохранения и реконструкции десневого сосочка вокруг естественных зубов.
Межзубный сосочек: образован плотной соединительной тканью, покрыт оральным эпителием и заполняет физиологическое пространство между зубами. Его форма определяется контактным пунктом, шириной аппроксимальных поверхностей зубов и направлением цементно-эмалевого соединения. Cohen первым описал морфологию межзубного сосочка. Межзубная десна – десна, находящаяся корональнее верхушки альвеолярного гребня в межзубном пространстве и заполняющая его. В области резцов межзубный сосочек более узкий, пирамидальной формы, его верхушка располагается непосредственно под контактным пунктом. В этой области он называется «зубным сосочком». В области боковых зубов межзубный сосочек более широкий, ранее описывался как «вогнутый» или имеющий форму моста. Однако, при отсутствии контактного пункта или в результате воспаления межзубный сосочек мигрирует в апикальном направлении, седловидная форма верхушки исчезает, становится пирамидальной, что не соответствует эстетике и функции.
Kohl и Zander: иссекли межзубную ткань у обезьян для оценки регенерации сосочка и восстановления вогнутой формы. Межзубный сосочек восстановился через 8 недель после операции. Напротив, в клиническом исследовании Holmes иссеченный межзубный сосочек не восстанавливался полностью до своей первоначальной формы и высоты.
Факторы, влияющие на наличие межзубного сосочка
Существует ряд факторов, определяющих наличие или отсутствие межзубного сосочка:
1). Наличие подлежащей костной опоры: Ochsenbein описал термин «позитивная архитектура», который относится к костному гребню – он повторяет форму цементно-эмалевого соединения, интерпроксимальная кость имеет более корональное положение по отношению к перирадикулярной кости. Авторы выдвинули концепцию: более заострённый десневой сосочек соответствует более высокому уровню межзубной кости по сравнению с уплощённым межзубным сосочком (4.1 мм против 2.1 мм). Согласно исследованию Tarnow, при расстоянии от контактного пункта до кости до 5 мм межзубный сосочек присутствует в 98% случаев, до 6 мм – 56% случаев, 7 мм – 27%. Tal исследовал корреляцию межкорневого расстояния и распространённости внутрикостных дефектов. Автор отмечает, что два отдельных внутрикостных дефекта были обнаружены только при расстоянии между корнями более 3,1 мм. Следовательно, для сохранения межзубного сосочка необходимо минимум 3 мм межзубного расстояния. Число межзубных сосочков уменьшается с увеличением расстояния между контактным пунктом и альвеолярным гребнем, и интерпроксимальной дистанции между корнями.
2). Периодонтальный биотип: морфология межзубного сосочка и архитектуры кости может быть разделена на тонкий и толстый биотип. При тонком периодонтальном биотипе ткани рыхлые, при препарировании под коронку, периодонтальной хирургии или имплантации повышен риск рецессии десны. Для профилактики рецессии и визуализации границы реставрация-зуб необходимо аккуратная работа с хрупкой тонкой тканью. Толстый биотип лучше тонкого. Толстый биотип фиброзный и эластичный, более устойчив к хирургическим манипуляциям, наблюдается тенденция к формированию карманов, а не рецессии. Восстановление тканей десны более вероятно, чем при током биотипе – межзубная десна обладает биологической памятью. Следовательно, толстый биотип десны более благоприятен для проведения имплантации и обеспечивает лучший эстетический результат.
3). Периодонтальные биоформы: Периодонтальные биоформы разделяются на три базовых категории по морфологии альвеолярного гребня – высокая, нормальная и плоская. При небольшом альвеолярном гребне интерпроксимальная кость тонкая, контур межзубной десны почти параллелен контуру подлежащей кости. Последнее является преимуществом при имплантации, т.к. кость имеет конгруэнтное соотношение со свободным краем десны и риск послеоперационной рецессии меньше. При ярко выраженном или высоком альвеолярном гребне межзубная кость шире, но наблюдается несоответствие контура кости и свободного десневого края, что неблагоприятно влияет на будущую эстетику из-за возможной рецессии и образования «черных треугольников» после имплантации или восстановительных процедур. Плоский альвеолярный гребень лучше, чем ярко выраженный и высокий.
4). Морфология зуба: базовые формы зуба: круглая, квадратная и треугольная, определяющие уровень десневого сосочка. Треугольные зубы сочетаются с высоким альвеолярным гребнем и предрасполагают к так называемым «черным треугольникам»; особенно при тонком биотипе. Кроме того, треугольные зубы имеют расходящиеся корни с более толстой интерпроксимальной костью, что определяет тенденцию к вертикальной атрофии кости в отличие от квадратных зубов. Однако более квадратные зубы обеспечивают лучшее поддержание межзубного сосочка из-за меньшего расстояния от кости до контактного пункта.
5). Контактные пункты: Для зубов верхней челюсти важно наличие контактных пунктов для обеспечения «розовой эстетики» при высокой линии улыбки или визуализации пришеечной области. Эталонное исследование Tarnow и соавторов, разработавших «правило 5 мм», гласит: полное заполнение межзубного пространства десной возможно при расстоянии между контактным пунктом и интерпроксимальной костью до 5 мм. С каждым увеличением этого расстояния на 1 мм возможность полного заполнения межзубного пространства десной сокращается на 50%. Для квадратных зубов с широкими контактными пунктами минимизируется риск появления «чёрных треугольников» в сравнении с треугольными зубами, имеющими узкие, расположенные более коронально контактные пункты.
Атрофия межзубного сосочка
Полная или частичная атрофия межзубного сосочка может возникнуть вследствие нескольких причин:
- Поражения, связанные с зубным налётом;
- Травма при проведении индивидуальной гигиены полости рта;
- Аномальная форма зубов;
- Неправильные контуры реставрации;
- Пространство между зубами
- Потеря зубов.
Классификация атрофии межзубного сосочка
Nordland и Tarnow предложили классификацию, основанную на 3 критериях: контактный пункт, уровень эмалево-цементного соединения на вестибулярной и интерпроксимальных поверхностях.
Авторы выделили 4 категории:
- Норма: межзубный сосочек занимает всё пространство до контактного пункта;
- Класс I: вершина межзубного сосочка располагается на середине расстояния между контактным пунктом и наиболее коронально расположенной точкой цементно-эмалевого соединения;
- Класс II: вершина межзубного сосочка находится на/или апикальнее интерпроксимального цементно-эмалевого соединения, но корональнее цементно-эмалевого соединения на вестибулярной поверхности;
- Класс III: верхушка межзубного сосочка располагается на уровне или апикальнее весибулярного цементно-эмалевого соединения.
Jemt представил индекс для клинической оценки степени рецессии и регенерации сосочков, прилегающих к одиночным реставрациям на имплантатах, основанный на клиническом обследовании и фотопротоколе. Оценка проводилась на основании контрольной линии, проходящую через самую высокую точку десны вокруг реставрации на щечной поверхности и соседнего постоянного зуба.
Оценка 0: отсутствует сосочек и кривизна контура мягких тканей, прилегающих к одиночной реставрации на имплантате.
Оценка 1: определяется менее половины высоты сосочка. Контур мягких тканей, прилегающих к одиночной конструкции на имплантате и соседнему зубу, выпуклый.
Оценка 2: определяется не менее половины высоты сосочка. Контур мягких тканей более приемлемый, гармонирует с соседними зубами.
Оценка 3: сосочек заполняет все проксимальное пространство. Оптимальный контур мягких тканей.
Оценка 4: сосочек гиперпластичен. Контур мягких тканей более или менее неровный.
Cardaropoli предложил классификацию, основанную на взаимном расположении сосочков, цементно-эмалевого соединения и соседних зубов для оценки уровня межзубного сосочка.
Индекс выраженности сосочков-1 (PPI 1 – Papilla Presence Index score-1): сосочек присутствует полностью и заполняет всё пространство до контактного пункта и находится на том же уровне, что и соседние сосочки.
PPI 2: Межзубный сосочек отсутствует полностью и располагается апикальнее контактного пункта, а не на том же уровне, что и соседние сосочки, но интерпроксимальное цементно-эмалевое соединение не визуализируется.
PPI 3: межзубный сосочек располагается более апикально, визуализируется цементно-эмалевое соединение.
PPI 4: Сосочек лежит апикальнее интерпроксимального и буккального цементно-эмалевого соединения.
Реконструкция межзубного сосочка
Для недопущения интерпроксимальных дефектов в эстетически значимой зоне при проведении периодонтолгического лечения необходимы мероприятия для устранения воспалительного процесса. Это также необходимо при проведении нехирургических процедур, таких как удаление зубного камня и сглаживание корня. При проведении хирургических вмешательств необходимо планирование соответствующей формы лоскута для недопущения чрезмерной потери тканей и сохранения естественного контура десны.
НЕХИРУРГИЧЕСКИЕ МЕТОДЫ
Коррекция травмы при индивидуальной гигиене
Диффузная гиперемия и эрозии прикрепленной десны в области всех зубов могут быть достоверными признаками чрезмерного усилия при чистке зубов щеткой. При неправильном использовании зубной нити возможно повредить межзубный сосочек. При наличие травматизации десны при очищении межзубного промежутка необходимо изначально исключить интрадентальные предметы гигиены с последующей постепенной коррекцией гигиенических навыков. Реэпителизация травматического поражения может обеспечить полное восстановление межзубного сосочка.
Ортопедическая и терапевтическая реставрация
Аномальная форма зуба может быть причиной атрофии сосочка, следовательно, рекомендовано использовать соответствующую реставрационную технику, способствующую миграции межзубного сосочка. Путем реставрационной/ортопедической коррекции контуров зубов контактный пункт может быть увеличен и перемещён более апикально – это уменьшает межзубное пространство и способствует корональной миграции межзубного сосочка.
Ортодонтический подход
Ортодонтическое закрытие межзубного промежутка должно быть достигнуто за счет физического перемещения двух соседних зубов. Цель заключается в уменьшении диастемы и создании контактного пункта без периодонтологических мероприятий для воссоздания отсутствующего сосочка. Фактически, правильное закрытие диастемы вызывает некоторую степень корональной миграции межзубной ткани десны.
Ingber описал смещение коронки зуба путем приложения малой непрерывной силы с использованием ортодонтических аппаратов. В результате были выявлены изменения в опорных структурах, вызвавшие изменения уровня кости и контуров мягких тканей и, таким образом, обеспечившие идеальный результат лечения – воссоздание межзубных сосочков.
Повторный кюретаж сосочка
Повторное хирургическое вмешательство через 15 дней в течение 3 месяцев для воссоздания сосочков, разрушенных некротическим гингивитом, вызывает пролиферативную гиперпластическую воспалительную реакцию сосочка. Примерно через 9 месяцев после первоначального лечения наблюдается регенерация межзубных сосочков. Некоторые сосочки полностью регенерируют, другие не реагируют на регулярное проведение кюретажа.
ХИРУРГИЧЕСКИЕ МЕТОДЫ
Описано несколько хирургических методов для предотвращения и/или устранения эстетических нарушений вследствие потери межзубного сосочка, особенно у молодых пациентов. Межзубный сосочек – это небольшая область с минимальной перфузией. Это, по-видимому, является основным ограничивающим фактором во всех хирургических реконструктивных техниках и методах аугментации. Большинство опубликованных хирургических методик включают трансплантацию десны, но они имеют ограниченный успех из-за недостаточного кровоснабжения.
Хирургические подходы включают следующие три методики лечения.
- Изменение контура сосочка.
- Сохранение сосочков.
- Реконструкция сосочков.
Изменение контура сосочка
При гиперплазии десны лишнюю ткань следует удалить, чтобы реконструировать архитектуру мягких тканей. В случае лекарственного и идиопатического увеличения десны может быть выполнена гингивэктомия. Гингивэктомия в сочетании со свободным десневым трансплантатом может быть показана в случае локализованных поражений десен, таких как периферическая гигантоклеточная гранулема.
Сохранение межзубного сосочка
Сообщалось о конкретных хирургических подходах для предотвращения или уменьшения чрезмерной апикальной миграции десневого края при лечении дефектов периодонта. Ограничение подьема лоскута может свести к минимуму резорбцию кости, тем самым помогая сохранить межзубный сосочек. Были представлены различные хирургические процедуры на мягких тканях с целью воссоздания и сохранения межзубного сосочка.
1). Отслойка лоскута с минимизацией травмы межзубного сосочка: в представленном методе проводится бороздчатый разрез на вестибулярной поверхности каждого зуба без вовлечения межзубного сосочка. Лоскут на язычной или нёбной поверхности формируется проведением бороздкового разреза в области каждого зуба и полулунными разрезами в области межзубных сосочков. Таким образом, на вестибулярной поверхности лоскут может быть отслоен без травматизации. При узком межзубном промежутке в боковых отделах необходимо отсекать верхушку сосочка чтобы сохранить интактный зубной сосочек в межзубном пространстве.
2). Модифицированный лоскут для сохранения сосочка: техника представляла собой разновидность техники сохранения сосочка. Она была модифицирована для достижения и поддержания первичного закрытия лоскута в межзубном пространстве над мембраной GTR. Выполняется щёчный и бороздковый межзубный первичный разрез альвеолярного гребня с вовлечением двух зубов, соседних с дефектом. Горизонтальный разрез с небольшим внутренним скосом делается на щёчной поверхности у основания сосочка, корональнее по отношению к гребню кости, и сосочек приподнимается в сторону неба.
3). Упрощенный лоскут для сохранения сосочка: Техника показана при узком межзубном промежутке (менее 2 мм) во фронтальном и боковых отделах. Этот подход включает в себя первый косой разрез в области соседнего сосочка, от десневого края по щёчной линии под углом к пораженному зубу до середины интерпроксимальной части сосочка под контактным пунктом соседнего зуба. Этот косой межзубный разрез продолжается бороздковым разрезом на щечной поверхности зубов, соседствующих с дефектом.
4). Cortellini и Tonetti: Дальнейшее улучшение результатов за счет использования микрохирургического доступа. Операции проводились с помощью операционного микроскопа с увеличением × 4-16. Для процедуры использовались микрохирургические инструменты и скальпеля. Преимущество состоит в улучшенном освещении, доступе и увеличении операционного поля.
Реконструкция сосочка
После устранения воспаления применяются специальные методики реконструкции межзубных тканей.
1). Лоскут на ножке: Техника в основном сочетает в себе <�Ролл> технику и технику сохранения сосочка. В соответствии с потерянным межзубным сосочком формируют небный лоскут и отслаивают вверх в лабиальном направлении. Лоскут укладывается и ушивается, чтобы создать новый сосочек между двумя резцами.
2). Корональная репозиция полулунного лоскута: подход основан на форме лоскута, описанном ранее Tarnow. В модификации авторов для реконструкции сосочка было рекомендовано размещать полулунный разрез в межзубной области. Бороздковые разрезы также делаются вокруг мезиальной и дистальной половины двух соседних зубов для отслойки соединительной ткани от поверхности корня и обеспечения коронального смещения десны и межзубного сосочка. Далее проводится репозиция субэпителиальной соединительной ткани, полученной с неба в сформированный полулунным разрезом «карман», находящийся корональнее разреза.
3). Лоскут-«конверт»: на щёчной поверхности проводится бороздковый разрез и поперечный разрез реконструируемого межзубного сосочка на уровне цементно-эмалевого соединения. Лоскут-«конверт» отслаивается буккально и нёбно. Щёчная часть лоскута иссекается далеко за мукогингивальную линию, оставляя надкостницу и тонкий слой соединительной ткани на кости. Нёбный лоскут также слизистый, включает межзубный сосочек. Далее соединительнотканный трансплантат подходящего размера и формы был помещен под лоскуты в области реципиентного ложа.
4). Аутогенные трансплантаты из костной и соединительной ткани: техника включает бороздковый разрез вокруг шейки боковых и центральных резцов на щечной и небной поверхностях с сохранением как можно большего количества десны. Для отслойки лоскута выполняется горизонтальный разрез, начинающийся от мукогингивальной линии, до слизистой оболочки альвеолярного отростка и апикально до переходной складки. Десна и межзубный сосочек смещаются коронально. Из верхнечелюстного бугра необходимо взять трансплантат для изменения формы альвеолярного отростка – воссоздания межзубного гребня. Стабилизация проводится титановыми винтами. Раздавленная губчатая кость уплотняется вокруг пересаженной кости в форме реконструированной интрадентальной кости. Большой трансплантат соединительной ткани, взятый с неба, помещается поверх костного трансплантата, чтобы закрыть область аугментации.
5). Микрохирургия. описаны три клинических случая применения микрохирургической техники увеличения межзубного сосочка. Операция выполняется без использования разрезов, что увеличивает вероятность приживления донорской ткани и сводит к минимуму травматизацию, чрезмерное кровотечение, образование рубцов и боль. Поскольку кровоснабжение остается неизменным, приживаемость донорской ткани оптимальная.
ЗАКЛЮЧЕНИЕ
Восстановление розовой эстетики – важный вопрос в современной эстетической стоматологии. Повышенный спрос со стороны специалистов и пациентов привел к большему вниманию к эстетике десны. Для сохранения высоты межзубных сосочков после удаления зуба необходимо тщательное планирование лечения. Пластическая периодонтальная хирургия может быть использована для улучшения конечного результата. В эстетически значимой зоне восстановительное вмешательство может замаскировать потерю тканей, но редко удаётся достичь идеального эстетичного результата. После оценки рисков можно будет выполнить или запланировать дополнительные процедуры. Было доказано, что, поддерживая или пытаясь скорректировать высоту кости в интерпроксимальной области, можно добиться эстетичной реконструкции сосочка.
Источник: PubMed Central
Перевод с английского языка Бусько И.И., Ковшик Е.В. для портала
Похожие статьи:
А. А. Долгалев, Д. А. Брусницын
Метод увеличения объема прикрепленной слизистой полости рта…
Сегодня лечение частичной и полной потери зубов…
А. А. Долгалев, Д. А. Брусницын Читать Edgard El Chaar, Gretchen Stern, Brett Weatherington
Формирование зенита десневого контура в области имплантата…
В данной статье на конкретной клинической ситуации…
Edgard El Chaar, Gretchen Stern, Brett Weatherington Читать Aslan Hadi, Coval Marius, Shemesh Avi, Webber Mariel, Birnboim-Blau Galit
Анкилозирование постоянных зубов: частота возникновения, этиология и…
Анкилоз – состояние прямого сращения зуба с…
Aslan Hadi, Coval Marius, Shemesh Avi, Webber… Читать Edgard El Chaar
Предсказуемая трансплантация мягких тканей повышенной сложности
В представленном клиническом случае описано, как метод…
Edgard El Chaar Читать Daniel Gheur Tocolini, Priscila de Oliveira Silva, Iduilton Grabowski Jr., Julia Carelli, Nathaly Dias Morais, Gisele Maria Correr, Francielle Topolski, Alexandre Moro
Ортодонтическое лечение анкилозированного верхнего резца методом дистракционного…
В статье описан клинический случай лечения анкилозированного…
Daniel Gheur Tocolini, Priscila de Oliveira Silva,… Читать Олег Пономарев, Кирилл Костин
Хирургическая экструзия зуба. Нужно ли всегда удалять…
В случаях, когда предыдущим лечением или кариозным…
Олег Пономарев, Кирилл Костин Читать Джулио Расперини, Джорджо Пани
Восстановление пародонта в эстетически значимой области
Регенерация тканей пародонта (РП) является консервативной стратегией…
Джулио Расперини, Джорджо Пани Читать Дмитрий Рогацкин
3D диагностика и принципы визуализации 3-х моляров…
В данной статье, которая является фрагментом из…
Дмитрий Рогацкин Читать Александра Февралева
Отдаленные результаты устранения рецессии десны с использованием…
Рецессия десны — изменение контура мягких тканей,…
Александра Февралева Читать
Павел Ярошевич
Синус в синусе
Предлагаю вашему вниманию интересный клинический случай, который…
Павел Ярошевич Читать Павел Ярошевич
Цифровые методы планирования направленной костной регенерации с…
Увеличение объема костной ткани челюстных костей является…
Павел Ярошевич Читать
Анастасия Смолякова
Планирование — и что бывает, если им…
Имплантация как метод подготовки к протезированию давно…
Анастасия Смолякова Читать
- ‹
- 1
Почему разрушаются контактные поверхности
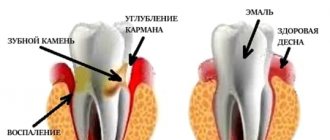
Чаще всего целостность контактных пунктов и их анатомически правильное расположение нарушаются из-за возникновения кариозного процесса в прилежащих областях и межзубных промежутках, который развивается здесь в силу труднодоступности и плохой или недостаточной гигиены полости рта. Как уже было сказано выше, в межзубные промежутки с легкостью попадают и застревают мельчайшие кусочки пищи, не всегда их удается самостоятельно вычистить, а иногда и просто заметить. Более того, кариозный процесс в этих областях бывает трудно выявить самостоятельно, поэтому он может длительное время оставаться незамеченным и прогрессировать, захватывая сразу несколько единиц. Как этого избежать? Своевременно проходить профилактические осмотры. Делать это нужно хотя бы один раз в полгода для взрослых, и 3-4 раза в год для детей.
Врачи же, при столкновении с подобными дефектами должны не только позаботиться об удалении кариозных поражений и купировании воспалительного процесса, но и заняться восстановлением контактного пункта зубов при их пломбировании и протезировании.
В основном, в своей врачебной практике стоматологи сталкиваются с дефектами II и III класса кариеса по системе, разработанной в далеком 1986 году Блэком. Ко второму классу относится кариес контактных поверхностей моляров и премоляров, к третьему – кариозный процесс на боковых поверхностях клыков и резцов без нарушения режущего края. Реже встречается в практике и IV класс дефектов, когда нарушена не только контактная поверхность клыков и резцов, но и разрушен режущий край.
Лечение кариеса у взрослых на различных стадиях:
- поверхностная. Начальная стадия этого заболевания характеризуется малой зоной кариозной полости и небольшими участками деминерализации. В таких случаях используются лечебные препараты на основе фосфора, кальция и фтора. Их наносят на зубную поверхность, для дополнительной защиты. Зараженная полость после обработки пломбируется;
- средняя. В данном случае уже возникает локальные поражения зубных тканей. Также в них могут возникать периодические боли. В подобных ситуациях проводят очищение пораженных тканей и их последующую пломбировку. Если нужно, используется местная анестезия;
- глубокая. В этой стадии происходит обширное поражение зубной ткани, иногда задевается нерв (возникают острые боли, гноящиеся участки, отеки десен). Лечение кариеса в подобных случаях более тщательное и долгое. Оно состоит из лечебных процедур в зубных каналах, очищения больной полости, пломбировку и последующую реставрацию формы зуба.
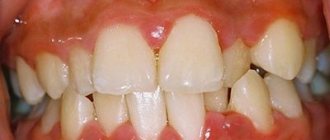
Признаки разрушения контактных пунктов
Визуально разрушение боковых поверхностей зубов или наличие на них кариозного процесса может оставаться незамеченным до тех пор, пока сбоку на коронке не образуется большой полости или черной «дырки». Однако лучше, если проблема будет выявлена гораздо раньше. Чтобы не упустить ее, придайте значение следующим признакам:
- болезненные ощущения в процессе употребления пищи, перепадов температур,
- еда с легкостью проникает в межзубные промежутки и прочно застревает там,
- изменение цвета на боковых частях коронки: этот признак можно достаточно легко обнаружить, если пострадали передние резцы и клыки. Эмаль перестает блестеть, может приобрести белый меловидный оттенок, пожелтеть или стать коричневатой,
- воспалены и отечны десневые сосочки,
- стала беспокоить кровоточивость десен.
Методы диагностики проблемы
Диагностировать кариозное поражение в области боковой поверхности двух соприкасающихся между собой зубов бывает довольно сложно даже опытному стоматологу, особенно, если единицы расположены скучено или тесно. Именно поэтому врачи применяют порой не один, а сразу несколько разных методов диагностики патологии:
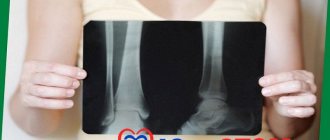
- рентген: его делают всегда, т.к. с его помощью можно определить глубину кариозного поражения, состояние окружающих его тканей. На снимке кариозные области будут иметь черный цвет, сам зуб – серый, то есть гораздо светлее воспаленного участка,
- цифровой метод: при помощи специальной видеосистемы с большой разрешающей способностью врач может передавать изображение на монитор своего компьютера, где потом всесторонне оценивает ситуацию,
- электроодонтометрия или сокращенно ЭОД: позволяет выявить патологический процесс на самых ранних стадиях развития. Для определения состояния мягких и твердых тканей врач использует специальный прибор Diagnodent, продуцирующий световые импульсы, которые затем возвращаются или отражаются обратно. По длине импульсных волн специалист определяет состояние исследуемых областей. А длина волн у здоровых и пораженных участков совершенно различная,
- трансиллюминация: для этого также используется специальный аппарат, который буквально просвечивает все обследуемые области. В тех областях, где эмалево-дентинный слой нарушен или деминерализован, свет приобретает другой оттенок,
- колориметрия: здесь пациенту дают прополоскать рот поочередно разными жидкостями. Сначала используют раствор метиленового красного, потом применяют раствор глюкозы. На поврежденных участках изменен уровень PH и нарушен кислотно-щелочной баланс, поэтому они «выдают» себя яркой гаммой оттенков (желтый-красный),
- витальное окрашивание: проводить эту процедуру можно только сразу после профессиональной гигиены полости рта, тогда она будет наиболее эффективной. Врач наносит на эмаль пациента метиленовый синий краситель. Состав выдерживается порядка 5 минут, после чего смывается обычной водой. Результат – окрашивание в яркие тона участков, на которых проходит кариозный процесс.
Важно! Перед лечением зубов или на профилактическом осмотре опытный врач посоветует пройти профессиональную гигиену полости рта – не отказывайтесь от этой полезной манипуляции. Процедура поможет удалить мягкий бактериальный и твердый налет, которые могут служить препятствием к правильной диагностике различных стоматологических заболеваний и особенно диагностике кариеса проксимальных областей.
В обязательном порядке врачи проводят и визуальный осмотр при помощи современных приборов. Например, эндоскопов с ярким светодиодным освещением, которые передают полученное изображение на экран монитора. При этом боковые области зубов должны быть подвергнуты всесторонней оценке, не только с вестибулярной стороны, но и с язычной, щечной, окклюзионнной. Также проводится и исследование при помощи зонда – так, скрытые кариозные поражения при этом обнаруживаются на фоне кровоточивости тканей пародонта.
Инструменты, которые используются для реставраций
Восстановление зуба, у которого нарушен контактный пункт – непростая с технической точки зрения задача для стоматолога. Здесь не обойтись стандартным лечением кариеса и пломбой. Для того, чтобы провести восстановление сложной анатомии контактной поверхности необходимо использовать набор специальных инструментов и приспособлений, основными из которых являются матрицы и клинья. Давайте рассмотрим их более подробно.
Матрицы
Что представляет собой матрица? Это прибор, который выполняет своего рода оградительную или ограничительную функцию и помогает нанести пломбировочный материал для реставраций в нужном количестве. С помощью матрицы специалист проводит моделирование поверхности и контактного пункта, избегает избыточного наслоения материала. Данный ограничитель также не позволяет ему выйти за пределы анатомического контура конкретного зуба. Также прибор защищает в ходе проведения манипуляций и десневой сосочек.
Современные матрицы для моделирования поверхностей могут быть изготовлены из пластика, металла или металлопластика, могут иметь разную длину (короткие, средние, длинные) и форму – прямые, контурные или конические, перфорированные (плоские и изогнутые) для моляров и премоляров, объемные. Бывают сепарационные, защитные или контурирующие (для моделирования) модели.
Чтобы прочно зафиксировать прибор, врач применяет предназначенные для этого матрицедержатели: кольца и фиксаторы, муфты и зажимы.
Клинья
Клинья прекрасно дополняют матрицы. Основных целей у них несколько:
- защищают десневой сосочек и рядом расположенный зуб от повреждений в ходе манипуляций и попадания на них пломбировочного материала,
- отделяют реставрируемую единицу от соседа,
- увеличивают межзубное пространство для качественного проведения последующих процедур,
- позволяют обеспечить более высокую степень фиксации матрице,
- позволяет в процессе реставрации воссоздать треугольное отверстие в придесневой области.
Клинья создаются из дерева и из пластика, также, как и матрицы имеют различную длину и ширину. При установке они адаптируются под анатомические особенности зуба.
Специалисты считают наиболее оптимальным вариантом использование деревянных клиньев, созданных из клена, т.к. они гипоаллергенны, не травмируют слизистую и, кроме того, прекрасно впитывают излишнюю влагу. Однако пластик более гибкий и податливый, чем дерево, поэтому в случае, когда зубы пациента расположены очень тесно и скучено, врачи предпочитают использовать именно пластиковые клинышки.
Для облегчения работы с проксимальными поверхностями и для надежной и полной полимеризации пломбировочных материалов в столь труднодоступных областях врачи также используют оборудование последнего поколения. Например, светопроводящий конус, который помогает обеспечить полимеризацию композита. Инструменты и светопроводящие насадки, в которых встроены световые датчики – при их помощи можно без труда разглядеть самые глубокие полости.
Материал и способы восстановления
Из-за развития эстетической стоматологии и появлением новых материалов для пломбирования, стало возможным восстанавливать любые анатомические образования зубов, в том числе и их контактный пункт.
Работая над ним, врачу нужно реконструировать:
- контактный скат гребня;
- сам контакт;
- отверстие в придесневой зоне, сформированное «расклиниванием».
Необходимость в воссоздании контакта при поражении зубов кариесом, возникает при запечатывании полостей II- IV классов.
Для этой цели применяются: композит, сочетание СИЦ + композит с компомером, амальгама.
Сэндвич техника
Суть технологии заключается в наложении пломбы, состоящей из двух слоев, при этом для внутренней ее части зуба (дентина) берется стеклоиномерный цемент, для наружной – композит (воссоздается эмаль).
Методика рассматривается как замена адгезивной технологии и применима:
- в случае пломбирования участков около зубной шейки или корневой системы;
- при пломбировании обширных полостей;
- для реконструкции депульпированных элементов;
- при наличии сопутствующих системных патологий.
Данной технологии отдается предпочтение и при лечении некариозных дефектов твердых зубных тканей, когда изменены дентин или эмаль, а также при отсутствии возможности полноценной сушки полости.
Существует два способа размещения двухслойной пломбы:
- Сэндвич «закрытого» вида, когда у прокладки отсутствует контакт со средой ротовой полости, т. е. она не касается краев полости, поскольку покрывается со всех сторон композитной массой.
- Сэндвич «открытого» вида, т. е. прокладка с ротовой полостью соприкасается после наложения композита. Данный вариант предпочтительно применять при закрывании полостей II класса, расположенных в поддесневом участке, и невозможности выполнить полноценное высушивание.
Использование тягучего композита
Тягучий композит по этой технологии используется как адгезивный слой. Для воссоздания контактов применяются две методики ― пассивная, активная.
В первом случае композит накладывается на стенки слоем, не превышающим 0,15 см до краев эмали, а после проводится полимеризация.
Далее проходит послойная реставрация придесневой стенки материалом обычной плотности. Полость запечатывается композитом до самых бугров.
Вторая из методик применима только при узком промежутке между матрицей и стенками. Первая порция, из приготовленного для пломбирования материала, наносится слоем всего в 0,15 см на все полостные стенки до самого края эмали (минуя десневую), светоотверждается.
Оставшаяся порция накладывается поверх десневой стенки, но не проходит полимеризацию. Затем наносится пакуемый композит, либо обычный, равномерно распределяется штопфером.
Под давлением тягучий композит заполняет собой узкую область промеж матрицы и восстанавливаемой единицы, далее полость восстанавливается по классической технологии.
Техника Берлотти
По завершению полимеризации адгезивной массы, в полость вносится композитный материал химического отверждения. Усаживание материала в зоне придесневой стенки всегда направлено к пульпарной камере и мягким тканям, т. к. данные участки имеют повышенную температуру.
Оставшаяся часть полости, не дожидаясь затвердевания материала, заполняется светоотверждаемой композитной массой и полимеризуется.
Техника Camus
Небольшое количество композитного материала полимеризуется на гладилке, после чего вносится в полость, заполненную неотверждаемым видом композита.
Пока стоматолог фиксирует данную порцию к матрице и прижимает по направлению к соседней единице, ассистент занимается фотополимеризацией всего пломбировочного материала.
На практике наиболее популярным у врачей методом реставрации контактов является восстановление («пассивное», «активное») с использованием в качестве адгезивной прослойки жидкотекучего композита.
Какие виды матриц для моделирования контактных пунктов лучше
Ответить на этот вопрос однозначно нельзя, т.к. матрица должна подбираться исходя из множества разных факторов. В зависимости от клинической ситуации, объема работ (макро- или микрореставрацию требуется провести), этапа проведения процедуры, формы зуба и анатомических особенностей челюстно-лицевой системы врач выбирает тот или иной вид вспомогательного инструмента.
В конце восьмидесятых и девяностых годов врачи в своей практике использовали для моделирования контактных пунктов матрицы с вырезом. Но данное приспособление с годами показало свою несостоятельность и сегодня почти не применяется, т.к. такая матрица не обеспечивала достаточной защиты шейки зуба и поддесневого пространства от проникновения туда композита. А такая ситуация в дальнейшем часто становилась причиной развития хронического гингивита. Сегодня такой тип матрицы используют редко и только при условии, что шейка зуба предварительно будет покрыта герметиком.
Во врачебной практике известны и методы, согласно которым врачи и вовсе отказывались от применения вспомогательного инструмента, а именно не использовали в работе клинья и матрицы, ни даже коффердамы или раббердамы. Например, метод моделирования с распилом контактных поверхностей подразумевал нанесение композитного материала с переходом на проксимальные поверхности. После этого, контактирующие между собой зубы разделяли при помощи абразивной полоски, которая напоминала ножовку. Такой метод тоже показал свою несостоятельность.
Сегодня некоторые врачи больше всего предпочитают использовать моделирование объемными матрицами, т.к. они наиболее точно позволяют воссоздать форму и анатомию естественных контактных пунктов.
Классификация матриц и системы фиксации
Для реконструкции зубов повсеместно применяются матрицы и системы их фиксации.
При изготовлении матриц используют 2 типа материала: металл и пластик. При работе со светоотвердевающими пломбировочными материалами удобней пользоваться пластиковыми.
По форме матрицы выпускают в нескольких видах. Их делают прямыми, они могут быть контурными и перфорированными.
Контурные модели различны для внешней и внутренней стенки зуба. У них разная длина, могут иметься выпуклости и специализированные формы для различных дефектов.
Что касается фиксирующих систем, здесь есть две основные группы: матрицедержатели и клинышки.
Матрицедержатели:
- Для перфорированных матриц используют перфорированный держатель;
- Секционная матричная система «3М» — фиксирует при помощи пружинящих колец;
- М. Тоффлемайер ― фиксатор для работы с обширными дефектами, применяется и справа, и слева. На зуб надевают матрицу и затягивают ее муфтой;
- Также для двух- и трехканальных зубов есть готовые матрицы, укомплектованные фиксатором, они затягиваются зажимом.
Клинья, располагаемые меж зубов, могут быть различных размеров. Их изготавливают либо из пластика, или из дерева. Они нужны, чтобы:
- создать между зубами треугольное пространство;
- расклинить зубы, чтобы не осталось расщелины после снятия матрицы;
- достаточно плотно закрепить на зубе матрицу.
Детальный обзор набора стекловолоконных штифтов Glassix и качественные характеристики изделий.
Заходите сюда, чтобы ближе познакомиться с особенностями и назначением гуттаперчевых штифтов.
По этому адресу https://www.vash-dentist.ru/krasota-i-uxod/narashhivanie/shtiftyi/parapulparnyie-kak-sposobov-vosstanovleniya.html рассмотрим этапы постановки парапульпарных штифтов.
Подготовка к процедуре реставрации контактной поверхности
Предварительно врач проводит профессиональную гигиену и антисептическую обработку полости рта, ставит пациенту анестезию, проводит установку коффердама. Дальше специалист выбирает необходимые виды клиньев и расклинивает две расположенных рядом единицы. Клин всегда вводится со стороны языка, а второй конец после установки должен стать заметен с вестибулярной стороны. После установки клина необходимо выждать около 5-10 минут для того, чтобы межзубное пространство стало хорошо просматриваемым, и ничего не мешало проведению качественной работы.
Потом врач выполняет раскрытие и дезинфекцию кариозной полости, удаляет пораженные ткани. Поврежденные ткани особенно важно удалить и в придесневой области, т.к. если провести эту процедуру недостаточно тщательно, то впоследствии может возникнуть риск развития повторного кариеса. Часто в таких случаях лечить от кариеса приходится даже не один, а несколько расположенных рядом зубов, чьи контактные поверхности соприкасаются.
Далее, в зависимости от клинической картины и показаний, врач подбирает и фиксирует матричную систему, кондиционирует подготовленную полость при помощи специальных гелей и наносит адгезивный состав, после чего выбирает технику восстановления или реставрации как самого зуба, так и его контактного пункта с соседней единицей.
Подготовка
После проведения диагностических мероприятий и установки точного диагноза, пациент проходит несколько подготовительных к восстановлению контактов процедур:
Сначала вводится анестетик. Как только он проявит свое действие, выполняется «расклинивание» зубных элементов и проверка их окклюзивных контактов. Для подготовительного сепарирования выбираются клинышки, соответствующие параметрам межзубного промежутка.
Для этой цели рекомендуется брать клинья из дерева, которые после абсорбирования влаги увеличиваются.
При вводе клина с язычной стороны, его конец должен выйти с обратной стороны (вестибулярной), при этом межзубные сосочки обязательно отдавливается его основанием.
В случае, когда кончик клина не вышел, приспособление заменяется другим (более тонким), либо вводится еще один с противоположной стороны.
Все действия по исправлению нарушений начинаются, спустя 10 минут после получения видимого и устойчивого расширения межзубного пространства.
С жевательной поверхности
В ходе вскрытия полости на жевательной поверхности, сначала устраняется эмаль. В случае если патология поразила и фиссуры, полости объединяются.
Со стороны окклюзионной поверхности выполняется сглаживание (финирование) режущих краев. В районе маргинального гребня перешеек должен быть зауженным. Обычно его ширина равняется 1/4 интервала между буграми коронковой части.
Если разрушение бугров превышает половину расстояния от верха бугра до центра фиссуры, они укорачиваются на 0,2 см с последующим закрытием композитом для понижения в вероятности их откола.
При образовании полости убираются из контакта с рядом стоящими элементами боковые стенки. На границе апроксимальной и пришеечной поверхностей важно наличие толщины эмали не менее 0,1 см. Затем делается ее скос.
Особое внимание обращается на обработку придесневой стенки, поскольку оставшиеся области с деминерализованной эмалью впоследствии станут причиной рецидивного кариеса. Данная стенка формируется к вертикальной зубной оси перпендикулярно, а сама эмаль на стенке сглаживается.
Доступ при высокой клинической коронке
В состоянии, когда полости расположены ниже контакта с вестибулярной, либо небно-язычной поверхности, рекомендуется к выполнению методика «тоннеля (прохода)».
Тоннельное препарирование
Суть методики заключается в том, что полное раскрытие полости с вычищением нависающих краев не проводится. Стоматолог формирует нечто напоминающее тоннель с сохранением зубных тканей и бугров.
Препарирование проводится с жевательной стороны, и отличается низким качеством обзора полостных стенок, травмоопасностью из-за вероятности вскрытия пульпарной камеры, возможностью проявления осложнений и непредвиденных ситуаций: перелома гребня и рецидива кариеса.
Плюсы и минусы восстановления зубов анкерными штифтами, основные характеристики изделий.
В этой статье мы расскажем о тонкостях применения стекловолоконного штифта в стоматологии.
Здесь https://zubovv.ru/krasota-i-uxod/narashhivanie/hudozhestvennaya-restavratsiya.html все самое важное о художественном моделировании и реставрации зубов.
Материалы для проведения реставраций
Для воссоздания контактных поверхностей врачи используют разные материалы: гибридные, нанокомпозиты и композиты повышенной текучести, компомеры, стеклоиономеры, амальгаму. Часто используется сочетание композита и СИЦ.
Текучие композиты отличаются высокой степенью износостойкости, хорошо подходят для моделирования поверхностей и поддаются полировке, эластичны, легко замешиваются и удобно наносятся при помощи специальных диспенсеров.
Что касается компомеров, то они содержат в своем составе фтор, который способствует укреплению и регенерации твердых тканей. Такой материал очень устойчив к влажности, обладает высокой степенью адгезии.
Проверка качества реставрации
Для выяснения качества воссоздания контактного образования, стоматологом проводятся следующие действия:
- удаляются излишки пломбировочного материала;
- проверяется правильность окклюзионного контакта;
- обследуется краевое прилегание зондом или флоссом (нить вводится с некоторым усилием).
Контакт считается низкого качества, если хорошо визуализируется межзубное пространство или зубная нить легко входит между зубами. Реставрацию нужно переделать, если пациент предъявляет жалобу на застревание еды между зубами, либо на разрыв флосса при гигиенической чистке.
В видео представлена дополнительная информация по теме статьи.