Патологические изменения органов ротовой полости, а также заболевания слизистой оболочки рта являются одним из симптомов присутствия вируса иммунодефицита в организме. Не следует однако думать, что наличие стоматологических проблем может свидетельствовать о заражении вирусом иммунодефицита. Чтобы понять, каким образом связаны заболевания ротовой полости с ВИЧ-инфекцией, стоит подробнее поговорить о вирусе иммунодефицита и его жизнедеятельности.
Что такое ВИЧ? Чем является ВИЧ-инфекция
Вирус иммунодефицита человека или ВИЧ, был идентифицирован и описан сравнительно недавно. Внедряясь в организм человека, он поражает в первую очередь клетки-макрофаги и Т-лимфоциты, ответственные за распознавание и уничтожение враждебных бактерий. Таким образом, иммунный барьер организма теряет способность сопротивляться как внешним бактериальным атакам, так и внутренней условно-патогенной флоре.
Передается вирус иммунодефицита исключительно половым путем или путем прямого контакта здорового организма с зараженной кровью. Передача вируса при бытовом или пищевом контакте невозможна.
ВИЧ инфекцией называют медленно текущее заболевание вызванное вирусом и протекающее на фоне подавленного иммунитета. С момента внедрения вируса до клинических проявлений заболевания могут пройти годы. Весь этот период вирус никак себя не проявляет, и диагностировать его присутствие можно только лабораторным методом.
Как избавиться от кандидоза
Устранение факторов, способствующих возникновению кандидоза. Витамины группы В и аскорбиновая кислота. При поражении кожи используют мази с противомикозными препаратами, лечение проводят открытым способом. При поражениях слизистых оболочек (оральный, вагинальный кандидоз) используют местно суспензию, содержащую нистатин. При поражении слизистой оболочки пищевода применяют кетоконазол (Ketoconazole) по 200-400 мг в день (эффективность около 50%), если симптомы поражения пищевода не исчезают в течение 5-10 дней, то следует использовать Diflucan (fluconazole). Его назначают внутрь по 100 мг в день в течение двух дней (эффективность около 90%). В этих случаях можно также внутривенное введение амфотерицина В по 0,3 мг/кг. При кандидозном поражении мочевого пузыря в течение 5 дней проводят инстиляции раствора амфотерицина В по50 мкг/мл. При диссеминированном (системном, висцеральном) кандидозе используют амфотерицин В, его назначают внутривенно в 5% растворе в виде капельных вливаний из расчета 250 ЕД/кг массы тела (0,3 мг/кг), курс лечения может занять несколько недель. Эффективным препаратом для лечения системного кандидоза является Diflucan, который назначают внутрь по 200 мг в день в течение двух дней. Побочные реакции отмечаются относительно редко(2-4%) в виде тошноты, диареи, головной боли.
Литература
1. Лобзин Ю.В. «Руководство по инфекционным болезням», 2002 г. 2. Шлоссберг Д. «Дифференциальная диагностика инфекционных болезней», 2003 г.
ВИЧ-инфекция полости рта и ее причины
Воспалительные процессы в слизистых тканях ротовой полости являются одним из первых симптомов активизации вируса. Связано это с особенностью строения ротовой полости и ее постоянным контактом с агрессивной внешней средой. Чаще всего слизистая оболочка поражается вирусом простого герпеса, грибком Candida, вирусом Эпштейна-Барр, паппиломавирусами. Бактериальные заражения вызывают стрептококки и стафилококки, которые не сдерживаются больше местным иммунитетом. В условиях подавляемого вирусом иммунитета, периоды ремиссии становятся короче, а воспалительные процессы носят остро прогрессирующий характер. Вовремя назначенные дополнительные исследования позволяют правильно назначить курс поддерживающей терапии, так как заболевания слизистой оболочки рта напрямую симптомом ВИЧ-инфекции не являются.
На основании предположительной связи с ВИЧ, инфекции полости рта разделяют на три группы.
К 1-й группе относятся патологии наиболее тесно связанные с вирусом иммунодефицита:
- кандидоз, в просторечье «молочница»;
- волосатая лейкоплакия (изменение слизистой оболочки языка);
- ВИЧ-гингивит (острое воспаление десен);
- ВИЧ-пародонтит (воспаление пародонта);
- саркома Капоши (специфическое новообразование на твердом нёбе полости рта);
- неходжскинская лимфома.
Ко 2-й группе заболеваний относятся поражения в меньшей степени, ассоциируемые с симптомами ВИЧ-инфекции:
- тромбоцитопеническая пурпура (множественные кровоизлияния);
- патология слюнных желез;
- вирусные инфекции (герпес).
К 3-й группе относятся заболевания, которые часто бывают при ВИЧ-инфекции, но с ней не связаны. Ниже будут рассмотрены заболевания из первой группы, как наиболее характерные для состояния иммунодефицита.
Особенности клиники и лечения поражений кожи при ВИЧ-инфекции
Заболеваемость ВИЧ-инфекцией (ВИЧ — вирус иммунодефицита человека) сохраняет тенденцию к неуклонному росту. Существенно увеличилось число больных с поздними стадиями ВИЧ-инфекции и наличием различных оппортунистических заболеваний, в частности поражений кожного покрова. Диагностика этих изменений нередко представляет большие трудности на догоспитальном уровне для врачей общего профиля, а также дерматологов и инфекционистов [1, 2].
Среди множества специфических проявлений ВИЧ-инфекции и оппортунистических заболеваний поражения кожи занимают особое место, т. к. уже с момента манифестации заболевания являются наиболее частым и ранним ее проявлением [1–3]. Вовлечение кожи в патологический процесс обусловлено как иммунодефицитом в целом, так и тем обстоятельством, что ВИЧ поражает не только Т-лимфоциты-хелперы, но и клетки Лангерганса, играющие важную роль в дермальных иммунных реакциях и, возможно, являющиеся местом первичной репликации ВИЧ в коже.
В 2011–2014 гг. в ИКБ № 2, куда госпитализируется более 80% ВИЧ-инфицированных больных в г. Москве, нами наблюдались 586 пациентов с различными кожными проявлениями, что составило 69% от общего числа госпитализированных (в 4-й стадии ВИЧ-инфекции — 88%). Их можно подразделить на 3 группы: кожные проявления при манифестации ВИЧ-инфекции, заболевания в стадии вторичных проявлений (4-я стадия) и поражения кожи, не связанные с ВИЧ-инфекцией. Поражения кожи могут иметь важное диагностическое значение. Часто на ранних стадиях развития болезни (уже через 3–4 недели после заражения) на коже больного может появиться острая экзантема (3-е место после мононуклеозоподобного синдрома и лимфаденопатии), состоящая из отдельных эритематозных пятен и папул [1, 4]. Пятнисто-папулезная сыпь — своеобразное поражение кожи у ВИЧ-инфицированных, которое до сих пор не получило определенного нозологического статуса. Сыпь имеет распространенный характер, обычно сопровождается легким зудом. Она локализуется в основном на верхней половине туловища, шее и лице; дистальные отделы конечностей поражаются редко. Папулезную сыпь рассматривают как проявление морфологической реакции кожи на инфицирование ВИЧ. Изменения на коже сопровождаются лихорадкой, изменениями на слизистых ротоглотки (чаще кандидоз полости рта). После стихания острой фазы (2–2,5 недели) пятна и папулы подвергаются спонтанному регрессу. Экзантема при острой ВИЧ-инфекции не отличается морфологической спецификой, поэтому в стационар больные чаще всего направляются с диагнозами: острая респираторная вирусная инфекция, токсикоаллергическая реакция, корь, краснуха. Надо отметить, что состояние иммунного статуса у этой категории больных не имеет существенных отклонений от нормы, а исследование крови на ВИЧ методом иммуноферментного анализа имеет сомнительные или отрицательные результаты, т. к. специфические антитела еще отсутствуют. В ранние сроки диагноз ВИЧ-инфекции может быть подтвержден только методом полимеразной цепной реакции. Серологические реакции на ВИЧ у этих больных становятся положительными позже, чаще через 6–12 недель от начала острой фазы болезни.
Экзантема, наблюдаемая в периоде сероконверсии, обусловлена самим вирусом иммунодефицита, все другие изменения кожи связаны с оппортунистическими заболеваниями, развивающимися на фоне иммунодефицита при снижении СД4+ менее 300 клеток. Этиологически можно выделить 3 основные группы кожных проявлений у больных ВИЧ/СПИД: неопластические, инфекционные (вирусные, грибковые, бактериальные, паразитарные) и дерматозы неясной этиологии. Первые две группы относятся к ВИЧ-индикаторным заболеваниям, так как все виды опухолей у больных ВИЧ/СПИД имеют вирусную этиологию и их формирование обусловлено тяжелым иммунодефицитом. Дерматозы неясной этиологии, возможно, обусловлены лекарственно-аутоиммунными поражениями, особенно при длительной антиретровирусной терапии (АРВТ) (в частности — Эпивиром) или специфической терапии оппортунистических заболеваний, не исключено и непосредственное воздействие ВИЧ на кожу. Самыми распространенными у больных СПИДом являются грибковые поражения кожи и слизистых. Наиболее часто наблюдаются кандидоз, руброфития, разноцветный лишай (81%) [5, 6]. Другие микозы встречаются значительно реже. Особенностями грибковых заболеваний при ВИЧ-инфекции являются: поражение лиц молодого возраста, особенно мужчин; быстрая генерализация с формированием обширных очагов, расположенных по всему кожному покрову; упорное течение; резистентность к проводимой терапии. Характерно сочетание поражения кожи и слизистых оболочек (полость рта, гениталии). Второе место среди поражений кожи занимает себорейный дерматит (68%). Как правило, у этих больных он протекает остро и тяжело. Вначале процесс локализуется только на лице (брови, усы, область рта), волосистой части головы и на разгибателях верхних конечностей. При развитии процесса на волосистой части головы можно обнаружить довольно сильное шелушение, напоминающее перхоть. Иногда при ВИЧ процесс может распространиться по всему кожному покрову в виде зудящих экзематозных бляшек. Такое распространение дерматита говорит о резко пониженном иммунитете и является плохим прогностическим признаком. Третье место по частоте занимают герпетические инфекции, в частности вирусы простого герпеса 1-го и 2-го типов и varicella zoster (28%) [7, 8]. Герпетические высыпания могут появиться на любом участке кожи и слизистых оболочек, но чаще они возникают на губах, половых органах или в перианальной области. Высыпания часто трансформируются в крупные, болезненные, долго не заживающие язвы. Нередко клинические проявления герпеса напоминают ветряную оспу или импетиго. Помимо поражения кожи и слизистых оболочек, при ВИЧ-инфекции у больных часто развивается герпетический проктит, который проявляется в виде болезненной отечной эритемы в перианальной области. Опоясывающий лишай при условии возникновения его у лиц молодого возраста из группы риска, отсутствии провоцирующих заболеваний и иммуносупрессивной терапии служит индикатором ВИЧ-инфекции. Пузырьковые высыпания сопровождаются сильными болями, оставляют рубцы, рецидивируют, что не наблюдается у лиц без иммунного дефицита. Наиболее характерным дерматологическим неопластическим проявлением ВИЧ-инфекции остается саркома Капоши, вызванная вирусом простого герпеса 6-го типа [9, 10]. Надо отметить, что ее частота снизилась с 40% у мужчин со СПИДом в 1980–90 гг. до 9% начиная с 2000 г. Основными клиническими особенностями саркомы Капоши является то, что у большинства больных заболевание развивается в возрасте до 35 лет; очаги поражения на коже носят распространенный характер; склонность к быстрой генерализации процесса (в первую очередь поражаются легкие, желудочно-кишечный тракт, лимфоузлы и слизистая оболочка полости рта); высокая смертность в течение короткого времени без лечения. Появление на коже различных пятен синюшного или розового цвета, бляшек или папул у лиц молодого возраста обязательно должно насторожить лечащего врача в отношении ВИЧ-инфекции и требует обязательного проведения гистологического исследования биоптата кожи для исключения саркомы Капоши. В поздних стадиях болезни кожные элементы (розеолы, папулы, пятна) становятся многочисленными, инфильтрируются, могут изъязвляться. Обильные кожные проявления практически всегда сопровождаются выраженным лимфостазом, поражением суставов, с развитием контрактур. Примером прямой зависимости поражения кожи от ВИЧ-инфекции может служить папилломавирусная инфекция кожи и слизистых оболочек (10%) [11, 12]. У ВИЧ-инфицированных больных изменения на коже имеют необычный вид, поражают нетипичные места, многочисленные, имеют участки распада в центре папул, сливаются и после хирургического удаления практически всегда рецидивируют. Эти элементы появляются преимущественно на лице, а также в области гениталий и могут быть крупными (гигантский моллюск), напоминать рак кожи, остроконечные кондиломы, обычные вульгарные бородавки и кератоакантомы.
У трети ВИЧ-инфицированных в течение нескольких недель от начала лечения различных оппортунистических инфекций этиотропными препаратами, а также АРВТ появлялась распространенная зудящая сыпь в виде эритематозных пятен и папул, что расценивалось как медикаментозная токсикоаллергическая реакция. Нами наблюдались и более тяжелые медикаментозные реакции, в частности синдром Стивенса–Джонсона и токсический эпидермальный некролиз.
Таким образом, несмотря на то, что клинических вариантов дерматологических проявлений ВИЧ-инфекции довольно много, такие поражения кожи, как саркома Капоши, стойкий кандидоз кожи и слизистой оболочки полости рта, часто рецидивирующий простой и опоясывающий герпес, себорейный дерматит, контагиозный моллюск, «волосатая» лейкоплакия языка и вульгарные бородавки, следует отнести к наиболее характерным и диагностически значимым маркерам ВИЧ-инфекции, особенно если они протекают на фоне общих симптомов — лихорадки, лимфаденопатии, слабости, диареи, потери массы тела. Следует отметить, что в динамике болезни различные поражения кожи могут регрессировать, появляться вновь, сменять одно другим, давать разнообразные сочетания.
Учитывая все вышеизложенное, больным ВИЧ-инфекцией с поражениями кожи и слизистых оболочек необходимо постоянное наблюдение врача-дерматолога. Для достижения положительного эффекта от проводимого лечения необходимы более продолжительные курсы терапии кожных заболеваний и максимальные дозы используемых препаратов, а после излечения — прием показанных препаратов профилактически. Помимо терапии кожных заболеваний больным ВИЧ-инфекцией показано назначение АРВТ. Диагностика кожных проявлений имеет важное практическое значение, так как способствует более раннему установлению диагноза ВИЧ-инфекции, своевременному назначению АРВТ, улучшению качества и продолжительности жизни пациента.
Литература
- Бартлетт Дж., Галант Дж., Фам П., Мазус А. И. Клинические аспекты ВИЧ-инфекции. М.: Гранат. 2013. 590 с.
- ВИЧ-инфекция и СПИД/Под ред. В, В. Покровского. 2-е изд., перераб. и доп. М.: ГЭОТАР-медиа, 2010. 192 с. (Серия «Клинические рекомендации»).
- Motswaledi M. H., Visser W. The spectrum of HIV-associated infective and inflammatory dermatoses in pigmented skin // Dermatol Clin. 2014; 32 (2): 211–225. doi: 10.1016/j. det.2013.12.006. Epub 2014 Jan 22.
- Rane S. R., Agrawal P. B., Kadgi N. V., Jadhav M. V., Puranik S. C. Histopathological study of cutaneous manifestations in HIV and AIDS patients // Int J Dermatol. 2014; 53 (6): 746–751. doi: 10.1111/ijd.12298. Epub 2013 Dec 10. PMID: 24320966.
- Zacharia A., Khan M. F., Hull A. E., Sasapu A., Leroy M. A., Maffei J. T., Shakashiro A., Lopez F. A. A. Сase of disseminated cryptococcosis with skin manifestations in a patient with newly diagnosed HIV // J La State Med Soc. 2013; 165 (3): 171–174.
- Mischnik A., Klein S., Tintelnot K., Zimmermann S., Rickerts V. Cryptococcosis: case reports, epidemiology and treatment options // Dtsch Med Wochenschr. 2013 Jul 16; 138 (30): 1533–8. doi: 10.1055/s-0033–1343285.
- Ngouana T. K., Krasteva D., Drakulovski P., Toghueo R. K., Kouanfack C., Ambe A., Reynes J., Delaporte E., Boyom F. F., Mallié M., Bertout S. Investigation of minor species Candida africana, Candida stellatoidea and Candida dubliniensis in the Candida albicans complex among Yaoundé (Cameroon) HIVinfected patients // Mycoses. 2014, Oct 7. doi: 10.1111/myc.12266.
- Barnabas R. V., Celum C. Infectious Co-factors in HIV-1 transmission Herpes Simplex Virus type-2 and HIV-1: New Insights and interventions // Curr. HIV Res. Apr 2012; 10 (3): 228–237.
- Gouveia A. I., Borges-Costa J., Soares-Almeida L., Sacramento-Marques M., Kutzner H. Herpes simplex virus and cytomegalovirus co-infection presenting as exuberant genital ulcer in a woman infected with human immunodeficiency virus // Clin Exp Dermatol. 2014, Sep 23.
- Gbabe O. F., Okwundu C. I., Dedicoat M., Freeman E. E. Treatment of severe or progressive Kaposi’s sarcoma in HIV-infected adults // Cochrane Database Syst Rev. 2014, Aug 13; 8: CD003256.
- Duggan S. T., Keating G. M. Pegylated liposomal doxorubicin: a review of its use in metastatic breast cancer, ovarian cancer, multiple myeloma and AIDS-related Kaposi’s sarcoma // Drugs. 2011, Dec 24; 71 (18): 2531–2558.
- Hu Y., Qian H. Z., Sun J., Gao L., Yin L., Li X., Xiao D., Li D., Sun X., Ruan Y. et al. Anal human papillomavirus infection among HIV-infected and uninfected men who have sex with men in Beijing // J Acquir Immune Defic Syndr. 2013, Sep 1; 64 (1): 103–114.
- Videla S., Darwich L., Cañadas M. P., Coll J., Piñol M., García-Cuyás F., Molina-Lopez R. A., Cobarsi P., Clotet B., Sirera G. et al. Natural history of human papillomavirus infections involving anal, penile, and oral sites among HIV-positive men // Sex Transm Dis. 2013, Jan; 40 (1): 3–10.
М. В. Нагибина*, 1, кандидат медицинских наук Н. Н. Мартынова**, кандидат медицинских наук О. А. Преснякова** Е. Т. Вдовина** Б. М. Груздев***, кандидат медицинских наук
* ГБОУ ВПО МГМСУ им. А. И. Евдокимова МЗ РФ, Москва ** ГБУЗ ИКБ № 2, Москва *** МГЦ СПИД, Москва
1 Контактная информация
Симптомы ВИЧ-инфекции в полости рта
Вирус простого герпеса присутствует у большинства людей. Инфекция сохраняется в организме на протяжении жизни и не доставляет особых проблем, кроме редких высыпаний на губах.
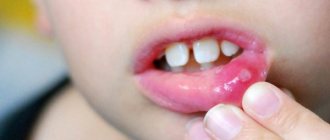
Герпетический гингивостоматит
У ВИЧ-инфицированных герпесные высыпания носят хронический характер с редкими стадиями ремиссии. Его отличают пузырьковые высыпания вокруг рта и на слизистых тканях. При вскрытии пузырьков возникают болезненные эрозии, перетекающие в язвы довольно больших размеров. Также замечается проявление опоясывающего герпеса и высыпаний в нетипичных для него местах.
Кандидоз
Кандидоз также является распространенным признаком ВИЧ-инфекции и протекает хронически. Его симптомы такие же, как при обычной «молочнице», с той лишь разницей, что налет покрывает большую часть ротовой полости.
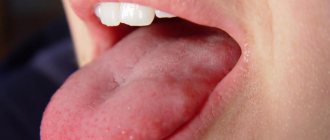
Волосатая лейкоплакия
Клинические проявления недуга выглядят, как деформированная слизистая ткань, внешне напоминающая складки или волоски. Зона локализации: боковые части языка и внутренняя поверхность щек. Болезненные ощущения, как правило, отсутствуют.
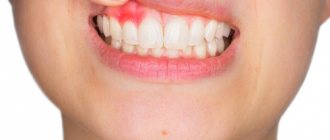
ВИЧ-гингивит и пародонтит
В данном случае инфекция проявляет себя, как острое воспаление десен. Начинаясь с обычной кровоточивости десен, заболевание быстро переходит в острую форму. При адекватной терапии потери зубов можно избежать.
Саркома Капоши
Это один из самых характерных симптомов ВИЧ-инфекции в клинической стадии проявления. Опухоль образуется из лимфатических сосудов, во рту располагается возле корня языка, реже на деснах.
Причины образования налета на языке
Недостаточная гигиена полости рта
При несоблюдении правил ухода за зубами в ротовой полости активируется условно-патогенная бактериальная флора, которая начинает быстро размножаться. В результате на языке формируется пленка, состоящая из отмерших эпителиальных клеток слизистой, остатков пищи и бактериальной массы. Постепенно пленка утолщается, превращаясь в плотный налет желтого цвета.
Все мы знаем, что нужно чистить зубы два раза в день после еды. Однако мало кто чистит язык вместе с зубами, а ведь для этого существуют даже специальные скребки! Регулярное механическое снятие налета значительно облегчит проблему, чем бы она ни была вызвана.
Другие причины образования стойкого налета на языке:
- Употребление продуктов, содержащих красящие вещества.
- Курение.
- Прием лекарств.
- Сухость во рту.
- Заболевания желудочно-кишечного тракта
Диагностика при подозрениях на ВИЧ-инфекцию
Для дифференцированной диагностики ВИЧ-инфекции от схожих стоматологических заболеваний используют следующие анализы:
- Анализ крови на реакцию ПЦР (направлено на выявление ВИЧ).
- Методика иммунноблоттинга.
- Иммуноферментный анализ.
- Проверка иммунного статуса.
При неясных результатах могут быть назначены дополнительные исследования крови, а также бактериологические исследования. Ранняя диагностика первопричины заболеваний способна значительно облегчить протекание болезни.
Диагностика и обследование при налете на языке
При осмотре у стоматолога исследуется состояние зубов, десен, слизистой оболочки ротовой полости. При обнаружении налета на языке оценивается его цвет, локализация, плотность, состояние слизистой под налетом, внешний вид вкусовых сосочков, наличие трещин или эрозий.
Важным диагностическим признаком является начало появления, длительность существования налета на языке, а также связь его с каким-либо заболеванием.
Если будет установлено, что причиной образования налета на языке служат стоматологические заболевания, дальнейшее наблюдение и лечение пациента входит в компетенцию врачей-стоматологов. Первым специалистом, к которому стоит обратиться, является стоматолог-гигиенист, который проведет тщательную гигиену полости рта с использованием специального оборудования и препаратов и подскажет, потребуется ли дополнительная помощь его коллег.
Если появление желтого налета на языке не относится к стоматологическим проблемам, пациента направляют к терапевту для выяснения причины патологии.