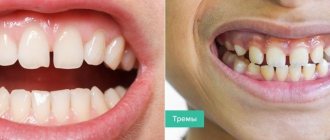
С такой проблемой, как промежутки между зубами, сталкивается около 20% людей на планете. Щели между центральными зубами стоматологи называются диастемой, между любыми другими — тремами. Эстетическая стоматология может предложить способ избавления от этой проблемы — и не один.
Тремы — не только косметический дефект, существенно снижающий качество жизни пациента, но опасная патология, которая может привести к развитию серьезных стоматологических заболеваний: тремы негативно действуют на устойчивость зубов, подвергая их дополнительным нагрузкам — это, в свою очередь, приводит к появлению кариеса, различных болезней десен.
Щели между зубами: классификация, причины
Привести к появлению трем могут самые разные причины:
- часто речь идет о наследственной предрасположенности. Если хотя бы один из родителей имеет трему или диастему, риск того, что ребенок столкнется с этой же проблемой, составляет 30%;
- иногда появление щелей между зубами является следствием вредных привычек. Среди тех людей, которые часто грызут ручки, карандаши, процент страдающих от промежутков между зубами, существенно выше, чем среди тех, кто избавлен от подобных привычек;
- утрата зубов. Потеря зуба влечет за собой множество проблем: это и атрофия костной ткани, это и процесс раздвижения оставшихся зубов, что влечет за собой появление трем. Смещение зубов приводит к деформации прикуса, к изменению всего процесса пережевывания пищи, а это может негативно отразиться на работе ЖКТ, на человеческом здоровье в целом. Именно поэтому стоматологи рекомендуют не затягивать и провести полное протезирование зубов.
В зависимости от того, о каких зубах, молочных или постоянных, идет речь, тремы и диастемы делятся на две группы: ложные и истинные. Ложными называют тремы, если они образуются между молочными зубами, истинные — соответственно, между постоянным. Ложная трема далеко не всегда перерождается в истинную, но это явный повод родителям обратить внимание на состояние ротовой полости своего ребенка. Запишитесь на прием к ортодонту и выполняйте его предписания — это поможет вам минимизировать риск появления щелей между постоянными зубами.
После удаления зуба из десны торчит что-то острое
«Мне удалили зуб, а теперь из десны торчит острый кусок корня. Что мне делать?»
Это довольно частая жалоба от пациентов после удаления зубов. Большинство пациентов уверены, что из десны торчит кусок плохо удаленного корня зуба. На самом деле, такое тоже иногда случается, конечно, но крайне редко. Зато почти всегда дело совсем в другом.
Зуб находится в кости в своей собственной лунке, которая повторяет форму его корней. Лунка зуба плавно переходит в зуб, истончаясь по краю. Когда зуб удаляют, то лунка возвышается сама по себе, без зуба внутри. Естественно, край лунки становится самой высокой точкой кости в данном месте, а поскольку он очень тонкий, то на ощупь становится острым. Этот острый край называется экзостоз.
Первое время после удаления пациент не очень замечает такие вещи, т.к. сначала анестезия, а потом и отек скрывают под собой эту острую грань. А потом отек проходит, и кость начинает торчать сквозь тонкую слизистую. И это уже становится заметным и для языка, и для пальца, которым пациенты, несмотря на запрет, все равно регулярно щупают место удаления.
Плюс жевательный процесс на такой острой косточке становится весьма болезненным. Пациент сразу винит во всем врача и не хочет уже к нему даже идти, надеясь, что «осколок зуба» скоро выйдет сам. Но, сами понимаете, это не осколок и сам он никогда не выйдет.
Поэтому есть только два способа решить проблему.
Первый и самый правильный
Обратиться к врачу, который удалял этот зуб. Врач сделает небольшую анестезию и под этой анестезией осторожно загладит острый край. Иногда с помощью бора, а иногда просто путем сдавливания краев лунки.
В любом случае слишком сильно убирать кость не нужно, т.к. она очень ценна для будущей имплантации (если она, конечно, планируется). Достаточно просто слегка сгладить край кости, чтобы он не царапался.
Если имплантация не планируется, то убирать много кости тоже не нужно, т.к. даже для простого съемного протеза кость — весьма ценный ресурс. Чем больше кости, тем лучше протез будет сидеть на челюсти, тем стабильнее он будет при жевании, тем дольше он прослужит и тем меньше будет оседание кости под протезом с годами.
Второй способ, немного сомнительный
Если выступ кости не такой острый, не вызывает сильной боли, а до стоматолога не добраться, то можно попробовать немного потренировать десну над этим экзостозом.
Старые хирурги советовали пациентам обычной чайной или столовой ложкой несколько раз в день заглаживать такие выступы кости. С одной стороны, они со временем все равно становятся меньше в результате рассасывания и оседания тканей, с другой — подобный массаж вызывает утолщение слизистой в данном месте и кость сквозь такую «мозоль» ощущается гораздо меньше.
Сколько-нибудь сильно загладить кость вручную и вызвать разрастание слизистой не так легко, но, говорят, что иногда это получается.
Как убрать щели между зубами?
Современная стоматология предлагает следующие варианты:
- Виниры. Представляют собой стоматологические накладки, прикрепляемые к фронтальной поверхности зубов пациента. Основное их назначение — коррекция эстетики зубного ряда без необходимости ортодонтического лечения. Изготавливаются виниры в Москве строго индивидуально в зуботехнической лаборатории. На первом этапе зуб пациента обтачивается (снимается тонкий слой эмали), с него делают слепок, который служит образцом для создания винира. Изготовление винира занимает от 7 до 14 дней, все это время пациент ходит с временными винирными конструкциями. После того, как постоянные виниры изготовлены, осуществляется примерка, проверяется их соответствие эстетическим нормам, пожеланиям пациента, если все хорошо, специалист осуществляет фиксацию винира. К достоинствам этого варианта можно отнести возможность скорректировать даже широкие щели между зубами в кратчайшие сроки.
- Брекет-системы. Самый безопасный, качественный метод, лояльный по отношению к зубным тканям, но и самый длительный. Для коррекции прикуса используются брекет-системы. Если в качестве пациента выступает ребенок, у которого молочные зубы только недавно сменились на постоянные, брекеты — оптимальный вариант. Современные брекеты практически незаметны, поэтому не доставляют дискомфорта в обычной жизни. Кроме того, всегда можно заказать лингвальные брекеты, которые крепятся к внутренней стороне зубного ряда, а значит, абсолютно не видны. Время ношения брекет-систем определяет стоматолог в каждом конкретном случае индивидуально — сроки зависят от особенностей строения зубов, от возраста пациента, размера щели и других факторов. Обычно речь идет о временном диапазоне от полугода до двух лет.
- Художественная композитная реставрация. Это наиболее предпочтительный метод, если речь идет об устранении щелей между клыками, резцами, при небольшой кривизне. Композиты представляют собой фотополимерные эластичные материалы, которые наносятся слой за слоем и затвердевают под фотополимеризатором (специальной лампой). К достоинствам художественной реставрации зубов можно отнести быстроту достижения результата (восстановление занимает до получаса до двух часов), отсутствие болезненных ощущений для пациента, необходимости обтачивания зубной эмали.
Выше представлены далеко не все способы избавления от промежутков между зубами. Возможно, ваш стоматолог, оценив состояние ротовой полости, предложит вам более эффективную и/или выгодную альтернативу — это может быть пластиковая прозрачная капа (легко снимается, позволяет совмещать корректировку положения зубов с их отбеливанием), корректирующие пломбы или коронки.
Применение радиологических методов в диагностике заболеваний пародонта
Автор: Sotirios Tetradis
Рентгенограммы ценны для диагностики заболеваний пародонта, оценки тяжести, определении прогноза и оценки результатов лечения. Однако рентгенограммы лишь дополнение к клиническому исследованию, а не замена его.
Рентгенограммы демонстрируют изменения в кальцинированной ткани; они не выявляют текущую клеточную активность, а скорее отражают прошлую клеточную активность на кости и корнях.
Нормальная межзубная перегородка
Оценка изменений костной ткани при заболевании пародонта основывается главным образом на визуализации межзубной перегородки, поскольку относительно плотная корневая структура заслоняет вестибулярную и язычную костные пластины. Межзубная перегородка обычно описывается тонкой рентгеноконтрастной линией рядом с периодонтальной связкой и на альвеолярном гребне, называемой пучковой костью (рис. 31-1).
Рисунок 31-1. Гребень межзубной перегородки, обычно параллелен линии, проведенной между цементно-эмалевым соединением соседних зубов (стрелка). Обратите внимание также на рентгеноконтрастный слой пучковой кости вокруг корней и межзубной перегородки.
Поскольку пучковая кость представляет собой кортикальную кость, выстилающую зубную лунку, форма и положение корня и изменения угла наклона рентгеновского луча производят значительные изменения в её отображении.
Ширина и форма межзубной перегородки и угол гребня обычно изменяются в зависимости от выпуклости проксимальных поверхностей зубов и уровня цементно-эмалевого соединения (ЦЭС) контактирующих зубов. Вестибуло-оральный диаметр кости связан с шириной проксимальной поверхности корня. Угол наклона гребня межзубной перегородки, как правило, параллелен линии между ЦЭС контактирующих зубов (см. Рис. 31-1). Когда есть разница в уровне ЦЭС, гребень межзубной кости выглядит скорее наклоненным, чем горизонтальным.
Рентгенологические методы исследования
В обычных рентгенограммах периапикальные и прикусные проекции предлагают самую точную диагностическую информацию и чаще всего используются при оценке заболеваний пародонта. Чтобы правильно и точно определить пародонтологический статус кости, необходимо придерживаться правильной техники экспозиции и проявления снимков. Уровень кости, картина разрушения кости, ширина периодонтальной связки , а также радиоплотность, трабекулярный рисунок и краевой контур межзубной перегородки, варьируются в зависимости от экспозиции и времени исследования, типа пленки и направления рентгеновского излучения. Для получения качественных снимков как до, так и после лечения необходима стандартизированная методика исследования.
Prichard установил следующие четыре критерия для определения адекватного углового наклона периапикальных рентгенограмм:
- В рентгенограмме должны отображаться бугры моляров, также возможна небольшая визуализация окклюзионной поверхности.
- Границы зуба и пульповой камер должны быть различимы.
- Межзубной промежуток должен быть открыт.
- Проксимальные контакты не должны накладываться друг на друга, если зубы не соответствуют анатомическим линиям.
Для периапикальных рентгенограмм метод параллельной длиноконусной рентгенограмы наиболее точно проецирует уровень альвеолярной кости (рис. 31-2).
Рисунок 31-2. Сравнение длинноконусной рентгенограммы и рентгенограммы, полученной методом биссектрисы угла. A, Снимок дл
Показания
- Быстрый рост остеофита;
- экзостоз после удаления зуба мудрости;
- дискомфорт, болезненность;
- появление косметических дефектов на нижней или верхней челюсти (выглядят как белые шарики на челюсти, заметные при улыбке, разговоре);
- необходимость имплантации, съемного или несъемного протезирования;
- риск перерождения новообразования из доброкачественного в злокачественное.
Если нужно установить протезы или импланты, экзостозы станут препятствием к процедуре. Протезы будут травмировать костный нарост на десне, а импланты не смогут нормально прижиться в кости из-за давления остеофитов.
Причины появления
Из-за чего появляются остеофиты на десне точно не установлено. Но к способствующим заболеванию факторам, относятся:
- Наследственная предрасположенность;
- частые воспаления, гнойные процессы, ведущие к атрофии, деформации челюстной кости и близлежащих тканей;
- травмы зубочелюстной системы, особенно сопровождающиеся переломами лицевой части черепа с неправильной репозицией костных отломков;
- сложное удаление зуба;
- запущенный пародонтит, пародонтоз;
- патологии прикуса;
- врожденные аномалии челюсти.
Нередко патология появляется еще в детском или подростковом возрасте. Также появление челюстных наростов может быть связано с дисфункцией эндокринной системы.
Почему челюстные остеофиты нужно удалять
Костный нарост на десне не опасен, пока не начинает расти. Увеличиваясь в объеме, остеофит давит на зубной ряд и костные структуры. Это ведет к смещению зубов, нарушению прикуса, деформации челюсти. Большие наросты препятствуют движениям языка, затрудняют дикцию, мешают нормально пережевывать пищу. Крупные наросты препятствуют протезированию и имплантации. Самостоятельно остеофит челюсти не исчезнет. Единственный результативный способ лечения – оперативное удаление патологического образования.
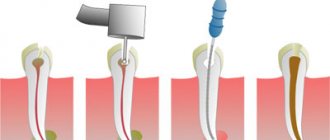
Техника сохранения лунки зуба
В литературе описано множество материалов и способов, нацеленных на сохранение свежей лунки после удаления зуба, особенно укреплению относительно тонкой костной пластинки с щечной стороны. Такими методами являются немедленные имплантаты после проведения удаления, замещающие костные материалы, а также защитные мембраны, которые в большинстве случаев позволяют сохранить только уровень альвеолярного края. Однако способа полного сохранения или регенерации лунки после удаления так и не было описано.
Техника RST (техника погружения корня) была описана Salama. Ее смысл заключался в оставлении корня в лунке после удаления коронковой части, что приводило к полному сохранению окружающей костной ткани, в отличие от остальных техник по сохранению лунки, которые почти всегда заканчиваются резорбцией и, таким образом, сокращению высоты межзубного сосочка и ширины альвеолярного края. RST, наоборот, имитирует естественный аппарат тканей, удерживающих зуб, что позволяет полностью сохранить контуры альвеолярной кости.
Также помимо оставления целого корня в лунке существует методика по сохранению только его буккальной части, после секционного распила от мезиальной к дистальной стороне, образуя два фрагмента: щечный и лингвальный/небный.
Таким образом, в лунке остается только щечный фрагмент, в то время как остальная часть зуба извлекается, освобождая место для постановки имплантата.
Это позволяет получить преимущества техники RST по сохранению костной ткани и одновременно установить имплантат.
Клинический случай
В клинику обратилась 40-летняя здоровая женщина с целью заменить имеющийся металло-керамический протез, закрывающий верхние центральные резцы, а также придать более эстетичный вид передним 4-м резцам (Фото 1-4).
Две соединенные коронки «постоянно падали», как сообщила пациентка. Клиническое и рентгенологическое исследование выявило, что опорная культя правого центрального резца разрушилась, а в лунке остался только корень (фото 4), затем разросшаяся десна покрыла корень. Подвижность и какие-либо периапикальные изменения отсутствовали.
Фото 1: Передний вид
Фото 2: Правый боковой вид
Фото 3: Левый боковой вид
Фото 4
Соединенные коронки по сути являлись консольным протезом с опорой на культю левого центрального резца (Фото 5).
Фото 5
Гингивальное разрастание удалено, корень распилен на две части при помощи фиссурного бора в мезиодистальном направлении, произведено атравматичное извлечение лингвального фрагмента (без давления), затем щечный фрагмент укорочен при помощи хирургического бора, оставляя тонкий слой со стороны щечной костной пластинки (Фото 6-9).
Фото 6: Распиленный корень
Фото 7: Лингвальный фрагмент корня
Фото 8: Лингвальный фрагмент корня
Фото 9: Интактный щечный фрагмент
Примерно в 1 мм от оставшегося фрагмента в лунку установлен прямой имплантат KOS Single-piece (IHDE Systems) 12×3.2 (Фото 10,11).
Фото 10
Фото 11
Две временные коронки установлены на левый центральный резец и имплантат, все центральные и остальные функциональные контакты удалены. Выполнен рентгеновский снимок после вмешательства (Фото 12).
Фото 12
На время приживления имплантата рекомендована щадящая диета. Пациенту рекомендовано не нагружать зону с установленным имплантатом (Фото 13).
Фото 13
Для заживления потребовалось 5 месяцев. После проведено препарирование имеющееся культи и двух латеральных резцов (Фото 14).
Фото 14
На 4 верхних резца установлены циркониевые одиночные коронки (Фото 15-17).
Фото 15
Фото 16
Фото 17
Обсуждение
Для преодоления негативных последствий после удаления зуба, особенно у людей с тонким биотипом кости, часто склонным к резорбции в апикальном и лингвальном направлениях, создано множество методик с применением костных материалов, защитных мембран и др. Однако техника полного сохранения лунки зуба и окружающих тканей до настоящего момента не была описана.
Вполне справедливо предположить, что имплантаты не могут выполнить функцию собственного зуба по сохранению окружающей кости и высоты мягких тканей.
Множество исследований по определению безопасности оставления корней в альвеолярной кости пришли к выводам, что корни могут быть вполне оставлены в лунках, за исключением инфицированных и подвижных, так как это может приводить к отторжению, развитию инфицирования и перемещению. В остальных случаях фрагменты корня помогают сохранить структуру костной и мягкой тканей.
Flippi заключил, что декоронация (удаление коронки и пульпы, но сохранение тканей корня) анкилозированного зуба это простая и безопасная процедура по сохранению альвеолярной кости перед постановкой имплантата.
Plata провел 12-недельное гистологическое исследование 12 оставленных в лунке корней, укороченных на 2 мм ниже костного края. Полученные данные свидетельствовали о том, что 8 корней полностью оссифицировались по месту среза.
Также проводилось исследование на животных, в которых сохранялась только буккальная часть корня с последующей установкой имплантата. Фрагмент корня не препятствовал оссификации и помогал сохранить тонкую щечную костную пластинку.
Крупным обнаружением гистологического анализа стало то, что внутреннее пространство корня заполнялось новым цементом и образованием нового периодонтального прикрепления.
Вдобавок ко всему, в местах, где имплантат устанавливался во фрагмент корня, цемент определялся и на самом имплантате. Это же определено и в исследовании Buser (1990), заключившим, что в местах, где имплантат размещен в близком взаимоотношении с фрагментом корня, сам имплантат покрывался слоем цемента с включением коллагеновых волокон.
Nyman доказал, что исключение эпителиальных клеток приводит к периодонтальной регенерации благодаря клеткам периодонтальной связки. Также возможно предположить, что кровяной сгусток между корнем и имплантатом может препятствовать разрастанию эпителия. Amler и Cardaropoli гистологически продемонстрировали, что требуется примерно 4 недели после удаления зуба для эпителизации лунки. Можно предположить, что схожие процессы происходят и между имплантатом и оставшимся фрагментом корня. Если кровяной сгусток препятствует разрастанию эпителия по внутренней поверхности корня, клетки оставшийся периодонтальной связки регенирируют с образованием нового периодонтального прикрепления.
В противовес указанным исследованиям Anthony Pogrel указывает, что поздняя миграция фрагмента так же возможна в некоторых случаях, но определить это предварительно считается невозможным.
В экспериментальном исследовании, проведенным Hermann, выявили, что количество утраченной кости гораздо больше вокруг двухсоставного имплантата, нежели единичного. Также по данным состояния окружающей десны, уровню воспаления вокруг имплантата преимущество на стороне односоставных конструкций.
Заключение
Можно сделать заключение, что сохранение щечного фрагмента корня с одновременной имплантацией является надежной техникой, которая способствует быстрой оссификации без какого-либо воспалительного процесса и резорбтивного эффекта.
Но изучение отдаленных результатов и гистологических аспектов техники остается желательным для дальнейшего исследования методики.
Автор: Haseeb H. Al-Dary, Private Practice, Amman – Jordan