Для каждого родителя нет ничего хуже, чем болезнь ребенка. Хочется помочь любым возможным способом. Одна из распространенных патологий – хронический тонзиллит – воспаление глоточных миндалин. Основная причина его возникновения – ослабленный иммунитет.
У малышей до 3-х лет встречается реже, наиболее подвержены дети от 3 до 12 лет. Если вы предполагаете такую болезнь у своего ребенка – стоит записаться на прием детского ЛОРа, так как несвоевременное лечение может привести к неприятным осложнениям.
Понятие «рыхлые миндалины»
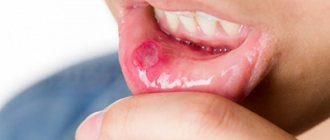
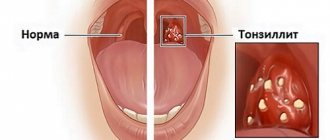
Миндалины или гланды располагаются за небными дугами и создают защитный барьер на пути бактерий и микробов. В нормальном состоянии они практически незаметны. В случае развития воспалительного процесса они начинают увеличиваться в размере, становятся как бы набухшими и выпуклыми.
Это происходит из-за воспаления лимфоидной ткани, которая первая сталкивается с вредным воздействием патогенных микроорганизмов.
Рыхлые миндалины могут быть в случаях:
- начала острой фазы заболевания (ОРВИ, тонзиллит, фарингит и другие заболевания);
- хронической формы заболеваний горла;
- как остаточное явление после тяжелых инфекционных заболеваний (ангина, скарлатина и другие).
Рыхлые миндалины требуют определенного ухода, так как в них застревают остатки пищи, что является отличной флорой для размножения бактерий и развития воспалительных процессов.
Гипертрофия небных миндалин у детей
Разрастание небных миндалин чаще происходит в детском возрасте — в период активного строительства тканей и адаптации организма к своему окружению. По мере взросления организма миндалины постепенно уменьшаются в размерах.
Бывают случаи, когда миндалины увеличены с рождения. Но чаще всего их интенсивный рост служит ответом на участившиеся воспаления как самих миндалин (называется тонзиллит или ангина), так и соседних органов. Воспаление развивается в случае:
- частых инфекционных заболеваний;
- аллергии;
- раздражения слизистой химическими или термическими факторами.
Миндалины расположены по бокам глотки. При незначительном их увеличении, ребенок не испытывает никаких неудобств (гипертрофия миндалин и их воспаление не одно и то же) и не нуждается в лечении. Тем более, что с наступлением полового созревания наступает их обратное развитие. Если же они достигают большого размера и перекрывают просвет глотки, то появляются характерные признаки:
- затруднение дыхания (особенно при сочетанном увеличении носоглоточной миндалины — аденоидов);
- нарушение дикции;
- проблемы с проглатыванием пищи;
- ночной кашель;
- ребенок может храпеть и часто просыпаться, а хронически недосыпающий малыш и днем будет вести себя беспокойно.
Основные причины возникновения
Заметив у ребенка рыхлые миндалины, которые явно выделяются своими округлыми формами не стоит паниковать и скупать все аптечные препараты, предназначенные для лечения заболеваний горла. Такое состояние указывает на начало развития воспалительного процесса.
Миндалины начали формировать местную защиту, чтобы попавшие на них патогенные микробы не проникли дальше в организм.
Интересно: у маленьких детей миндалины вырабатывают специальные ферменты, помогающие расщеплять пищу во рту.
Основной виновник рыхлости – изменение в работе железы на гландах. В определенных случаях миндалины не справляются с воздействием внешних инфекций. Для борьбы с микробами вырабатывается большое количество лимфоцитов, но их не всегда достаточно. В результате начинают развиваться болезненные процессы в горле и носоглотке.
Есть несколько основных причин появления рыхлых миндалин.
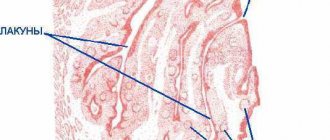
Попадание в ротовую полость и носоглотку патогенных вирусов или бактерий. В фолликулах и лакунах начинается выработка плазмоцидов, микрофагов и лимфоцитов. Если иммунная защита не справляется, начинается развитие таких заболеваний, как тонзиллит, фарингит и другие.
Снижение иммунитета ребенка после перенесенных инфекционных заболеваний в результате железы на гландах работают неправильно и гланды остаются объемными и неплотными.
Сильное переохлаждение или простуда.
Остаточное явление после перенесенных ОРВИ или ОРЗ.
Наличие в ротовой полости хронических заболеваний (кариозное разрушение зубов, пародонтита, долго не заживающие раны и подобное). Лимфатической системе приходится регулярно подавлять патогенную микрофлору, как результат – отечность на миндалинах.
В случае частых тяжелых заболеваний горла, особенно ангин, начинается повреждение лимфоидной ткани в результате слизистая поверхность миндалин остается деформированной навсегда.
Причины и пути заражения
Само название заболевания уже даёт понять, что источником заражения выступают разнообразные вирусы. Это могут быть вирусы герпеса, гриппа, Коксаки, ECHO-вирусы, аденовирусы, энтеровирусы и другие. Поэтому условно заболевание подразделяют на аденовирусную, гриппозную и герпетическую.
Болезнь имеет высокую степень контагиозности: заразиться можно во время разговора, при чихании, через посуду, игрушки, продукты питания. Попавшие в организм вирусы попадают на поверхность гланд и там оседают. С момента заражения больной ещё в течение 30 дней является источником распространения инфекции. Вероятность развития заболевания повышают многие факторы:
- холодное время года;
- неправильное и несбалансированное питание;
- несоблюдение личной гигиены;
- переохлаждение (например, попал под дождь, съел холодное мороженое);
- курение при ребёнке;
- плохая экология;
- перемена климата;
- слабый иммунитет;
- наличие хронического очага инфекции в организме (например, хронический тонзиллит);
- кариозные зубы;
- аллергические реакции;
- туберкулёз, сахарный диабет и другие болезни;
- стрессовые ситуации.
Ангины, вызванные вирусами гриппа или аденовирусами случаются, как правило, в холодное время года, особенно в период вспышек эпидемий, когда защитные силы организма ослабевают. Герпетические ангины чаще встречаются в летний период. Чтобы вовремя понять, что мы имеем дело с вирусным тонзиллитом, необходимо уметь различать основные симптомы заболевания у ребенка.
Симптомы
Рыхлые миндалины – это следствие развития воспалительного процесса в результате различного ряда причин. Само по себе это – не заболевание, а его проявление. Врачи не ставят диагноз «рыхлое горло» – это визуальное проявление сопутствующей болезни. Кроме этого, можно наблюдать следующие признаки заболевания:
- Болезненные ощущения при проглатывании пищи и жидкости.
- Отклонение температуры тела от нормальной. При этом температура может быть как очень высокой, так и не превышать порог в 37,3 градуса.
- Головная боль как результат токсикологического воздействия распада продуктов жизнедеятельности патогенных микроорганизмов.
- Общее недомогание. Вялость, усталость, слабость, ломота в теле – следствие развития инфекционных процессов в организме.
- Сиплый голос. Появляется после проникновения инфекции в голосовые связки.
- Болезненные ощущения и увеличение подчелюстных и шейных лимфоузлов.
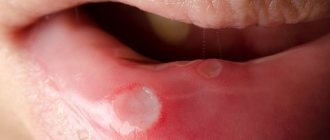
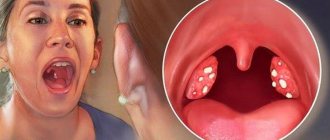
- Внешние изменения. Красное горло, ярко выраженная сосудистая сетка, выпирающие небные гланды, высыпания на миндалинах, гортани и небе.
И еще неприятный запах. При отсутствии стоматологическихх проблем, этот запах свидетельствует о процессе разложения комков пищи, застрявших на поверхности миндалин. Если остатки еды вовремя не удалить, воспаление лимфоидной ткани гарантировано.
Не стоит полагать, что подобные признаки могут проявиться одновременно. На наличие воспалительного процесса в лимфоидной ткани может указывать присутствие одного или двух симптомов.
Многие опасные и коварные заболевания горла трудно распознать. Самолечение может привести к серьезным последствиям для организма, а также развитию хронических заболеваний.
Что делать, если у ребенка аденоиды?
У каждого здорового ребенка в глотке имеется лимфоидная ткань, которая объединяется в так называемое лимфоаденоидное глоточное кольцо. Оно включает:
- небные миндалины – «гланды», которые можно увидеть при осмотре рта: они выглядят как шарики, выступающие по бокам от языка,
- глоточную миндалину – ее увидеть при прямом осмотре полости рта нельзя, она прячется в носоглотке, за небом,
- язычную миндалину – располагается в корне языка,
- множество лимфоидных фолликулов, рассыпанных по задней стенке глотки, у входа в гортань.
Эти образования способствуют формированию местного иммунитета – защиты от возбудителей заболеваний, и помогают ребенку победить болезнетворные бактерии, попадающие в глотку при дыхании и приеме пищи. Кстати, в этих органах нет клеток, влияющих на половое созревание ребенка, они не вырабатывают половых гормонов, поэтому если в случае необходимости их надо удалять, половое развитие ребенка не нарушается. В раннем детском возрасте – обычно с 2 до 5-7 лет – миндалины работают очень напряженно, нужные вещества им приходится вырабатывать слишком интенсивно, потому что ребенок, как правило, расширяет сферу контактов со сверстниками, посещая детский сад, и неизбежно часто инфицируется, заболевает респираторными заболеваниями. Если при этом иммунитет ребенка недостаточно силен в связи с врожденными особенностями, экологическими факторами и другими причинами, лимфоидные органы увеличиваются в объеме. Такое увеличение, хроническое воспаление глоточной миндалины называется «аденоиды»
,
небных миндалин – «гипертрофия небных миндалин»
, они могут воспаляться.
Воспаление миндалин называется тонзиллит, аденоидит. Тонзиллит может быть острым и хроническим
.
Увеличенная, хронически воспаленная глоточная миндалина называется «АДЕНОИДАМИ».
Аденоиды оказывают значительное влияние на состояние здоровья, развитие органов, находящихся рядом.
Хронический воспалительный процесс, постоянно тлеющий в аденоидной ткани, периодически обостряясь, способствует затяжным, рецидивирующим заболеваниям трахеи и бронхов (бронхит, обструктивный бронхит, трахеит, фарингит), может вызвать или усугубить течение аллергии, в тяжелых случаях проявляющейся в виде бронхиальной астмы, аллергической ринопатии, атопического дерматита.
Аденоиды, заполняя носоглотку, вызывают затрудненное носовое дыхание
, ухудшают работу слуховых труб, которые не могут в достаточном объеме доставлять воздух в среднее ухо, вследствие чего
развивается секреторный (экссудативный) отит
, что может привести к снижению слуха, а при проникновении инфекции в ухо, к его острому воспалению –
острому гнойному среднему отиту
. Ощутимое препятствие для прохождения воздушной струи через нос приводит к дыханию через рот, а, следовательно, к тому, что нос не может выполнять свои функции, которые, в свою очередь, очень важны. Как следствие, в дыхательные пути попадает необработанный воздух: неочищенный, несогретый и неувлажненный. А это многократно
увеличивает вероятность воспалительных процессов в глотке, в гортани, в трахее, в бронхах, в легких (ангины, ларингиты, трахеиты, бронхиты, пневмонии).
Плохое дыхание через нос способствует неправильному развитию челюстно-лицевой области –
нарушается прикус зубов, изменяется форма лица (так называемое «аденоидное лицо»).Какие факторы способствуют появлению аденоидов?
- Наследственность. По крайней мере, если родители страдали аденоидами, ребенок в той или иной степени тоже с этой проблемой столкнется.
- Воспалительные заболевания носа, горла, глотки: респираторные вирусные инфекции, корь, коклюш, скарлатина, ангины и т.д.
- Нарушение питания (особенно перекармливание).
- Склонность к аллергическим реакциям, врожденная и приобретенная недостаточность иммунитета.
- Нарушения оптимальных свойств воздуха, которым дышит ребенок – очень тепло, очень сухо, много пыли, примесь вредных веществ (экологическая обстановка, избыток бытовой химии).
Таким образом, действия родителей, направленные на профилактику аденоидов,
сводятся к коррекции, а еще лучше, к изначальной организации образа жизни, способствующего нормальному функционированию системы иммунитета:
кормлению по аппетиту, физическим нагрузкам, закаливанию, ограничению контактов с пылью и бытовой химией, своевременному лечению острых респираторных заболеваний, профилактике респираторных инфекций
.
Когда следует обратиться к ЛОР-врачу, чтобы вовремя оценить состояние глотки, определить наличие аденоидов и степень их увеличения?
- Ребенок стал часто болеть «насморком» и он длится дольше 10-12 дней.
- Даже в состоянии относительного здоровья ребенку хуже дышать носом.
- Во время сна появился храп.
- Ребенок стал недослышивать (он переспрашивает, просит увеличить громкость при просмотре телепрограмм, часто невнимателен).
Как врач определяет, есть ли у ребенка аденоиды и какие они по размеру?
Это делается при помощи маленького круглого зеркальца, вводимого за мягкое небо (у детей раннего возраста это сделать затруднительно), или пальцевым исследованием носоглотки: врач в течение 1-2 секунд ощупывает пальцем носоглотку. Это самые надежные, достоверные и безопасные методы диагностики аденоидов.
Также могут применяться:
- рентгеновское исследование, но в большом проценте случаев дает сомнительные результаты и сопряжено с облучением ребенка, что при нынешней экологической ситуации нежелательно;
- эндоскопическое обследование – осмотр задних отделов носа и носоглотки жесткими или гибкими эндоскопами после анестезии слизистой оболочки. Процедура мучительная для детей раннего возраста и поэтому применяется только в сложных для диагностики случаях (например, при врожденном недоразвитии носовых ходов, подозрении на опухоль и др.).
Размер аденоидов
оценивается в степенях – их три.
Первая – когда аденоиды занимают треть объема носоглотки, вторая – две трети, и третья – когда аденоиды заполняют всю носоглотку.
Степень определяется для оценки изменений аденоидов в ходе лечения, а не для того, чтобы решить – удалять их или нет. Показания к удалению аденоидов определяются по другим критериям.
Нужно ли «лечить аденоиды»?
Подчеркнем: не только можно, но и необходимо. Но не аденоиды, а хронический воспалительный процесс в них, называемый аденоидитом. Пока у ребенка не развились изменения, о которых говорилось ранее, следует применять как местное лечение в виде капель, орошений слизистой оболочки носа и носоглотки водными растворами, обладающими противовоспалительными, антиаллергическими и антимикробными свойствами, так и общие методы лечения, включая витаминные препараты, средства, влияющие на иммунную систему, местно действующие вакцинные препараты, физиотерапевтические методы (хорошо зарекомендовали себя магнито-, лазеротерапия, ингаляционные методы введения лекарств). Не являются противопоказанными и гомеопатические методы лечения. Однако, когда в ходе наблюдения за ребенком появляются изменения со стороны ушей (рецидивирующие отиты, дисфункция слуховых труб, экссудативный отит), имеются хронические или рецидивирующие бронхолегочные заболевания, аллергозы, то независимо от степени увеличения, аденоиды подлежат обязательному удалению.
Если у ребенка наряду с аденоидами увеличены небные миндалины
В этом случае отоларингологи предлагают при удалении аденоидов уменьшить в объеме («подрезать») и небные миндалины – эта операция называется тонзиллотомия. Если этого не сделать, у ребенка появляется высокая вероятность еще большего увеличения небных миндалин (так называемая компенсаторная гипертрофия), что сведет на нет результаты аденотомии – вновь ребенок станет плохо дышать носом, часто болеть, не пройдет или усугубится храп. Кроме того, на фоне гипертрофии в небных миндалинах часто развивается хронический воспалительный процесс, требующий впоследствии их полного удаления.
Как срочно следует выполнить операцию?
Операция по удалению аденоидов – аденотомия – является плановой, то есть выполняется при полном здоровье ребенка или ремиссии хронических заболеваний. Ее нельзя выполнять во время острых заболеваний (ОРИ) и 3-4 недели после выздоровления. Таким образом, всегда есть возможность выполнить данную операцию в благоприятный для ребенка период, что сведет к минимуму риск послеоперационных осложнений.
Можно ли отсрочить или вовсе не делать операцию, ведь, говорят, аденоиды рассасываются. Может, ребенок «перерастет»?
Действительно, аденоидная ткань со временем атрофируется, однако, этот процесс начинается в подростковом возрасте и завершается в 18-20 лет. Процесс этот длительный, и ко времени его завершения, как правило, формируется ряд необратимых, требующих хирургического лечения заболеваний (хронический средний отит, синусит, тонзиллит). Таким образом, очевидно, что целесообразнее сделать небольшую операцию в раннем детском возрасте и оздоровить ребенка, чем обрекать его на длительное лечение, зачастую не приводящее к полному здоровьюв старшем возрасте.
Вырастают ли аденоиды вновь, часты ли рецидивы?
Да, аденоиды могут рецидивировать.
Обращаем внимание на тот факт, что, вне зависимости от квалификации хирурга, удалить глоточную миндалину полностью невозможно.
Всегда есть вероятность того, что аденоиды появятся (вырастут) вновь. Случается это достаточно редко, в 4-5% случаев. Однако
рецидив вовсе не означает повторное хирургическое лечение.
Как правило, аденоидная ткань может вновь появиться в носоглотке не ранее чем через 7-12 месяцев. За это время обычно успевает восстановиться функция слуховых труб, носа, увеличивается в ходе роста ребенка объем носоглотки, и вновь увеличившиеся аденоиды уже не оказывают столь пагубного влияния, как до операции. Обычно методы консервативного лечения позволяют решить проблему.
Повторное удаление аденоидов требуется у 1-2 пациентов из тысячи прооперированных!
Повторное появление аденоидов является поводом для серьезных родительских раздумий. Но не о том, что «попался» неопытный врач, а о том, что ни один доктор не поможет, если ребенка окружают пыль, сухой и теплый воздух, если компьютер важнее прогулок, если нет физических нагрузок.
Как удаляют аденоиды?
В МЦ «ЛОДЭ» операция по удалению аденоидов выполняется по надежной, современной методике – под общей анестезией с искусственной вентиляцией легких, под эндоскопическим контролем, с использованием радиоволнового хирургического оборудования. Применяется анестезиологическое оборудование высокого класса немецкого производителя. Длительность операции 20-30 минут.
Эта методика позволяет минимизировать вероятность рецидива аденоидов. Выполнение аденотомии под общей анестезией позволяет исключить психологическую травму у ребенка, уменьшает риск послеоперационных осложнений.
От удаления аденоидов ультразвуком и лазером хирурги давно отказались в связи с огромным риском осложнений и отсутствием преимуществ.
В нашем центре дети размещаются в комфортабельных двухместных палатах с постоянным присутствием матери (родственников).
Первые два часа после операции пациент наблюдается анестезиологом и ЛОР-врачом, затем – ЛОР-врачом. Первое кормление ребенка проводится через 1,5-2 часа. Длительность нахождения в отделении 6 часов. Затем ребенок выписывается домой.
Что следует делать после выписки ребенка?
Обычно рекомендуется домашний режим в течение 3-5 суток. Для профилактики осложнений назначается антибиотик.
Следует ограничить физические нагрузки, однако в постели ребенка держать не нужно. Первые дни нельзя употреблять горячую, острую пищу, кислые соки и фрукты, газированные напитки. Осмотр ЛОР-врача назначается на 5 день после операции. К этому времени режим питания становится обычным.
На 5 сутки после выписки при удовлетворительном общем состоянии ребенка, отсутствии повышенной температуры тела, гладком заживлении раны в глотке, можно посещать детский коллектив, выходить на улицу. Нельзя только заниматься спортивными упражнениями, посещать бассейн. Полностью рана в носоглотке заживает через 2-3 недели. Через месяц после операции никаких ограничений в образе жизни и в режиме питания нет.
Олег Анатольевич Мазаник, врач-оториноларинголог высшей категории, заведующий хирургическим отделением МЦ «ЛОДЭ».
Способы лечение
Комплексное лечение рыхлых миндалин основывается на выявлении причины патологии. При этом в большинстве случаев соответствующую терапию назначает врач.
Возможно, что для постановки правильного диагноза понадобится лабораторный анализ крови, мазок или соскоб с гортани и миндалин.
Забор материала необходим для выявления чувствительности болезнетворных бактерий к той или иной группе антибиотиков.
Далее, доктор будет отталкиваться от общего состояния ребенка, его возраста и тяжести развития заболевания.
В случае обнаружения бактериальной инфекции применяется следующее комплексное воздействие:
- Прием антибиотиков. Препарат, дозировку и длительность приема определяет только врач.
- Использование противовоспалительных спреев и таблеток.
- Полоскание горла отварами из лекарственных трав, медицинскими составами.
- Употребление витаминов.
- Теплое питье.
- Постельный режим.
Для скорейшего выздоровления могут назначаться физиопроцедуры:
- кварц;
- ультразвук;
- ингаляция;
- магнитотерапия.
Наличие обычной простуды или вирусной инфекции требует адекватной терапии, так как не лечение может закончиться фарингитом или ангиной. Теплое питье, полоскание, прием противовирусных препаратов, частое проветривание помещения помогут избегать осложнений.
В случае отсутствия болевых ощущений в горле и сопутствующих признаков заболевания: температуры, кашля, высыпания на миндалинах. Важно следить за гигиеной рта и не допускать развития воспалительных процессов. Следует промывать нос и рот ребенка специализированными растворами и спреями, чаще бывать на свежем воздухе и увлажнять помещение.
Разновидности чистки рыхлых миндалин
Для профилактики возникновения воспалительных процессов на рыхлых миндалинах следует проводить их регулярную чистку. Более глубокое очищение производится в медицинском учреждении.
В случае с маленькими детьми такая манипуляция в домашних условиях неприемлема. Ребенку проводят ультразвуковое воздействия. А затем при помощи специального шприца орошают всю гортань. Это позволяет удалить с миндалин остатки пищи, налет и патогенные микроорганизмы. Процедура проводится не менее 10 раз как в качестве лечения, так и профилактики возникновения заболеваний.
Для детей старшего возраста можно воспользоваться следующим способов чистки миндалин:
- Просим ребенка широко открыть рот. Выпуклой стороной чайной ложки необходимо надавить на одну из гланд.
- Воздействие производится до тех пор, пока их лакун не появятся белесые выделения.
- Ребенок должен тщательно прополоскать горло раствором морской соли.
- Такое же действие проводим со второй миндалиной.
Подобную чистку можно проводить не только во время болезни, но и для ее профилактики.
Терапия и профилактика
Маленькие дети чаще болеют различными заболеваниями горла, чем взрослые. Если у ребенка наблюдается склонность к возникновению воспалительных процессов в миндалинах, родители могут проводить следующие профилактические мероприятия:
- Строго следить за гигиеной рта. Чистка зубов не реже чем два раза в день. Полоскание рта обычной кипяченой водой после каждого приема пищи.
- Своевременное лечение всех стоматологических проблем. Кариозные бактерии способны вызывать постоянную отечность на миндалинах.
- Домашнее либо медицинское промывание лакун. Самостоятельно это делается полосканием горла раствором фурацилина или с антисептиком.
- Полоскание зева отварами из лечебных трав: ромашка, календула, шалфей. Травы рекомендуется чередовать.
Если лечение и профилактика не приносят должного эффекта, врач может принять решение об удалении миндалин. Делается это в следующих случаях:
- Тяжелые ангины 5 и более раз в год.
- Терапия, лечение и чистка не приносят никаких результатов.
- Необратимые изменения в лимфоидной ткани, при которых гланды перестают выполнять защитную функцию.
- Патологическое разрастание миндалин, негативно воздействующее на дыхательные пути и органы слуха.
Хирургическое вмешательство предусмотрено только в очень тяжелых случаях. Это крайняя мера, которая лишает ребенка первоначального защитного барьера. После удаления гланд инфекция напрямую будет попадать в верхние дыхательные пути, и провоцировать заболевания.
Для того чтобы не понадобились крайние меры, нужно внимательно относиться к здоровью ребенка. Не заниматься самолечением, проводить больше времени на свежем воздухе, занимаясь подвижными играми и закаливать горло.
Лечение гипертрофии небных миндалин
Удалять или не удалять — вот в чем вопрос. Ответ на него зависит от того, насколько разросшаяся ткань отягощает жизнь ребенка. Если миндалины слишком велики, их обрезают до нормального размера, освобождая пространство для воздуха и пищи. Такая операция называется частичная тонзиллотомия. Оставшаяся ткань быстро восстанавливается и вполне справляется со своими задачами. Но если причины, побудившие ее так сильно увеличиться, остаются в силе, есть риск повторения ситуации.
Как лечить гипертрофию небных миндалин способом, не столь радикальным? Уменьшить нагрузку на лимфоидную ткань глотки. Для этого, во-первых — лечить заболевания как верхних дыхательных путей, так и других органов. Во-вторых, не только «бороться с врагом», а еще и помочь организму стать способным к самозащите. Помимо бессмертной оздоровительной «триады» — солнца, воздуха и воды, подойдет и индивидуальная диета. Это не ограничение в питании, а комплексный подход к выбору полезных для данного ребенка пищевых продуктов, физических упражнений, системы закаливания, режима дня, психологической атмосферы в домеи др. Ведь греческое слово «диета» исходно означала образ жизни в целом.
Хорошую помощь организму ребенка могут оказать целостные методы воздействия на организм — гомеопатия, фитотерапия и иглорефлексотерапия.
Записаться на приём