Публикации в СМИ
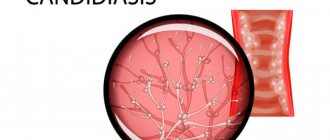
Кандидоз — оппортунистический микоз, протекающий с поражениями слизистых оболочек и кожных покровов; у пациентов с тяжёлыми иммунодефицитными состояниями возможны диссеминированные формы, чаще с поражением лёгких и органов ЖКТ.
Этиология. Возбудители — дрожжеподобные грибки рода Candida. 90% поражений вызывает Candida albicans (к ней отнесена также C. stellatoidea). Прочие возбудители — C. tropicalis, C. krusei, C. lusitaniae, C. parapsilosis, C. kefyr (ранее C. pseudotropicalis), C. guillermondii, C. (Torulopsis) glabrata и очень редко — C. rugosa, C. utilis, C. lipolytica, C. zeylanoides.
Факторы риска • Гематогенный диссеминированный кандидоз •• Нейтропения •• Антибиотикотерапия •• Длительная катетеризация кровеносных сосудов •• Предшествующий гемодиализ • Кожно-слизистый кандидоз •• Иммунодефицитные состояния •• Антибиотикотерапия •• Спринцевания и химическое раздражение влагалища •• Вагиниты •• Ношение зубных протезов •• Длительный приём ГК •• Приём пероральных контрацептивов •• Гипергликемия.
Эпидемиология. Кандиды широко распространены в природе, преимущественно на растительных субстратах, различных бытовых предметах, особенно на детских игрушках. Candida albicans в норме присутствует в ротовой полости, ЖКТ, влагалище и иногда на коже. Кандидоз регистрируют только у человека. Заболеваемость значительно увеличилась с началом применения антибиотиков и прогрессирует в настоящее время. Кандиды — одни из наиболее распространённых возбудителей оппортунистических микозов. Любые иммунодефицитные состояния и нарушение нормального микробного ценоза приводят к началу заболевания. Возможность передачи возбудителя при бытовых контактах не определена, однако инфицирование детей происходит при прохождении через родовые пути или при кормлении грудью. Урогенитальный кандидоз передаётся половым путём.
Патогенез. При диссеминированных поражениях отмечают формирование очагов некроза и нейтрофильной воспалительной инфильтрации. Развитию кандидоза способствуют повреждения кожных покровов, повышенное потоотделение, мацерации. Сухая неповреждённая кожа резистентна к Candida albicans. Чрезмерному росту Candida albicans способствуют нарушения микробного ценоза организма, вызванные неадекватным применением антибиотиков широкого спектра действия или изменениями микроокружения. Развитию кандидоза способствуют обменные и гормональные нарушения (например, СД, беременность, а также приём пероральных контрацептивов). Иммунодефицитные состояния и приём иммунодепрессантов (например, ГК) способны вызывать молниеносные формы и хронический кандидоз кожи и слизистых оболочек.
Генетические аспекты. Кандидоз — спутник многочисленных наследуемых иммунодефицитов. Примеры: • Кандидоз семейный хронический (114580, Â) постоянно сопровождают вирусные инфекции, характерны алопеция, выпадение зубов • Кандидоз семейный хронический кожно-слизистый (*212050, r) поражает кожу, ногти, характерны постоянная молочница, дефицит железа • Синдром аутоиммунный полигландулярный типа I • Синдром гипериммуноглобулинемии Е (147060, Â) с дефектом хемотаксиса нейтрофильных лейкоцитов • Синдром Йова.
Клиническая картина
• Поверхностный кандидоз развивается на участках кожи с относительно высокой температурой и влажностью, при мацерациях кожных покровов, связанных с регулярным контактом с водой •• Кандидозное интертриго наблюдают при опрелостях: эритематозные или везикуло-пустулёзные высыпания с мацерацией (обычно в области крупных кожных складок у детей), что приводит к развитию эрозий; беловатые некротизированные участки эпителия с изъязвлёнными краями •• Пелёночный дерматит наиболее часто вызывает Candida albicans: шелушащаяся сыпь или везикуло-пустулёзные высыпания, сопровождаемые воспалением и интенсивным зудом •• Паронихии и онихии обычно вызывает Candida albicans; наиболее часто поражения наблюдают при мацерациях кистей и стоп, вызванных постоянными контактами с водой (у мойщиков посуды и прачек); характерно утолщение и обесцвечивание ногтевых пластинок, реже — выпадение ногтей.
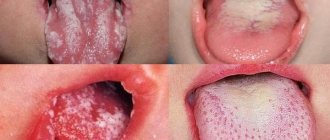
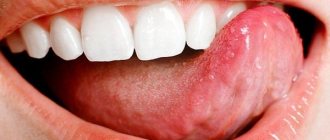
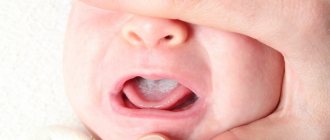
• Кожно-слизистый кандидоз наиболее часто наблюдают в ротовой полости и влагалище •• Кандидоз ротовой полости (молочница) — характерное следствие приёма антибиотиков широкого спектра действия или иммунодефицитных состояний. Типичные проявления — белые или желтоватые бляшки на поверхности слизистой оболочки; они безболезненны и не сливаются. Поражения часто сочетаются с диффузной эритемой, толстыми тёмно-коричневыми наложениями, глубокими трещинами и повышенной сухостью слизистой оболочки •• Кандидозный вульвовагинит, вызванный Candida albicans, широко распространён среди женщин, принимающих пероральные или использующих внутриматочные контрацептивы, либо находящихся в III триместре беременности (состояние опосредовано иммунодепрессивным действием высоких концентраций прогестерона и фактора, связанного с a-глобулином сыворотки). Может протекать бессимптомно или вызывать интенсивный зуд или чувство дискомфорта. Проявляется выделениями типа белей или плёнок различной толщины в виде «прессованного сыра». На слизистой оболочке влагалища, половых губах, вульве и других областях промежности наблюдают красноватые пятна •• Хронический кожно-слизистый кандидоз — редкая патология, опосредованная дефектами Т-лимфоцитов; возможны поражения кожных покровов (включая кожу волосистой части головы), слизистых оболочек (хейлит, эзофагит), онихии и паронихии. В наиболее тяжёлых случаях наблюдают гранулематозный кожный кандидоз с появлением на коже и ногтях инфильтратов с нечёткими контурами, покрывающихся позднее серозно-кровянистыми корками, пронизанными мицелием.
• Диссеминированный кандидоз (кандидозный сепсис, системный кандидоз) характеризуется тяжёлым течением, высокой лихорадкой неправильного типа и поражением различных органов (лёгких, почек, мозга, ЖКТ и др.). Диссеминирование поверхностных кандидозов наблюдают редко •• Кандидозный эндокардит. Симптомы: высокая температура тела, боли в области сердца, сердечные шумы, увеличение селезёнки, анемия •• Лёгочные поражения сопровождаются развитием инфильтратов, включающих псевдомицелий возбудителя, иногда он прорастает в кровеносные сосуды. Симптомы: сильный кашель, вначале сухой, затем с небольшим количеством вязкой слизисто-гнойной мокроты, иногда с прожилками крови. Рентгенологически инфильтраты чаще выявляют в нижних долях, нередко наблюдают распад с образованием полостей и вовлечение в процесс плевры •• Кандидозная септицемия сходна с сепсисом другой этиологии •• Поражения глаз: кандидозный ретинит и кандидозный панофтальмит •• Кандидозный менингит •• При кандидозе ЖКТ отмечают боли в животе, вздутие кишечника, диарею с примесью крови в стуле •• Кандидоз печени — комбинированное гранулематозное поражение печени и селезёнки при инвазивном росте Candida albicans у лиц с иммунодефицитными состояниями. Основной клинический признак — лихорадка. Выявляют признаки кандидоза ротоглотки, возможна боль или болезненность при пальпации в правой подрёберной области. Изменения функциональных проб печени: умеренное повышение содержания билирубина и активности ферментов.
Диагностика • Диссеминированный кандидоз •• Выделение возбудителя из крови (более предпочтительны посевы из лизатов или центрифугатов), ликвора, перикардиальной жидкости. Диагноз более вероятен при выделении возбудителя из нескольких областей организма •• При отрицательных результатах выделения — биопсия или аспирация образцов из очагов поражений •• Лапаротомия или лапароскопия при кандидозе печени: находят мелкие белые узелки, не превышающие в диаметре 5 мм • Кожно-слизистый кандидоз •• Микроскопия клинического материала, обработанного 10% р-ром КОН или окрашенного по Граму (выявляют грамположительные дрожжевые клетки) •• Выделение возбудителя проводят посевом на обычные микологические среды или кровяной агар •• Рентгенография с сульфатом бария при кандидозном эзофагите: выявляют синдром «булыжной мостовой» и, реже, фистулу или расширение пищевода (вследствие денервации) •• При эзофагите — эндоскопическая биопсия. Обнаружение молочницы и дисфагии у ВИЧ-инфицированных со снижением выраженности проявлений при приёме противогрибковых средств позволяет установить предварительный диагноз кандидозного эзофагита.
Дифференциальная диагностика • Гематогенный диссеминированный кандидоз дифференцируют с различными криптогенными бактериальными инфекциями, а также с оппортунистическими инфекциями у больных с нейтропенией • Кожно-слизистый кандидоз дифференцируют с волосистой лейкоплакией и поражениями, вызываемыми дрожжевыми или другими дрожжеподобными грибками.
ЛЕЧЕНИЕ
Режим • При диссеминированном кандидозе — стационарный • При кожно-слизистом кандидозе — амбулаторный.
Тактика ведения • Диссеминированный кандидоз •• Возмещение жидкости и коррекция электролитного баланса •• При тяжёлых поражениях — поддержка гемодинамики и функции дыхания •• У больных, получающих ежедневно амфотерицин В, по меньшей мере дважды в неделю необходимо исследовать кровь, уровень сывороточных электролитов и креатинина. При выделении гемокультуры посевы крови необходимо повторять до появления отрицательного результата • Обследование детей и больных с тяжёлым иммунодефицитом при каждом визите к врачу с проведением соответствующего физикального обследования и сбором подробного анамнеза.
Препараты выбора
• При диссеминированном кандидозе •• Флуконазол. 400 мг в/в в первый день, затем по 200 мг/сут 1 нед, после чего в той же дозе в/в или внутрь не менее 2 нед после клинического выздоровления и нормализации бактериологических показателей. При гематогенном диссеминированном кандидозе препарат так же эффективен, как амфотерицин В, но менее токсичен для пациентов без нейтропении, ВИЧ-инфицирования и выраженной иммунодепрессии после пересадки органов •• Амфотерицин В — альтернативный препарат при гематогенном диссеминированном кандидозе и препарат выбора для пациентов с нейтропенией и иммунодепрессией. Начинают с пробной дозы 1 мг, затем её постепенно повышают до терапевтической (0,3–0,7 мг/кг/сут). Иногда после пробной дозы вводят всю терапевтической дозу, например пациентам в критическом состоянии. Длительность лечения зависит от состояния пациента и формы гематогенного диссеминированного кандидоза. Обычно лечение продолжают 2–10 нед. Общая доза препарата на курс лечения — 0,2–2,0 г.
• При кожно-слизистом кандидозе •• При кандидозном вульвовагините ••• Миконазол — ежедневно перед сном интравагинально в виде 2% крема или суппозитория по 100 мг (в течение 7 сут) ••• Клотримазол ежедневно перед сном интравагинально в виде суппозитория по 100 мг в течение 6–7 сут или по 200 мг в течение 3 сут, или в виде 1% крема в течение 6–7 сут ••• Нистатин в виде крема по 100 000 ЕД/г 1 р/сут или интравагинальных таблеток по 100 000 ЕД/г 2 р/сут в течение 7 дней ••• Флуконазол внутрь по 150 мг 1 р/сут дважды с интервалом 7 дней (или одна таблетка 450 мг однократно) •• При кандидозе полости рта и глотки ••• Клотримазол: таблетку (пастилку) по 10 мг держать во рту 20 мин 5 р/сут в течение 7–14 сут (48 ч после исчезновения молочницы) ••• Пастилки с нистатином по 1–2 штуки 4–5 р/сут в течение 7–14 сут (48 ч после исчезновения молочницы) ••• Суспензия нистатина для приёма внутрь по 5–10 мл, перед проглатыванием в течение 20 мин полоскать рот 4–5 р/сут (лечение), 2–5 р/сут (профилактика рецидива).
• При кандидозном эзофагите • Кетоконазол внутрь по 200–400 мг 4 р/сут в течение 14–21 сут •• или флуконазол внутрь: первая доза 200 мг, затем по 100 мг 4 р/сут в течение 10–21 сут.
• При кандидозе ЖКТ — флуконазол внутрь по 200 мг 4 р/сут в течение 14–21 сут.
Альтернативные препараты • При диссеминированном кандидозе •• Флуконазол — при инфекции, вызванной Candida lustaniae, устойчивой к амфотерицину В •• Амфотерицин В — при инфекции Candida krusei, устойчивой к флуконазолу •• Другие синтетические противогрибковые средства — производные имидазола и триазола, в зависимости от их активности и безопасности • При кожно-слизистом кандидозе •• При кандидозном вульвовагините ••• Флуконазол по 150 мг 1 р/сут дважды с интервалом 7 дней ••• Любые противогрибковые кремы или суппозитории для предупреждения рецидива можно применять каждый месяц за несколько дней до менструации — для женщин из группы риска (с наличием ВМС, а также для принимающих пероральные контрацептивы, антибиотики) •• При кандидозе полости рта и глотки ••• Кетоконазол по 200–400 мг внутрь 4 р/сут в течение 14–21 сут ••• Флуконазол по 50–200 мг внутрь 4 р/сут в течение 14–21 сут • При кандидозном эзофагите — амфотерицин В (дозы варьируют).
Осложнения • При диссеминированном кандидозе •• Пиелонефрит •• Эндофтальмит •• Эндокардит, миокардит, перикардит •• Артрит, хондрит, остеомиелит •• Пневмония •• Инфекция ЦНС • При кожно-слизистом кандидозе •• У больных с иммунодефицитом часто развиваются тяжёлые осложнения. Тяжесть осложнений при иммунодефиците зависит от степени нарушения иммунного статуса (широко используемый маркёр — количество CD4+-клеток). Умеренное угнетение иммунитета (количество CD4+-клеток — 200–500/мкл) может привести к развитию хронического кандидоза. При тяжёлой иммунодепрессии (CD4+-клеток менее 100/мкл) молочница может вызвать поражение любой системы организма, особенно почек (кандидурия).
Прогноз. Смертность больных с гематогенным диссеминированным кандидозом — 40–75%, смертность от кандидемии — 15–37%.
Профилактика • Диссеминированный кандидоз. Применение флуконазола в дозе 400 мг/сут у больных, перенёсших трансплантацию костного мозга или подвергающихся лечению острого лейкоза, уменьшает заболеваемость кандидозом • Кожно-слизистый кандидоз: ношение хлопчатобумажного нижнего белья.
Синонимы • Молочница • Кандидамикоз • Микоз дрожжевой • Монилиаз • Оидиомикоз.
МКБ-10 • B37 Кандидоз
Примечания • Большинство кандидозных инфекций связано с эндогенной флорой • Передачу от человека к человеку наблюдают редко • Кандидозный вагинит может передаваться половым путём (редко) • Кандидозная лейкоплакия полости рта может быть предраковым состоянием (редко) • У больных с тяжёлым иммунодефицитом кандидоз пищевода может появляться вместе с другими инфекционными (например, ВПГ, ЦМВ) эзофагитами • Кожные тесты, часто используемые для диагностики или исключения анергии, положительны у 70–85% лиц • Хейлит ангулярный (заеда, ангулит) — воспаление и трещина в области угла рта; предрасполагающие факторы — снижение высоты прикуса (при снашивании съёмных протезов), недостаточность питания, аллергические дерматиты или грибковая инфекция (Candida albicans).
Кандидоз
Кандидоз
— это инфекция, вызванная родом Candida. Род Candida насчитывает около 200 видов, которые присутствуют в продуктах питания, почве, растениях, некоторые входят в состав микрофлоры человека. Клинически значимыми являются несколько типов грибов, но ведущее значение в развитии кандидоза у человека имеют C.albicans и С.tropicalis.
C.albicans колонизирует слизистые оболочки во время внутриутробного развития или в течение первого года жизни. C.albicans присутствует в организме каждого человека. Кандида помогает контролировать бактерии, участвующие в производстве витамина К и В12, а также участвует в расщеплении сахаров. При определенных обстоятельствах: на фоне снижения иммунитета, стрессе, длительного курса антибиотикотерапии и гормонотерапии (в том числе оральные контрацептивы), нерационального питания, число колонии увеличивается и развивается кандидоз или дрожжевая инфекция.
Кандидозная инфекция чаще всего поражает слизистые оболочки рта, кишечника или влагалища.
Кандидоз вызывает широкий спектр симптомов: от самых легких, но распространенных форм, которые обычно обнаруживаются в ротовой полости и влагалище, до редких и тяжелых форм, ассоциированных с повреждением эндокарда, мозговых оболочек и развитием септицемии.
В соответствии с МКБ-10 выделяют:
- Кандидоз вульвы и вагины
- Кандидозный стоматит
- Легочный кандидоз
- Кандидоз кожи и ногтей (онихия и паронихия)
- Кандидоз других урогенитальных локализаций
- Кандидозный менингит
- Кандидозный эндокардит
- Кандидозная септицемия
- Кандидоз других локализаций
- Кандидоз неуточненный
Вульвовагинит или вагинит.
Известны также как «молочница». Для заболевания характерны густые белые или желтые творожистые выделения из влагалища. Выделения сопровождаются зудом, жжением, отеком и покраснением интимной области, неприятным запахом. Реже отмечаются боль и дискомфорт во время мочеиспускания или во время полового акта. Беременные женщины или женщины с сахарным диабетом подвержены заболеванию в большей степени.
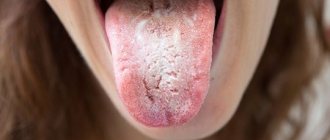
Кандидозный стоматит
. Заболевание характеризуется наличием язвенных поражений и накоплением беловатых творожистых отложений на языке и на внутренней поверхности щек. Изъязвления могут быть болезненными и кровоточить, когда они поцарапаны. Иногда оральный кандидоз может распространяться на область рта, десен, миндалин или на заднюю стенку глотки. Кандидозный стоматит может появиться в любом возрасте, но особенно часто встречается у детей.
Кандидоз кожи
. Кожа является излюбленным местом для размножения грибков, особенно в кожных складках: подмышки, паховые и ягодичные складки, перепонки между пальцами. Поражения выглядят как мелкие узелки, зудящие пятна и красноватые пузырьки. Чаще заболевание развивается у новорожденных детей.
Кандидозная инфекция ногтей (онихия) и зоны вокруг (паронихия)
. Данная форма кандидоза сначала проявляется как болезненный отек, который позже сопровождается образованием гноя. Инфекция часто развивается под ногтем, приводя к потере ногтевой пластины.
Кроме основных заметных симптомов, таких как молочница и белый налет на языке, кандида имеет следующие проявления: тяга к сладкому, раздражительность, апатия, ухудшение памяти, не способность к концентрации и вниманию, плохой сон, перепады настроения, запоры, метеоризм, постоянное чувство усталости.
Группы риска
К группам риска по кандидозу относятся следующие категории:
- дети;
- люди с избыточным весом;
- люди с установленным диагнозом сахарный диабет;
- люди с недостаточной активностью щитовидной железы (гипотиреоз);
- люди с воспалительными заболеваниями;
- люди с ослабленной иммунной системой (иммунодефицит);
- люди, работающие во влажных условиях;
- беременные женщины.
Защитные барьеры внутри организма
В патогенезе развития кандидоза немаловажную роль играют нарушения в работе органов пищеварения. Внутри организма существуют три барьера: механический, физико-химический и иммунобиологический, которые препятствуют колонизации слизистых оболочек и кожи патогенными микроорганизмами, а также обуславливают прямое противогрибковое действие в отношении кандиды.
Выработка секреторного иммуноглобулина A (IgA) слизистыми ротовой полости и кишечника является иммунологическим барьером, который защищает слизистые от колонизации грибами рода Candida.
Такие антибактериальные ферменты, как: лицозим, муцин, лактоферрин, пероксидаза, находящиеся в слюне, являются первыми линиями защиты. Длительное нахождение пищи в ротовой полости, а также отсутствие факта ее запивания водой или другими напитками увеличивают протективное действие компонентов слюны и снижают нагрузку на другие отделы желудочно-кишечного тракта. Агрессивная кислая среда желудка — следующий фактор неспецифической защиты. Пищеварение в двенадцатиперстной кишке, работа которой в равной степени зависит от деятельности поджелудочной железы и печени, способствует правильному усвоению углеводов, жиров и белков пищи и лучшему их всасыванию в тонком кишечнике. Кишечник является последней инстанцией, регулирующей поступление компонентов пищи в кровоток, поэтому от состояния энтероцитов, качества муциноподобной слизи и наличия симбиотической флоры будет зависеть его функция, в том числе и барьерная. Лечение кандиды в первую очередь начинается с восстановления функции кишечника.
Распространение кандиды — это результат, с одной стороны, нарушения барьерных функций желудочно-кишечного тракта, а с другой — создания самим человеком благоприятных условий для размножения дрожжей. К ним относится в первую очередь питание. Одним из ключевых факторов, от которого на 80 % зависит эффект при лечении кандидоза, является корректировка питания.
Питание
Список продуктов, которые способствуют размножению кандиды:
- сахар и сахаросодержащие продукты;
- простые углеводы (выпечка, джем, варенье, газированные напитки, мороженое);
- овощи с высоким гликемическим индексом (картошка);
- глютенсодержащие крупы;
- алкоголь, кофеин.
Список продуктов, которые улучшат состояние при кандидозе:
- ферментированные продукты;
- кокосовое масло, молоко и мякоть;
- имбирь;
- травяные чаи;
- ягоды несладкие (клюква, брусника);
- семена чиа, семена льна.
Анализы на кандидоз
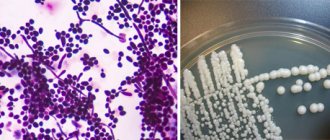
Выявить кандиду непосредственно на видимых слизистых оболочках можно несколькими способами. Для этого проводят исследование методом ПЦР или выполняют культуральное исследование. В обоих случаях предметом исследования является мазок, взятый с места поражения. Оба метода определяют наличие главных виновников проблемы: грибов рода Candida на основе определения ДНК в образце или роста колонии грибов на питательной среде.
Оценить микробиоценоз тонкого кишечника позволяет исследование методом хромато масс-спектрометрии. Результаты анализа позволяют сделать заключение о состоянии пристеночной микрофлоры кишечника, выявить какие сообщества микроорганизмов находятся в дисбалансе. Материалом для исследования является цельная венозная кровь.
Анализ кала на дисбактериоз поможет сделать заключение о состоянии просветной микрофлоры толстого отдела кишечника. Наличие кишечной палочки, клебсиеллы, кандиды, некоторых видов стафилококков указывает на кандидоз.
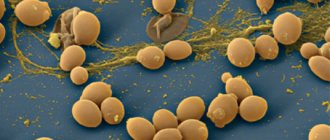
Кандида (Candida)
Кандида
(
Candida
) — род дрожжеподобных грибков. Дрожжеподобные грибки рода
Candida
— одноклеточные микроорганизмы размером 6–10 мкм. Грибки рода
Candida
диморфны: в различных условиях они образуют бластоспоры (клетки-почки) и псевдомицелий (нити удлиненных клеток). Грибки рода
Candida
широко распространены в окружающей среде. Они имеются в почве, питьевой воде, пищевых продуктах, на коже и слизистых оболочках человека и животных. Благоприятными условиями для роста грибков
Candida
считаются температура 21–37 °С и кислотность среды 5,8–6,5 рН.
Распространённость грибов рода кандида у здоровых людей
Частота носительства грибов рода Candida
у здоровых лиц достигает в полости рта 25 %, в кишечнике — до 65–80 % (Шевяков М.А.). Согласно ОСТ 91500.11.0004-2003 «Протокол ведения больных. Дисбактериоз кишечника» в составе основной микрофлоры толстой кишки у здорового человека в пересчете на 1 г кала должно содержаться не более 104 колониеобразующих единиц (КОЕ) грибов рода
Candida
(а для детей младше одного года — менее 103). Они встречаются во влагалище и половых путях у 10–17 % здоровых женщин (а также у 26–33 % беременных), на коже здоровых людей, никак себя не проявляя. В желудочном соке соотношение различных видов грибков кандида примерно следующее (Лазебник Л.Б. и др.):
- Candida albicans
— 41 % ото всех грибков рода кандида - Candida tropicalis
— 30 % - Candida glabrata
— 9 %
Заболевания, вызываемые грибками рода кандида (Candida)
Грибки рода Candida
являются наиболее часто встречающимися у человека условно-патогенными грибами. Среди других кандидозов человека, вызванных грибками рода
Candida
в 86 % случаев инфекционных агентом являются грибки вида
Candida albicans
, в 9 % случаев —
Candida tropicalis.
Также к патогенным для человека относятся виды:
Candida krusei, Candida glabrata, Candida parapsilosis, Candida guillermondii, Candida tropicalis
.
Молочница (вульвовагинальный кандидоз)
проявляющаяся в виде белых творожистых выделений из женских половых органов, их зуда, жжения, покраснения, отека.
Кандидозный баланит
(воспаление головки полового члена) и
уретрит
.
Кандидозы желудочно-кишечного тракта
Колонизация грибами Candida
желудочно-кишечного тракта (ЖКТ) протекает бессимптомно. У здоровых европейцев грибы
Candida
присутствуют:
- в полости рта — у 10–25%
- в орофарингеальной зоне — у 20–30%
- в тонкой кишке — у 50–54%
- в толстой кишке — у 55–70%
- в кале — у 65–70%
- в пузырной и протоковой желчи — у 0,8–4%
Нормальные биохимические, гистохимические и физиологические процессы в ЖКТ, своевременная регенерация эпителиоцитов, кислотно-ферментативный барьер, полноценная перистальтика также являются защитными факторами, которые препятствуют проникновению патогенных микроорганизмов. Установлена важная роль кислоты желудка в предотвращении внедрения грибов в слизистую. В среде с пониженной кислотностью грибы Candida
приобретают патогенные свойства, появляются вегетирующие формы, образуется псевдомицелий или мицелий, повреждающий слизистую оболочку. У ВИЧ-инфицированных лиц, для которых характерна ахлоргидрия, попадающие с пищей грибы
Candida
могут вызывать кандидоз желудка, в то время как у людей с нормальным иммунитетом эта локализация встречается редко. Роль кислотности желудочного сока в развитии бактериальной и грибковой инфекции кишечника не подтверждена (Бурова С.А.).
Кандидозный эзофагит
Инфекционный эзофагит чаще всего связан с грибками рода Candida
, среди который наиболее частый возбудитель —
Candida albicans
. Для инфекционного эзофагита характерно острое начало с появлением таких симптомов, как дисфагия и одинофагия. Возможны изжога, ощущение дискомфорта за грудиной, тошнота и рвота. Иногда наблюдаются боли в животе, анорексия, потеря веса и даже кашель.
Местный орофарингеальный кандидоз — часто встречающаяся инфекция, регистрируемая преимущественно у детей и пожилых пациентов, лиц, имеющих зубные протезы, больных, получающих антибиотики, химиотерапевтическое лечение и/или лучевую терапию на область головы и шеи, у больных СПИДом. Повышенный риск развития кандидоза имеется и у пациентов, применяющих ингаляционные стероиды. К симптомам орофарингеального кандидоза относят потерю вкуса, боль при жевании и глотании, а также при попытке надеть зубные протезы. У ряда пациентов какие-либо симптомы отсутствуют. Диагноз устанавливается чаще всего при осмотре полости рта, в процессе которого обнаруживаются бляшки белого цвета, иногда творожистый налёт, а под съёмными зубными протезами — зоны гиперемии без бляшек.
Кандидоз пищевода наиболее часто диагностируется у больных с гемобластозами, СПИДом, после трансплантации органов и у получающих стероидную терапию. При этом может наблюдаться и кандидоз полости рта, однако его отсутствие не исключает самостоятельный кандидоз пищевода. Кандидозный эзофагит встречается у больных общего профиля в 1–2% случаев, у страдающих сахарным диабетом 1-го типа — в 5-10%, у больных СПИДом — в 15-30%. Наиболее характерным симптомом кандидоза пищевода является одинофагия, т. е. боль по ходу пищевода при проглатывании пищи. Диагноз кандидозного эзофагита устанавливается, как правило, при эндоскопии, когда выявляются белые и белесовато-жёлтые бляшки и бляшкоподобные налеты на слизистой оболочке пищевода.
При написании первых трёх абзацев данного раздела использовались материалы из Клинических рекомендаций РГА по диагностики и лечению инфекционного эзофагита / Ивашкин В.Т. и др. РЖГГК, №6, 2015.
Грибковый эзофагит наиболее часто обусловлен колонизацией
Candida albicans
, реже
Candida glabrata, Candida tropicalis, Candida parapsilosis и Candida krusei.
Клинически проявляется болевым синдромом, чувством «жжения». Развивается на фоне системной химиотерапии, при иммунодефиците различного генеза, при применении кортикостероидов, особенно – в ингаляционных формах, сахарном диабете, на фоне химиолучевого лечения. Белесовато-жёлтые очаговые наложения с трудом снимаются, часто после снятия наложений слизистая оболочка пищевода кровоточит (Пирогов С.С.).
Ассоциации микробных возбудителей ротоглотки больных ГЭРБ (Хрусталева Е.В. и др.).
Лекарства, активные в отношении грибков рода кандида
Препаратом первой линии при лечении орофарингеального кандидоза, кандидоза пищевода является флуконазол, назначаемый по 100–200 мг в сутки перорально или внутривенно в течение 2–4 недель. Лишь в случаях непереносимости флуконазола или резистентности возбудителя (чаще это Candida krusei, Candida glabrata, Candida pseudotropicalis
) показаны препараты второй линии (также в течение 2–4 недель). Препаратами второй линии при кандидозе пищевода являются (Шевяков М.А.):
- итраконазол в растворе для перорального применения 200–400 мг в сутки
- кетоконазол 200–400 мг в сутки
- амфотерицин В 0,3–0,7 мг в сутки на кг веса пациента
- каспофунгин внутривенно 70 мг в сутки в первый день, а затем 50 мг в сутки внутривенно в одно введение
- вориконазол внутривенно 6 мг в сутки на кг веса пациента каждые 12 часов в первый день, а затем 4 мг в сутки на кг веса пациента каждые 12 часов
- позаконазол по 400 мг (10 мл суспензии) 2 раза в день внутрь во время еды.
Из перечисленных в данном справочнике антимикробных препаратов (антибиотиков) в отношении грибов кандида активны: флуконазол, нифурател (Макмирор), клотримазол (исключение: Candida guillermondii
резистентны к клотримазолу).
Антигрибковой активностью против флуконазол-устойчивых штаммов Candida albicans, Candida glabrata, Candida krusei, Candida parapsilosis
и
Candida tropicalis
обладает лактоферрин (в комплексе с флуконазолом).
Энтерол (сахаромицеты Буларди) тормозит рост Candida albicans, Candida kruesei, Candida pseudotropicalis
.
Профессиональные медицинские работы, затрагивающие роль Candida в заболеваниях органов желудочно-кишечного тракта
- Шевяков М.А. Кандидоз пищевода: диагностика и современный выбор лечения // Журнал «Лечащий Врач». – 2008. – № 9.
- Панкова Л.Ю., Осипенко М.Ф., Вергазов В.М. Факторы риска присоединения условно-патогенных грибов к дефектам слизистой оболочки желудка при язвенной болезни // РЖГГК. – №1. – 32–37. – 2007.
- Лазебник Л.Б., Хомерики С.Г., Морозов И.А., Касьяненко В.И., Звенигородская Л.А., Хомерики Н.М., Гончаренко Л.С. Дрожжеподобные грибы в желудочной слизи при кислотозависимых заболеваниях // Экспериментальная и клинич. гастроэнтер. 2005. № 4. С. 27-32.
- Хрусталева Е.В., Педдер В.В., Шишкина Н.М., Лубянская Т.Г. Взаимосвязь уровня рН слизистой оболочки ротоглотки и наличия грибковой флоры у больных ГЭРБ // Медицинские науки. — 2013 г. — №6.
На сайте GastroScan.ru в разделе Литература имеется подраздел «Паразитарные и инфекционные заболевания ЖКТ», содержащий статьи, затрагивающие, в том числе, вопросы лечения кандидозов
.
Candida в систематике биологических видов
Род грибков кандида (Candid
a) относится к семейству сахаромицеты (
Saccharomycetaceae
), которое входит в порядок сахаромицеты (
Saccharomycetales
), класс сахаромицеты (
Saccharomycetes
), подтип сахаромицеты (
Saccharomycotina
), тип аскомицеты (
Ascomycota
), царство грибы (
Fungi
).
Род кандида (Candid
a) включает в свой состав большое число видов:
C. albicans, C. ascalaphidarum, C. amphixiae, C. antarctica, C. argentea, C. atlantica, C. atmosphaerica, C. blattae, C. carpophila, C. carvajalis, C. cerambycidarum, C. chauliodes, C. corydali, C. dosseyi, C. dubliniensis, C. ergatensis, C. fermentati, C. fructus, C. glabrata, C. guilliermondii, C. haemulonii, C. insectamens, C. insectorum, C. intermedia, C. jeffresii, C. kefyr, C. krusei, C. lusitaniae, C. lyxosophila, C. maltosa, C. marina, C. membranifaciens, C. milleri, C. oleophila, C. oregonensis, C. parapsilosis, C. quercitrusa, C. rugosa, C. sake, C. shehatea, C. temnochilae, C. tenuis, C. theae, C. tropicalis, C. tsuchiyae, C. sinolaborantium, C. sojae, C. subhashii, C. viswanathii, C. utilis
.
Приложение 1. Кандидоз в МКБ-10
В Международной классификации болезней МКБ-10 в «Классе I. Некоторые инфекционные и паразитарные болезни (A00-B99)», в блоке «B3
5-B49 Микозы» имеется рубрика:
B37 Кандидоз
Включено:
кандидиаз, монилиаз
Исключено:
неонатальный кандидоз (P37.5)
B37.0 Кандидозный стоматит
Молочница
B37.1 Легочный кандидоз
B37.2 Кандидоз кожи и ногтей
Кандидозная:
- онихия
- паронихия
Исключено
: пеленочный дерматит (L22)
B37.3† Кандидоз вульвы и вагины (N77.1*)
Кандидозный вульвовагинит Монилиальный вульвовагинит Вагинальная молочница
B37.4† Кандидоз других урогенитальных локализаций
Кандидозный:
- баланит † (N51.2*)
- уретрит † (N37.0*)
B37.5† Кандидозный менингит (G02.1*)
B37.6† Кандидозный эндокардит (I39.8*)
B37.7 Кандидозная септицемия
B37.8 Кандидоз других локализаций
Кандидозный:
- хейлит
- энтерит
B37.9 Кандидоз неуточненный
Молочница БДУ
Примечания. 1. Звёздочкой * помечены факультативные дополнительные коды, относящиеся к проявлению болезни в отдельном органе или области тела, представляющей собой самостоятельную клиническую проблему. 2. Крестиком † помечены главные коды основной болезни, которые должны использоваться обязательно.
Приложение 2. Кандидоз гастродуоденальной зоны в Киотском глобальном консенсусе
Киотский глобальный консенсус рекомендует включить в новые рубрики МКБ-11 отдельными уточняющими строками следующие кандидозы гастродуоденальной зоны:
- в новую рубрику «Грибковый гастрит»: кандидоз желудка (англ. Gastric candidiasis)
- в новую рубрику «Грибковый дуоденит»: кандидоз двенадцатиперстной кишки (англ. Duodenal candidiasis)
Приложение 3. Медицинские услуги, направленные на определение грибов рода Candida
Приказом Минздравсоцразвития России № 1664н от 27.12.2011 г. утверждена номенклатура медицинских услуг. В Разделе 26 Номенклатуры предусмотрено большое количество разных медицинских услуг, связанных с исследованием грибков рода Candida у человека:
| Код услуги | Наименование медицинской услуги |
| A26.01.008 | Микроскопическое исследование соскоба с кожи на грибы рода кандида (Candida spp.) |
| A26.01.010 | Микологическое исследование соскоба с кожи на грибы рода кандида (Candida spp.) |
| A26.01.013 | Микологическое исследование пунктата (биоптата) кожи на грибы рода кандида (Candida spp.) |
| A26.01.014 | Микологическое исследование пунктата пролежня на грибы рода кандида (Candida spp.) |
| A26.02.004 | Микологическое исследование раневого отделяемого на грибы рода кандида (Candida spp.) |
| A26.04.007 | Микологическое исследование синовиальной жидкости на грибы рода кандида (Candida spp.) |
| A26.05.006 | Микробиологическое исследование крови на грибы рода кандида (Candida spp.) |
| A26.06.014 | Определение антител к грибам рода кандида (Candida spp.) в крови |
| A26.07.006 | Микологическое исследование соскоба полости рта на грибы рода кандида (Candida spp.) |
| A26.08.009 | Микологическое исследование носоглоточных смывов на грибы рода кандида (Candida spp.) |
| A26.09.022 | Микроскопическое исследование мазков мокроты на грибы рода кандида (Candida spp.) |
| A26.09.027 | Микроскопическое исследование лаважной жидкости на грибы рода кандида (Candida spp.) |
| A26.10.005 | Микологическое исследование биоптата на грибы рода кандида (Candida spp.) |
| A26.14.006 | Микроскопическое исследование желчи на грибы рода кандида (Candida spp.) |
| A26.19.009 | Микологическое исследование кала на грибы рода кандида (Candida spp.) |
| A26.20.015 | Микроскопическое исследование влагалищного отделяемого на грибы рода кандида (Candida spp.) |
| A26.20.016 | Микологическое исследование влагалищного отделяемого на грибы рода кандида (Candida spp.) |
| A26.21.011 | Микроскопическое исследование отделяемого из уретры на грибы рода кандида (Candida spp.) |
| A26.21.014 | Микологическое исследование отделяемого из уретры на грибы рода кандида (Candida spp.) |
| A26.23.013 | Микологическое исследование спинномозговой жидкости на грибы рода кандида (Candida spp.) |
| A26.25.003 | Микроскопическое исследование отделяемого из ушей на грибы рода кандида (Candida spp.) |
| A26.25.004 | Микологическое исследование отделяемого из ушей на грибы рода кандида (Candida spp.) |
| A26.26.017 | Молекулярно-биологическое исследование отделяемого глаз на грибы рода кандида (Candida spp.) |
| A26.28.004 | Микроскопическое исследование осадка мочи на грибы рода кандида (Candida spp.) |
| A26.28.007 | Микологическое исследование осадка мочи на грибы рода кандида (Candida spp.) |
| A26.30.003 | Микологическое исследование перитонеальной жидкости на грибы рода кандида (Candida spp.) |
Назад в раздел
К грибам рода Candida, вызывающим развитие урогенитального кандидоза (УГК), относятся Candida albicans — доминирующий возбудитель заболевания (выявляется у 90-95% больных УГК), а также представители Candida non-albicans видов (чаще — C. glabrata, C. tropicalis, C. krusei, C. parapsilosis, реже — C. lipolytica, C. rugosa, C. norvegensis, C. famata, C. zeylanoides), выявляемые, как правило, при рецидивирующем УГК, протекающем на фоне сахарного диабета, ВИЧ-инфекции, постменопаузы. Candida spp. — условно-патогенные микроорганизмы, являющиеся факультативными анаэробами и обладающие тропизмом к тканям, богатым гликогеном (например, слизистой оболочке влагалища).
УГК является широко распространенным заболеванием, чаще наблюдается у женщин репродуктивного возраста. Частота регистрации кандидозного вульвовагинита составляет 30-45% в структуре инфекционных поражений вульвы и влагалища. По данным исследователей, 70-75% женщин имеют в течение жизни хотя бы один эпизод кандидозного вульвовагинита, при этом у 5-10% из них заболевание приобретает рецидивирующий характер. К 25 годам около 50% женщин, а к началу периода менопаузы — около 75% женщин имеют хотя бы один диагностированный врачом эпизод заболевания. Кандидозный вульвовагинит редко наблюдается у женщин в постменапаузе, за исключением женщин, получающих заместительную гормональную терапию.
УГК не относится к инфекциям, передаваемым половым путем, однако это не исключает возможности возникновения кандидозного баланопостита у мужчин — половых партнеров женщин с УГК.
К эндогенным факторам риска развития УГК относят эндокринные заболевания (сахарный диабет, ожирение, патологию щитовидной железы и др.), фоновые гинекологические заболевания, нарушения состояния местного иммунитета; к экзогенным факторам риска — прием антибактериальных, глюкокортикостероидных, цитостатических препаратов, иммунодепрессантов, лучевую терапию; ношение тесной одежды, белья из синтетических тканей, регулярное применение гигиенических прокладок, длительное использование внутриматочных средств, влагалищных диафрагм, спринцевания, использование спермицидов.
Вопрос о причинах формирования рецидивирующего УГК не решен окончательно, так как рецидивирующие формы заболевания встречаются и у женщин, не имеющих вышеперечисленных факторов риска. Ведущее значение в развитии рецидивирующих форм УГК придают локальным иммунным нарушениям, обусловленным врожденными качествами эпителиоцитов влагалища.