- Автор:
Врач-Стоматолог-ортодонт Наумович Юлия Яковлевна - Категория:
Врач высшей квалификационной категории - Стаж: Более 12 лет
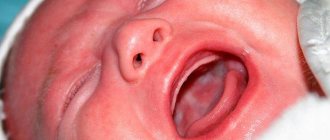
РАСЩЕЛИНА НЕБА — это патология твердого и мягкого нёба. Встречается примерно у 1 из 1000 новорожденных (в 2 раза чаще у девочек) и зачастую сочетается с иными аномалиями формирования челюсти
Особенности ротовой полости
Слизистая оболочка рта здорового ребенка окрашена в ярко-розовый цвет из-за большого количества кровеносных сосудов. По мере взросления ее оттенок бледнеет.
Эпителиальный слой отличается нежностью и ранимостью, а также некоторой сухостью вследствие не очень активной работы слюнных желез (до 3-4 месяцев).
Полость рта малыша идеально приспособлена для сосания. Широкий язык, складка на деснах, образованная слизистой оболочкой, подушечки на внутренней стороне губ, «присоска» на верхней губе – все это обеспечивает герметичный захват бутылочки или соска и облегчает процесс добывания пищи.
Какие же особенности или проблемы можно обнаружить, заглянув в ротик малышу? Основные варианты:
- белые бугорки на небе;
- аномальный внешний вид или положение языка;
- белый налет на внутренней поверхности рта.
БЕСПЛАТНЫЕ КОНСУЛЬТАЦИИ!
Мы рады сообщить о начале бесплатного приема в Клинике «Константа» пациентов до 18 лет челюстно-лицевым хирургом, детским хирургом Еремейшвили Л.А. по вопросам:
- Врожденные патологии лица: расщелина губы и неба;
- Доброкачественные новообразования лица и ротовой полости;
- Заболевания височно-нижнечелюстных суставов;
- Патология уздечек полости рта: губ и языка.
Бесплатно проводится коррекция (пластика) уздечек языка детям до 1 года.
*Действительно для жителей г. Ярославля и Ярославской области.
Запись на консультацию можно по телефону или через сайт (4852) 37-00-85 Ежедневно с 8:00 до 20:00
Записаться на консультацию
Врожденная расщелина неба или «волчья пасть» — довольно распространенный порок развития лицевой области. Этой патологии отведено 4 место среди всех пороков развития, а диагностируется она с частотой 1:700 родившихся. Часто «волчья пасть» — это не самостоятельное отклонение, а часть наследственного синдрома.
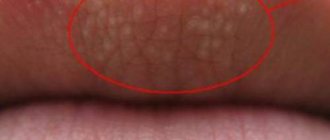
«Жемчужины Эпштейна»
У 65-85% малышей после рождения вдоль небного шва обнаруживается несколько желто-белых бугорков диаметром 1-3 мм. Их называют небными кистами или «жемчужинами Эпштейна».
Они формируются из остаточных фрагментов эпителиальной выстилки, которая разрушается под воздействием ферментов в период внутриутробного развития. «Жемчужины Эпштейна» заполнены кератином.
Небные кисты не требуют лечения и не доставляют дискомфорта ребенку. Они самостоятельно атрофируются в первые месяцы жизни.
Лечение заболеваний ЛОР-органов у младенцев
Важнейшей задачей в лечении отоларингологических заболеваний является недопущение перехода болезни в хроническую форму. В лечение ЛОР-патологии используются терапевтические (медикаментозные, физиотерапевтические) методы. В последние годы активно применяются малоинвазивные лазерные и эндоскопические методы для лечения отоларингологической патологии.
Профилактику заболеваний у детей носоглотки, гортани и органов слуха необходимо применять с самого раннего возраста. Квалифицированный специалист детский ЛОР поможет Вам разработать план профилактических мероприятий, благодаря которым Ваш малыш избежит хронических простудных и инфекционных заболеваний, а также опасность различных осложнений.
Помните, что в не зависимости от возраста и общего состояния организма, ребенок требует постоянного внимания. Детский врач ЛОР всегда поможет вовремя диагностировать заболевание, установить его причины, а также назначит соответствующее лечение и предотвратит возможные осложнения.
Язык
В норме язык располагается вдоль срединной линии челюсти. Если наблюдается его постоянное отклонение (западание) вправо или влево, родителям следует показать ребенка врачу-невропатологу. Данный симптом может указывать на поражение каудальной группы нервов черепа. Дополнительный признак – свисание мягкого неба.
Еще один повод для обращения за помощью – слишком широкий язык. Такой симптом наблюдается при гипотиреозе (снижении функциональной активности щитовидки) и некоторых генетических синдромах.
Перечисленные явления встречаются редко в отличие от короткой подъязычной уздечки. Эту минимальную аномалию строения челюстно-лицевого аппарата можно определить визуально, кроме того, при крике кончик языка малыша приподнимается. Короткая уздечка не представляет опасности, но может затруднять процесс сосания, а в будущем – усложнять произношение звуков. В младенческом возрасте она легко подрезается скальпелем в амбулаторных условиях без наложения швов и практически без крови.
Тугоухость
Это заболевание, характеризующееся снижением слуха, вплоть до полной его потери. Встречается патология среди людей различных возрастных категорий, может быть врожденной или приобретенной проблемой. Тугоухость у новорожденных чаще всего появляется как результат перенесения женщиной каких-либо инфекционных или вирусных заболеваний во время беременности.
Проблема нарушений слуха у новорожденных очень актуальна как с социальной, так и с медицинской точки зрения. Все дело в том, что снижение слуха у малыша приводит к наличию отклонений речевого развития, влияет на интеллект и формирование личности.
Поэтому еще до выписки во многих современных родильных домах каждый малыш проходит тест на тугоухость у новорожденных с помощью специального автоматизированного оборудования. Если тест не был пройден, выдается направление к узкому специалисту для дальнейшего обследования и тестирования слуха.
Симптомы врожденной тугоухости
Главным симптомом тугоухости у новорожденных является отсутствие какой-либо реакции на звуки. При нормальном слуховом развитии малыши уже в возрасте двух недель вздрагивают от внезапных или слишком громких звуков.
В месяц малыш уже реагирует на голос мамы, в три месяца узнает по звуку любимые игрушки. И поворачивает голову в сторону звука. Если такой реакции не наблюдается нужно срочно обращаться к врачу.
К числу наиболее вероятных причин тугоухости у новорожденных относятся:
- грипп, токсоплазмоз, герпес и краснуха, перенесенные во время беременности матерью;
- прием алкоголя и курение;
- недоношенность малыша, вес менее 1500 гр.;
- плохая наследственность.
Также риск тугоухости у новорожденных повышается, если беременной женщиной осуществлялся прием токсичных медикаментов (стрептомицин, фуросемид, аспирин, гентамицин и др.)
Различают три степени нарушения слуха у новорожденных:
- Первая степень заболевания считается самой легкой, при ней человек может воспринимать шепот на расстоянии от 1 до 3 метров, а разговорную речь средней громкости с 4х метров. Затруднения слухового восприятия наблюдаются при искажении речи собеседника, а также при наличии постороннего шума.
- При наличии второй степени тугоухости у ребенка возникают затруднения при распознавании шепота на расстоянии больше метра. При этом разговорная речь лучше всего воспринимается, когда собеседник удален не более чем на 3,5-4,0 метра. Однако и при таком удалении некоторые слова могут восприниматься неразборчиво.
- Самой тяжелой является третья степень тугоухости. При таком нарушении слуха шепот практически неразличим даже на очень близком расстоянии, а разговорная речь может восприниматься только на расстоянии не более 2 метров.
Белый налет
Язык инебо у грудничка могут быть покрыты тонким беловатым налетом. Основные причины:
- остатки пищи;
- ротовое дыхание;
- молочница.
Остатки пищи
Сразу после кормления на языке и небе малыша можно увидеть остатки грудного молока или смеси. Спустя некоторое время налет самостоятельно исчезает. Многие педиатры советуют убирать следы пищи из ротика малыша, так как они служат средой для размножения условно-патогенных микроорганизмов.
Способы очищения:
- давать крохе 1-2 чайных ложки кипяченой воды сразу после кормления;
- протирать эпителиальную оболочку 2 раза в день содовым раствором или водой (процедура описана ниже).
Если налет легко убирается или пропадает самостоятельно (перед кормлением его нет), не стоит беспокоиться. Но в тех случаях, когда белые следы на язычке, небе и внутренней поверхности щек присутствуют постоянно, необходимо проконсультироваться с доктором.
Ротовое дыхание
Если ребенок дышит ртом, его слизистая оболочка пересыхает, и на ней образуется беловатый налет. У детей до года такое явление чаще всего обусловлено ОРВИ и сухостью воздуха в комнате, которая приводит к формированию корочек в носовых ходах.
Единственный способ предотвращения образования белого налета – восстановление носового дыхания у малыша. Основные методы:
- при пересыхании слизи – закапывание в нос физиологического раствора и масляных капель, а также увлажнение воздуха;
- при насморке и заложенности в связи с ОРВИ – аналогичные меры, кроме того, врач может порекомендовать использовать сосудосуживающие капли (не дольше 5-7 дней).
Диагностика заболеваний ЛОР-органов у младенцев
Обследование и лечение малышей заметно отличается от работы с взрослыми пациентами. Маленький пациент не всегда может толково рассказать, что его беспокоит, не умеет правильно рассасывать таблетки, полоскать горло. Умение и навыки хорошего детского ЛОР врача находить подход к захворавшему малышу, налаживать с ним психологический контакт не менее ценны, чем профессиональные навыки специалиста-отоларинголога. Физиологические и анатомические особенности организма маленького ребенка обуславливают специфичность проведения лечебных процедур, осмотра ЛОР-органов, анестезии (при необходимости).
Современные методы диагностики ЛОР-патологии включают в себя: уточнения жалоб родителей, вопросов лечебно-диагностического комплекса и др , объективный осмотр, лабораторные анализы, эндоскопические и компьютерные исследования носа, горла, и уха, ультразвук.
Суть и причины молочницы
Микроскопические дрожжеподобные грибки рода Candida обитают на слизистых оболочках и коже каждого человека. Они не причиняют вреда здоровью, но только при условии, что иммунная система подавляет их активное размножение. В противном случае возникает воспалительное заболевание под названием кандидоз. Если грибки колонизируют слизистую оболочку рта, диагностируется кандидозный стоматит, или молочница.
Заболевание выявляется у 4-5% грудничков. Его основные причины:
- низкий уровень иммунитета, характерный для всех новорожденных;
- снижение защитных сил в результате прорезывания зубов, ОРЗ, дисбактериоза, кишечной инфекции и так далее;
- несоблюдение норм гигиены – недостаточное очищение детской посуды, игрушек, кожи матери (при грудном вскармливании);
- лечение антибиотиками, которое нарушает баланс бактерий на слизистых оболочках;
- употребление сладкого чая, воды, компота или смеси – остатки сахара во рту способствуют размножению грибков.
Кроме того, малыш может «заполучить» слишком большое количество кандид при контакте со взрослыми. Чаще всего заражение происходит во время родов, если у мамы есть генитальная молочница. Также к инфицированию способны привести поцелуи и применение общей посуды при наличии у взрослого кандидозного стоматита.
Симптомы кандидоза ротовой полости
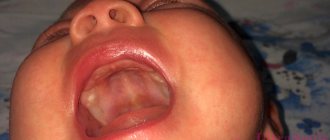
Основной признак молочницы у грудничка – постоянный белый налет, напоминающий творог или простоквашу, на языке, небе, деснах, внутренней поверхности щек, губ. Сначала он имеет вид небольших пятен («бляшек»), которые постепенно разрастаются. Если убрать их с помощью бинта, обнаруживается ярко-красная воспаленная слизистая оболочка.
По мере прогрессирования заболевания белые пятна становятся желтыми или сероватыми. Под ними образуются небольшие кровоточащие эрозии. Ребенок испытывает дискомфорт, поэтому ведет себя беспокойно, плохо спит. При сосании неприятные ощущения усиливаются, как следствие, многие груднички отказываются от еды.
В тяжелых случаях грибковая микрофлора приводит к образованию плотной пленки на слизистой оболочке рта. Со временем она распространяется на горло, миндалины, пищевод и внутренние органы. У ребенка может подниматься температура и существенно нарушаться общее состояние.
Острый средний отит
Особенность диагностики
Клиническая диагностика. Последовательность развития острого среднего отита такая же, как у детей других возрастных групп: катаральная стадия воспаления, образование экссудата, перфорация барабанной перепонки и гноетечение из уха, развитие осложнений или благоприятное разрешение процесса. Наиболее важный симптом заболевания — боль в ухе — у новорождённых и грудных детей обнаруживают по изменению поведения ребёнка. Острая боль возникает внезапно и обычно бывает настолько сильно выражена, что ребёнок задерживает дыхание. Дети второго полугодия жизни прекращают игру, хватаются рукой за ухо. При чихании, глотании, кашле, сопровождающихся повышением давления воздуха в барабанной полости, боль усиливается; временами боль утихает. Ребёнок заторможен, податлив, сонлив. Через определённые промежутки времени болевой приступ повторяется с прежней или большей интенсивностью. Иногда беспокойное поведение ребёнка сменяется кажущимся успокоением, ребёнок много спит, засыпает во время кормления, вялый, что указывает на угнетение нервной системы. Повышается температура тела; дети плохо спят, часто просыпаются с криком и долго не успокаиваются, вздрагивают, стонут. Выражение лица страдальческое, фиксированный взгляд, болезненные гримасы. Перемена положения ребёнка не оказывает успокаивающего воздействия.
Ребёнок до 4-5 мес не может локализовать боль, только беспомощно вертит головкой. Наблюдаются беспорядочные и навязчивые движения: маятникообразное движение головой и «симптом пережёвывания языка». Причина этих движений — стремление ребёнка найти оптимальное положение, в котором меньше бы болело ухо. На высоте боли возможны судороги рук (поза капельмейстера) или ложный опистотонус. При нарастании интоксикации возможно присоединение судорожных сокращений глазных мышц. Дети второго полугодия жизни тянутся руками к больному уху, трут его тыльной стороной кисти, стараются всунуть пальчик в слуховой проход. Грудные дети отказываются от еды; охотнее сосут грудь, противоположную стороне больного уха. Характерна болезненность при надавливании на козелок (симптом Ваше), так как по неокостеневшей части слухового прохода давление непосредственно передаётся на воспалённую барабанную перепонку (после года жизни болезненность при надавливании на козелок указывает только на поражение наружного слухового прохода).
Помощь при молочнице
Заподозрить молочницу педиатр может на основании осмотра ротовой полости. Для подтверждения диагноза стоит взять мазок из зева и определить состояние микрофлоры. Если количество грибков Candida превышает норму, у ребенка кандидозный стоматит.
Местное лечение
В большинстве случае в младенческом возрасте проводится местное лечение молочницы. Наиболее безопасный метод – протирание слизистой оболочки рта пищевой содой. Этапы:
- Приготовить слабый раствор соды – 1 маленькая ложка на 1 стакан кипяченой теплой воды.
- Намотать на чистый указательный палец стерильный бинт.
- Намочить бинт в содовом растворе.
- Протереть ротовую полость малышу. Не нужно пытаться снять налет, достаточно аккуратно обработать его сверху.
Процедуру следует повторять каждые 2-3 часа в течение нескольких дней. Если ребенок не открывает ротик, следует нажать пальцем на подбородок и придерживать его.
Еще один способ лечения – протирание рта по описанной выше схеме раствором меда и теплой воды (в пропорции 1:2). Мед обладает противомикробным и противовоспалительным действием. Но следует помнить, что он очень сильный аллерген.
Если народные методы не помогают избавиться от стоматита, врач может назначить наружные противогрибковые средства. Вот некоторые из них:
- ацидофильный порошок;
- раствор «Кандид»;
- нистатиновая мазь;
- бальзам Шостаковского;
- генциановый фиолетовый раствор и так далее.
Способ их применения указывается в инструкции. Обычно требуется наносить мазь или раствор на слизистую оболочку несколько раз в сутки. Срок и дозировку определяет доктор.
Системные препараты
При запущенном кандидозе параллельно с местными средствами назначаются системные антимикотики в дозировке, которая безопасна для маленького ребенка. Основные препараты – «Дифлюкан», «Микомакс», «Нистатин», «Амфотерицин В», «Кетоконазол». Их следует давать малышу в течение 5-10 дней. Важно соблюсти срок лечения, определенный доктором, даже если симптомы кандидоза исчезли.
Если малыш страдает от болевого синдрома, можно давать ему ибупрофен в возрастной дозировке или парацетамол. Кроме того, целесообразно использование местных анальгезирующих гелей, которые применяются при прорезывании зубов.
Наряду с уничтожением грибковой флоры, важно уделить внимание повышению иммунитета ребенка. По решению врача стоит давать ему витамины группы В. При наличии дисбактериоза нужно провести его лечение. Вместе с малышом противогрибковую терапию рекомендуется пройти кормящей маме, даже если у нее нет симптомов.
Полость носа и околоносовые пазухи
Размеры полости носа у новорождённых и грудных детей относительно небольшие. Полость носа короче, уже и расположена ниже, по сравнению с другими возрастными группами, вследствие недоразвития лицевого скелета. Вертикальный размер носовой полости значительно уменьшен из-за отсутствия перпендикулярной пластинки решётчатой кости, формирующейся только к 6-летнему возрасту. Нижняя стенка полости носа тесно соприкасается с зубными зачатками в теле верхней челюсти, с чем связан риск развития остеомиелита верхней челюсти при воспалении полости носа и решётчатых пазух. Ускорение роста происходит уже в первом полугодии жизни и связано с интенсивным развитием черепа, главным образом верхнечелюстного отдела, и прорезыванием зубов.
Наряду с малыми размерами полости носа имеет значение резкое сужение носовых ходов, закрытых хорошо развитыми носовыми раковинами. Нижние носовые раковины расположены низко, плотно прилегают ко дну полости носа, вследствие чего нижние носовые ходы непроходимы для воздуха. Верхние и средние носовые ходы практически не выражены, дети вынуждены дышать через узкий общий носовой ход. В данной возрастной группе часто встречается выраженное затруднение носового дыхания, особенно при скоплении слизистого секрета или корочек в полости носа.
В результате несоответствия значительного объёма носовых раковин узкой дыхательной области острый ринит у новорождённых и грудных детей протекает тяжело, с преобладанием общих симптомов и частым развитием осложнений. Даже небольшое набухание слизистой оболочки узкой и маленькой полости носа приводит к прекращению носового дыхания. Дыхание ребёнка принимает характер «летучего»: дети дышат часто и поверхностно, но крылья носа не раздуваются, как при пневмонии. Сосание резко затруднено или невозможно, нарушен сон; ребёнок беспокоен, масса тела снижается, возможно присоединение диспепсии, гипертермии. Дыхание через рот приводит к аэрофагии с метеоризмом, ещё более затрудняющим дыхание и приводящим к нарушению общего состояния ребёнка. При заложенности носа ребёнок откидывает голову назад, чтобы было легче дышать , возможны судороги. В связи с выраженной наклонностью к генерализации любых воспалительных процессов у новорождённых и грудных детей острый ринит протекает как острый ринофарингит. При этом на мягком нёбе можно видеть покрасневшие, выдающиеся кпереди бугорки — закупоренные слизистые желёзки.
Для этой возрастной группы характерен так называемый задний насморк, обусловленный скоплением инфицированной слизи в задних отделах носа, связанный с затруднением отхождения секрета в носоглотку из-за особенностей строения хоан. На задней стенке глотки видны полоски вязкой мокроты, спускающейся из носа, гиперемия лимфоидных гранул задней стенки глотки; можно определить увеличенные затылочные и шейные лимфатические узлы.
Слизистая оболочка полости носа у детей раннего возраста очень нежная, хорошо васкуляризирована. Наблюдаемая у новорождённых складчатость слизистой оболочки носовой перегородки вскоре исчезает. Реснитчатый эпителий непосредственно переходит в многослойный эпителий преддверия носа. Важная особенность полости носа у новорождённых и детей первого полугодия жизни — отсутствие кавернозной (пещеристой) ткани в области свободного края нижней и средней носовой раковины. В связи с этим у детей этого возраста практически не бывает спонтанных носовых кровотечений, в отличие от старших детей. При появлении кровянистых выделений из носа необходимо провести тщательное обследование для исключения врождённой гемангиомы или инородного тела полости носа. По той же причине у новорождённых и детей первого полугодия жизни нецелесообразно применять сосудосуживающие капли в нос, действие которых рассчитано на рефлекторное сокращение кавернозной ткани носовых раковин. Редкость спонтанных носовых кровотечений также объясняют недоразвитием и глубоким расположением веточек носонёбной артерии и её анастомозов в передненижней части носовой перегородки (кровоточащая зона Киссельбаха).
Околоносовые пазухи у новорождённых недоразвиты и формируются в процессе развития лицевого скелета и роста ребёнка. При рождении имеются две околоносовые пазухи: хорошо развитая решётчатая пазуха (передние и средние клетки решётчатого лабиринта) и рудиментарная верхнечелюстная пазуха в виде узкой щели (дивертикул слизистой оболочки) у внутреннего угла глазницы в толще кости верхней челюсти. Лобная, клиновидная пазухи и задние клетки решётчатой кости находятся в зачаточном состоянии. В связи с этим из заболеваний околоносовых пазух у новорождённых и грудных детей преобладает поражение решётчатого лабиринта (этмоидит), протекающее особенно тяжело с орбитальными и септическими осложнениями.
Профилактика
Риск развития кандидозного стоматита особенно высок в первые 6 месяцев жизни малыша, так как его иммунная система только формируется. Для предотвращения заболевания важно соблюдать следующие правила:
- ополаскивать грудь чистой водой перед кормлением;
- предлагать малышу водичку после трапезы или срыгивания;
- строго соблюдать правила гигиены всем взрослым, контактирующим с ребенком;
- регулярно стерилизовать бутылочки и пустышки.
После перенесенного заболевания для профилактики повторного заражения стоит прокипятить все игрушки и детскую посуду. Если вещь нельзя обрабатывать горячей водой, рекомендуется промыть ее раствором соды.
Основная причинабелого неба у грудничка – скопление в ротовой полости остатков пищи после кормления. Следы от смеси или молока исчезают самостоятельно и перед следующей трапезой их не видно. Стойкий налет в большинстве случаев – признак кандидозного стоматита (молочницы). Это заболевание лечится с помощью местных и/или системных средств с антисептическим эффектом. На начальной стадии молочница неопасна, но при прогрессировании может приводить к образованию язвочек на слизистой оболочке и распространению инфекции.
ЛЕЧЕНИЕ
Лечение волчьей пасти только хирургическое. В раннем детском возрасте показана велопластика (сшивание мягкого неба) по причине небольших размеров ротовой полости. Далее, с ростом и развитием челюстей проводят уранопластика по Лимбергу. Послеоперационный режим рекомендует тщательный уход за ротовой полостью, употребление исключительно протертой пищи, щелочное питье, соблюдение постельного режима, дыхательную гимнастику. По истечении двух недель начинают комплекс упражнений и массаж мягкого нёба. Для исключения послеоперационной инфекции назначают антибиотики, при сильных болях – анальгетики.