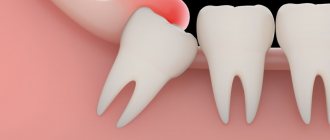
Лейкоплакия полости рта — заболевание, при котором наблюдается повышенное ороговение участков слизистой оболочки. Очаг может формироваться на поверхности языка, слизистой оболочке щек и уголков рта, на небе. Болезнь начинается с образования небольшого участка воспаления, который остается незамеченным ввиду отсутствия выраженных симптомов — может присутствовать только белесоватый или серый налет. Но по мере развития недуга очагов становится больше, а к налету присоединяются и другие признаки. Отличительной чертой является то, что убрать налет подручными средствами невозможно. Со временем пораженный участок грубеет, что существенно увеличивает риск развития злокачественной опухоли.
Матка и репродуктивные органы
Женская репродуктивная система представлена молочными железами и органами малого таза. Главной функцией этих органов является продолжение рода. Половые железы продуцируют регуляторные вещества, влияющие на развитие репродуктивной системы и других органов. Наиболее важными структурами являются яичники, в которых происходит созревание женских половых клеток. Во время овуляции половая клетка выходит из фолликула яичника и попадает в фаллопиеву трубу. Слияние мужской и женской половых клеток в этом органе приводит к формированию зачатка нового организма. Остальные этапы развития эмбриона происходят в просвете матки.
Матка представляет собой полый мышечный орган, расположенный рядом с прямой кишкой, влагалищем, яичниками и мочевым пузырем. Полость матки соединена с внешней средой с помощью цервикального канала и отверстия влагалища. Фаллопиевы трубы обеспечивают миграцию оплодотворенной яйцеклетки в матку. Прикрепление зародыша к внутреннему слою (эндометрию) органа необходимо для образования эмбриональных органов.
Основной частью шейки матки является узкий цервикальный канал, соединяющий влагалищное отверстие с полостью матки. Эта анатомическая структура необходима для транспортировки сперматозоидов в фаллопиевы трубы. Слизистая оболочка цервикального канала содержит большое количество желез, выделяющих специальную жидкость. К функциям цервикальной слизи гинекологи относят защиту от патогенных микроорганизмов и обеспечение транспортировки сперматозоидов. Гладкомышечные и эластичные волокна шейки матки обеспечивают расширение цервикального канала во время родов.
Лейкоплакия у взрослых: что это такое и как выглядит?
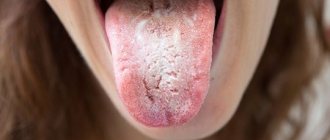
Симптомы лейкоплакии проявляются не сразу. Сначала могу появиться незначительные отёчные зоны, как правило, на внутренней стороне щёк. Область поражения может быть как одна, так и несколько, иногда их количество увеличивается. Пациент чувствует шершавость при касании поражённых зон языком, они могут вызывать сильный дискомфорт (зуд и жжение). Довольно часто, несмотря даже на наличие болезненных симптомов, пациенты крайне пренебрежительно относятся к проявлениям лейкоплакии, обращаясь лишь на более поздних стадиях заболевания.
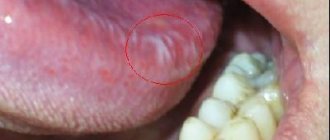
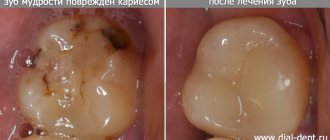
Прогрессируя, поражённые области покрываются твёрдым белым налётом, который легко удаляется, но через некоторое время появляется снова. Болезненных ощущений при этом они не вызывают. Отмечено, что патология часто сопровождается поражением грибка; а десятая часть случаев становится предвестников онкологических заболеваний. При этом лейкоплакия слизистой рта обычно остаётся на стадии доброкачественных опухолей, однако лейкоплакия языка (на фото) или расположенная в нижней части рта, гораздо опаснее.
К основным симптомам заболевания относят:
- появление новообразований сосочкообразной формы;
- уплотнение области, в которой расположено воспаление;
- быстрое увеличение поражённой площади;
- частое травмирование и кровотечение больных зон;
- развитие эрозий, язв, белой корки,
- значительное увеличение лимфатических узлов.
Причины возникновения
Точные причины возникновения лейкоплакии неизвестны. Гинекологи связывают этиологию этого заболевания с патологическими внешними и эндогенными влияниями. Так, значительное увеличение выработки эстрогена на фоне дефицита прогестерона может спровоцировать развитие болезни. Важную роль в формировании лейкоплакии играют наследственные факторы: определенные генетические мутации могут обуславливать эпителиальные изменения.
Возможные причины:
- Заболевания эндокринной системы. Железы внутренней секреции регулируют развитие всех органов, включая структуры репродуктивной системы. Наибольший риск развития лейкоплакии шейки матки связан с расстройством гипофиза и яичников. Заболевания щитовидной железы и надпочечников также могут осложняться поражением шейки матки.
- Хронические инфекции и воспалительные заболевания органов тазовой полости. В частности, папилломавирусная инфекция напрямую влияет на состояние эпителия шейки матки.
- Венерические инфекции, включая хламидиоз, гонорею и герпес. Заболевания, передающиеся половым путем, влияют на состояние наружных и внутренних половых органов.
- Механическое повреждение эпителия шейки матки, возникающее при травме, диагностических и лечебных процедурах. Искусственное прерывание беременности приводит к травматизации тканей.
- Мутация гена, отвечающего за подавление роста опухолевых клеток. Согласно исследованиям, мутация гена р53, контролирующего клеточное развитие, приводит к нарушению роста тканей.
В норме наружная оболочка шейки матки представлена многослойным неороговевающим эпителием. Определенные заболевания могут повлиять на внутреннюю структуру клеток эпителия. Изменение регуляции эпителиоцитов приводит к ороговеванию и утолщению наружного слоя оболочки. Предполагается, что одним из механизмов изменения клеток является экспрессия мутантного гена.
Что это такое
Считается, что лейкоплакия возникает на фоне хронического раздражения слизистой оболочки полости рта и является своего рода защитной реакцией организма. Это местная реакция и при контакте с больным человеком она не передается.
Заболевание не является таким уж безобидным, поскольку чаще всего возникает незадолго до развития раковой опухоли ротовой полости. Многие ошибочно полагают, что сама лейкоплакия — это рак, однако, это мнение неверно. Данное заболевание поражает эпителиальный покров ротовой полости в ответ на постоянные внешние раздражители, дополнительным толчком к его развитию служат авитаминоз, снижение уровня иммунитета и наличие хронических очагов воспаления в слизистой рта.
Лейкоплакия полости рта — это значительное поражение слизистой оболочки губ, языка, щек, верхнего и нижнего неба, проявляющееся ороговением (уплотнением) эпителиального покрова в той или иной степени. Врачи обычно относят лейкоплакию к заболеваниям, предшествующим развитию опухоли.
Наибольшему риску появления данного заболевания подвержены мужчины в возрастной категории от 30 до 70 лет, злоупотребляющие алкоголем, курящие и носящие зубные протезы. Возникает лейкоплакия не за один день, а ее развитие может быть растянуто на годы.
Факторы риска
Помимо непосредственных причин возникновения лейкоплакии шейки матки, гинекологи признают значимость определенных форм предрасположенности к болезни, связанных с наследственностью, индивидуальным анамнезом и образом жизни женщины.
Известные факторы риска:
- незащищенные половые контакты;
- нарушение менструального цикла;
- употребление алкогольных напитков и курение;
- радиационная терапия органов малого таза;
- недостаточное поступление витаминов и микроэлементов с пищей;
- заболевания обмена веществ;
- неконтролируемый прием гормональных препаратов;
- обнаружение лейкоплакии или карциномы шейки матки у близкой родственницы.
Устранение некоторых перечисленных выше факторов риска является эффективным методом профилактики заболевания.
Ведущие специалисты по лечению лейкоплакии вульвы в Южном Федеральном Округе
Ермолаева Эльвира Кадировна Является известным и признанным на Северном Кавказе специалистом по лечению лейкоплакии вульвы, влагалища и шейки матки, диагностике и лечению крауроза, склероатрофического лишая, эритроплазии Кейра и других заболеваний вульвы.Один из авторов метода регенерирующих микроинъекций для лечения лейкоплакии.К ней обращаются отчаявшиеся и измученные страданиями женщины.Опытный гинеколог, физиотерапевт-курортолог, врач УЗД.
Ермолаев Олег Юрьевич Кандидат медицинских наук, гинеколог-эндокринолог с 25-летним стажем и успешным опытом лечения дисплазии, крауроза и лейкоплакии вульвыСпособен видеть взаимосвязи, которые ускользают от остальных
О врачах Клиники подробно…
| МЕЖДУНАРОДНЫМ ПРИЗНАНИЕМ репутации и достижений Курортной клиники женского здоровья в разработке и внедрении эффективных и безопасных лечебных методик и качества предоставляемых медицинских услуг ЯВЛЯЕТСЯ НАГРАЖДЕНИЕ Курортной клиники женского здоровья в Пятигорске Международным СЕРТИФИКАТОМ КАЧЕСТВА SIQS в сфере медицины и здравоохранения. Международный Сократовский Комитет, Оксфорд, Великобритания и Швейцарский институт стандартов качества, Цюрих, ШВЕЙЦАРИЯ. |
Курортная клиника женского здоровья работает БЕЗ ВЫХОДНЫХ и праздничных дней:
понедельник — пятница с 8.00 до 20.00, суббота, воскресенье, праздничные дни с 8.00 до 17.00.
Лечение лейкоплакии вульвы в Пятигорске по предварительной записи не позднее чем за 3 дня по многоканальному телефону 8 (звонок по России бесплатный), или (для зарубежных звонков).
| ОНЛАЙН о лечении лейкоплакии вульвы в Пятигорске можно по адресу ЗАПИСЬ ОНЛАЙН на лечение лейкоплакии здесь. ЗАПИСЬ по интернету на лечение лейкоплакии здесь. Купить КУРСОВКУ на лечение можно по телефону или здесь. |
Бронирование курсовки
Врачами Курортной клиники женского здоровья наработан БОЛЬШОЙ ОПЫТ лечения лейкоплакии вульвы, лейкоплакии влагалища, лейкоплакии шейки матки природными лекарственными средствами и курортными факторами.
Мы принимаем женщин из всех городов России, ближнего и дальнего зарубежья.
Курортная клиника женского здоровья содействует в размещении и проживании женщин, женщин с детьми и семейных пар на время обследования и лечения.
ПРОЖИВАНИЕ в Пятигорске НЕ ВХОДИТ В СТОИМОСТЬ курса лечения и оплачивается отдельно.
Об условиях проживания и трансфере из аэропорта Минеральные Воды и железнодорожной станции Пятигорск подробно в статье «Проживание».
При необходимости бронирования жилья просьба согласовывать дату заезда не позднее чем за 7 дней.
Мы в полном ВАШЕМ РАСПОРЯЖЕНИИ при возникновении любых сомнений или пожеланий.
Классификация
Существуют два основных вида лейкоплакии шейки матки, отличающихся морфологическими и функциональными особенностями. Определение конкретного вида заболевания возможно только с помощью гистологического исследования. Разные морфологические формы лейкоплакии отличаются риском злокачественного перерождения.
Формы болезни:
- Простая лейкоплакия, характеризующаяся огрубением наружного слоя эпителия и избыточным делением клеток. Значительные морфологические изменения клеток базального слоя не выявляются.
- Пролиферативная лейкоплакия. Эта форма болезни характеризуется нарушением специализации клеток и появлением специфических морфологических изменений. Пролиферативная лейкоплакия считается предраковым состоянием.
Определение формы патологии необходимо для подбора лечения.
Виды лейкоплакии
Как лечить лейкоплакию, зависит от ее типа. Заболевание опасно тем, что патологические процессы в эпителии могут приобретать злокачественный характер и провоцировать онкологические новообразования.
На сегодняшний день медицина выделяет три категории лейкоплакии.
- Простая. Образования располагаются вровень с эпителием. Они, как правило, белого цвета, изменения носят доброкачественный характер.
- Пролиферативная. Выражается в плотных наростах, возвышающихся над эпителием. Различают бородавчатую и чешуйчатую форму.
- Эрозивная. Характеризуется трескающимися и кровоточащими очагами. Данная форма наиболее опасна, поскольку в структурах присутствуют атипичные клетки.
Симптомы
В большинстве случаев заболевание не проявляется симптоматически. Само по себе огрубение наружного эпителия шейки матки не приводит к нарушению функций органа, поэтому патология может долго оставаться недиагностированной. Обычно лейкоплакия становится случайной находкой во время гинекологического обследования.
Возможные симптомы:
- неприятные ощущения во время полового акта;
- боли во время менструации;
- кровянистые выделения;
- избыточные вагинальные выделения.
Появление частых маточных кровотечений, не связанных с менструацией, и боли может свидетельствовать о трансформации лейкоплакии в злокачественную опухоль.
Разновидности
Лейкоплакия ротовой полости может принимать различные формы в зависимости от причин её появления и течения заболевания. Основная классификация включает в себя следующие разновидности:
- плоская – наиболее распространённая форма, практически не имеющая симптомов. В подавляющем большинстве случаев пациент узнаёт о ней лишь во время стоматологического осмотра;
- веррукозная – следующая за плоской формой стадия, развивающаяся на фоне отсутствия должного лечения, а также при постоянном травмировании полости рта;
- эрозийно-язвеная – появляется при длительном игнорировании веррукозной формы, очень часто появляется заново;
- лейкоплакия курильщика – форма, специфичная для злоупотребляющих курением. Представляет собой утолщение на нёбе, в ряде случаев преобразуется в опухоль, однако при отказе от табака прогнозы чаще всего положительные;
- простая форма – наименее опасная форма, при которой обычно не бывает рецидивов;
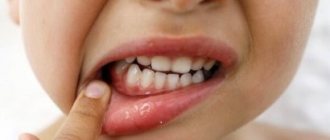
- мягкая форма – характеризуется зональными поражениями, вызванными чаще всего прикусыванием, поэтому чаще всего встречается у детей.
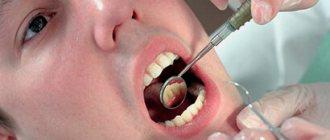
Диагностика
При обнаружении факторов риска болезни необходимо записаться на прием к гинекологу. Во время консультации врач спросит женщину о жалобах и изучит анамнестические данные. Затем проводится первичный осмотр половых органов, включающий пальпаторное исследование и использование зеркал для оценки состояния шейки матки. При обнаружении подозрительных изменений гинеколог назначает инструментальные и лабораторные исследования.
Дополнительные методы диагностики:
- Кольпоскопия – метод визуального обследования шейки матки. Врач просит пациентку расположиться в гинекологическом кресле. Через влагалищное отверстие в шейку матки осторожно вводится кольпоскоп, оснащенный оптикой и источником света. Гинеколог подробно изучает состояние эпителия органа. Обработка подозрительных участков раствором йода дает возможность обнаружить патологические изменения в тканях. При необходимости оптика заменяется видеокамерой, позволяющей специалисту видеть четкое изображение тканей органа на мониторе. Кольпоскопия является надежным и безопасным исследованием, не требующим обезболивания.
- Соскоб клеток эпителия шейки матки. Во время кольпоскопии врач вводит в полость органа специальный инструмент для забора клеток в подозрительной области. Цитологическое исследование полученного материала в лаборатории дает возможность оценить морфологические изменения и определить форму лейкоплакии. Цитология является надежным методом исключения злокачественного перерождения тканей.
- Биопсия шейки матки. При сильном огрублении эпителия врач не может получить клетки нижних слоев лейкоплакии с помощью соскоба. В этом случае ножевая биопсия является оптимальной диагностической процедурой. С помощью специального инструмента специалист иссекает нужный объем тканей. Цитологическое обследование биоптата также необходимо для исключения роста злокачественных клеток. Процедура проводится под местной анестезией. При необходимости гинеколог назначает полное выскабливание эпителия цервикального канала.
- Микробиологическое исследование материала. Полученные с помощью соскоба или мазка ткани могут быть использованы для исключения инфекции. Специальные питательные среды дают специалисту возможность идентифицировать возбудителя болезни.
- Анализ крови. В процедурном кабинете медсестра производит забор венозной крови у пациентки. Лабораторное исследование материала проводится для обнаружения признаков воспаления и инфекции. Серологические реакции, направленные на поиск специфических иммуноглобулинов, необходимы для исключения венерических заболеваний. При подозрении на ВПЧ-инфекцию проводится поиск участков ДНК вируса с помощью полимеразной цепной реакции (ПЦР).
Объем диагностики зависит от результатов кольпоскопии и общего осмотра. Основной задачей является исключение риска злокачественного перерождения тканей.
Лейкоплакия представляет собой гиперкератоз слизистой оболочки рта (СОР), сопровождающийся воспалением стромы и возникающий, как правило, в ответ на хронические экзогенные и эндогенные раздражения [12, 22, 29].
Лейкоплакия относится к одной из разновидностей кератозов, характеризующихся хроническим течением и поражающих СОР и красную кайму губ [2] под действием эндогенных и экзогенных факторов.
Лейкоплакия обычно диагностируется в среднем возрасте, распространенность заболевания увеличивается с годами. На долю идиопатической лейкоплакии полости рта приходится 10% случаев, а лейкоплакии, вызванной экзо- и эндогенными факторами, — 90% [49]. Чаще болеют мужчины [44].
Этиология и патогенез.
Несмотря на множество работ, посвященных лейкоплакии, вопрос об ее этиологии до сих пор остается открытым [20, 23, 33, 43]. Установлено, что появление участков лейкоплакии на СОР провоцируют слабые, но длительно действующие раздражители [36]: горячая или острая пища, крепкие спиртные напитки, табак и бетель, метеорологические (холод, ветер) и профессиональные факторы (анилиновые краски и лаки, пек, каменноугольные смолы, фенол, некоторые соединения бензола, формальдегид, продукты сухой перегонки угля, пары бензина, бром и др.) [7].
К основным экзогенным причинам нарушения кератинизации слизистой рта относят употребление алкоголя, горячей, острой и пряной пищи, а также курение [4, 45].
В последнее время выявлена взаимосвязь между наличием вирусной инфекции (а именно вируса папилломы человека — ВПЧ), возможным началом развития лейкоплакии и впоследствии ее озлокачествлением [2, 18, 35].
Хроническая травматизация СОР острыми краями разрушенных зубов и неправильно изготовленными протезами может привести к ограниченному гиперкератозу и возникновению лейкоплакических бляшек. Возникающий при наличии в сплаве протеза разнородных металлов гальванический ток также может способствовать нарушению кератинизации слизистой оболочки [5, 16]. При локализации лейкоплакии на красной кайме губ имеет значение хроническая травма сигаретой, трубкой, мундштуком [16, 46].
Лейкоплакия является профессиональным заболеванием лиц, работающих на химическом производстве и в горячих цехах [40].
Эндогенные факторы также оказывают огромное влияние на возникновение и клиническое течение лейкоплакии.
Установлена взаимосвязь между возникновением лейкоплакии и стрессом, гормональными расстройствами [10], наличием патологии желудочно-кишечного тракта (ЖКТ) [9, 15], недостатком витаминов А, Е, B12 [24, 27, 38, 47, 48], а также генетической предрасположенностью [13, 14, 19, 32].
Прослеживается связь возникновения и развития лейкоплакии с хронической кандидозной инфекцией [31, 54].
У некоторых пациентов выявляются эндокринные заболевания, в частности диабет типов 1 и 2. В качестве причин возникновения лейкоплакии указывают колебания уровня соотношения половых стероидных гормонов, связанные с возрастной инволюцией, что нарушает процессы метаболизма и синтеза белка и, в свою очередь, снижает устойчивость тканей к воздействию неблагоприятных факторов, но прямой корреляции между этими факторами и возникновением лейкоплакии не прослеживалось [10, 15].
Вопрос о связи между наличием лейкоплакии и ВПЧ остается спорным, хотя у многих пациентов с лейкоплакией обнаруживается ВПЧ 16-го типа [2, 39, 42, 51].
Классификация лейкоплакии СОР
По современной классификации ВОЗ 10-го пересмотра (1999), различают гомогенную и негомогенную лейкоплакию. Негомогенная лейкоплакия, в свою очередь, подразделяется на эритроплакию, узелковую, пятнистую и веррукозную лейкоплакию [19, 22, 28, 34, 50]. Накоплены данные о том, что негомогенная лейкоплакия, особенно пятнистая, в 50% случаев представляет собой дисплазию эпителия и характеризуется высокой частотой малигнизации [8].
В 2005 г. ВОЗ приняла еще 1 классификацию заболеваний головы и шеи, в которой появляется понятие «эпителиальный предрак» [52], к которому, в свою очередь, относят эритроплакию и лейкоплакию СОР. Согласно этому, лейкоплакия гистологически подразделена на очаговую эпителиальную гиперплазию (без атипии), дисплазию низкой, средней и высокой степени. Для последних 3 видов лейкоплакии было введено понятие «плоскоклеточная интраэпителиальная неоплазия» (Squamous Intraepithelial Neoplasia — SIN) от 1 до 3 степеней тяжести. Главная особенность классификации SIN —четкое отображение каждого этапа злокачественной трансформации эпителия СОР [53].
Следует отметить, что эта классификация является в первую очередь патоморфологической и дополняет собственно клинический диагноз.
Гистологическое строение неизмененного эпителия СОР
Неизмененный некератинизированный многослойный плоский эпителий СОР включает в себя базальную мембрану, базальный слой, представленный 1 рядом клеток, имеющих цилиндрическую либо кубическую форму; дальше следуют парабазальный клеточный слой, состоящий из 1—2 рядов клеток, расположенных над базальными и не имеющих связи с базальной мембраной, потом — шиповатый слой, который содержит 5—6 рядов крупных, неправильной формы клеток с отростками, затем отмечается уплощение клеток и их превращение в плоские. На твердом небе, спинке языка и деснах в ороговевшем эпителии к шиповатому слою прилежит зернистый, состоящий из клеток удлиненной формы с кератиносомами и кератогиалиновыми гранулами, а также роговой слой с рядами ороговевших клеток, в которых ядра и цитоплазматические органеллы не выявляются. Цитологически от базального к поверхностному кератиновому слою эпителия отмечается прогрессивное уменьшение ядерно-цитоплазматического соотношения и накопление внутриклеточного кератина [3].
Клинико-морфологическая характеристика лейкоплакии
Клиническая картина лейкоплакии зависит как от формы заболевания и вызывающего ее фактора, так и от локализации. Лейкоплакия — заболевание хроническое; больные часто не могут уточнить момент его начала. Клинически лейкоплакия проявляется гиперпластическими процессами в многослойном плоском эпителии под воздействием разных повреждающих агентов и выражается в формировании поверхностного гиперкератоза. Парабазальный, базальный и поверхностные слои эпителия изменяются. Клинически лейкоплакия имеет несколько форм, гистологически может характеризоваться различными нозологическими процессами — от доброкачественного гиперкератоза до инвазивной плоскоклеточной карциномы. Поэтому все иссеченные ткани обязательно должны быть направлены на патоморфологическое исследование, которое должно включать в себя гистологическое и иммуногистохимическое (ИГХ) исследование.
ИГХ-исследование представляет собой метод идентификации специфичных антигенных свойств злокачественных опухолей. ИГХ-методы используются для локализации того или иного клеточного или тканевого компонента (антигена) in situ
посредством связывания его с мечеными антителами и являются неотъемлемой частью современной диагностики рака, обеспечивая обнаружение в тканях различных клеток, маркеров пролиферации, клеточной зрелости, факторов акантоза.
В дальнейшем для визуализации антигенов используют специфические антитела и реагенты.
Лейкоплакия — это сугубо клинический термин; в настоящее время он не используется для морфологического описания. При лейкоплакии можно выявить 4 вида изменений: очаговую эпителиальную гиперплазию; плоскоклеточную интраэпителиальную неоплазию 1-й степени (SINI), плоскоклеточную интраэпителиальную неоплазию 2-й степени (SINII) и плоскоклеточную интраэпителиальную неоплазию 3-й степени (SINIII) [17].
При очаговой эпителиальной гиперплазии отмечают увеличение толщины эпителия в связи с увеличением одного из компонентов базального, шиповатого (акантоз) или поверхностного (гипер- и паракератоз) слоев. Она может сопровождаться воспалительными и реактивными цитологическими изменениями.
При плоскоклеточной интраэпителиальной неоплазии I степени в эпителии имеются клетки с незначительно измененными цитологическими характеристиками; изменения ограничены нижней третью эпителия; при этом сохраняется нормальное созревание эпителиальных клеток в верхних 2/3 эпителия. Могут выявляться ограниченные базальным слоем митозы нормальной конфигурации, также возможен гиперкератоз.
При плоскоклеточной интраэпителиальной неоплазии II степени измененные клетки с атипическими цитологическими характеристиками отмечаются уже в нижней и средней трети эпителия. В ядрах определяются крупные ядрышки; таким образом, более выражена клеточная атипия. Дифференцировка клеток и тканей сохранена в верхней трети слизистой оболочки, митозы отмечаются в промежуточном и парабазальном слоях.
При плоскоклеточной интраэпителиальной неоплазии 3-й степени (SIN III) в активно пролиферирующих клетках выявляют митотическую активность; они занимают более 2/3 эпителиального слоя. Однако в них нет цитологической атипии, характерной для карциномы in situ
. Дифференцировка клеток сохранена в поверхностных слоях. Может присутствовать гиперкератоз. По мере нарастания неопластических изменений в эпителии в подлежащей дерме усиливаются воспалительные явления, сопровождающиеся инфильтрацией лимфоцитами.
Клинически процесс обычно начинается с так называемой предлейкоплакической стадии, которая характеризуется воспалением участка СОР. На красной кайме губ эту стадию наблюдают редко [12].
После этого происходит ороговение, развивается так называемая плоская, или простая, форма лейкоплакии, представляющая собой равномерное ороговение ограниченного участка слизистой оболочки, которое является результатом гиперплазии эпителия и сопровождается хроническим воспалением стромы. Наиболее часто данная форма лейкоплакии локализуется на слизистой оболочке щек, по линии смыкания зубов и в углах рта, на языке. Пораженные участки слизистой могут иметь разную форму; так, возможно ороговение ограниченного участка слизистой оболочки щеки в виде полос с четкими границами и неправильными очертаниями, не снимающееся при соскабливании.
Субъективные ощущения при плоской лейкоплакии почти отсутствуют. Пациенты могут отмечать косметический недостаток в виде белесоватого участка слизистой или шероховатость. Заболевание характеризуется разной степенью утолщения эпителиального слоя и вовлечением в хронический воспалительный процесс собственной пластинки СОР; клинически воспалительная реакция имеет вид хронического воспаления или не проявляется вовсе. Важным признаком данной формы лейкоплакии является то, что участки СОР, подвергшиеся ороговению, не возвышаются над окружающими тканями.
Патоморфологически эта форма лейкоплакии описывается как очаговая эпителиальная гиперплазия, при которой проявления гиперкератоза чередуются с паракератозом. Если ороговение носит характер паракератоза, наиболее выражены явления акантоза. Собственная пластинка СОР в зоне поражения имеет воспалительный инфильтрат из мононуклеарных клеток и плазмоцитов, который чередуется с очагами фиброза и склероза. Соединительная ткань полнокровная, отечная, разрыхленная. Выражен парабазальный слой эпителия. Толщина шиповидного слоя — 40—50 рядов клеток, отмечается акантоз.
Таким образом, паракератоз при плоской лейкоплакии чаще сочетается с эпителиальной гиперплазией, при которой базальная мембрана остается хорошо определяемой в виде линии, отделяющей утолщенный эпителий от подлежащей стромы.
Плоская форма лейкоплакии может протекать годами без изменений или может переходить в веррукозную форму.
Веррукозная лейкоплакия — особая форма лейкоплакии. Основной ее клинический признак — значительно возвышающийся над уровнем СОР и резко отличающийся от нее по цвету участок выраженного ороговения. Очаги гиперкератоза имеют яркий молочно-белый цвет.
Различают бляшечную и бородавчатую формы веррукозной лейкоплакии [30]. При бляшечной форме определяются ограниченные молочно-белые, иногда — соломенно-желтые округлые образования с четкими контурами, возвышающиеся над окружающей слизистой оболочкой. Наиболее выраженную склонность к злокачественной трансформации имеет веррукозная лейкоплакия с бородавчатыми разрастаниями [1, 8, 21, 26].
Бородавчатая разновидность веррукозной лейкоплакии характеризуется плотными серовато-белыми бугристыми образованиями, возвышающимися на 2—3 мм над уровнем слизистой оболочки; она обладает бо́льшим потенциалом к озлокачествлению, чем бляшечная. Ряд зарубежных и отечественных авторов отмечают, что именно веррукозная лейкоплакия в 70% случаев трансформируется в плоскоклеточный рак [6, 8, 11, 25, 37].
Гистологически эпителиальный покров слизистой оболочки резко утолщен за счет разрастания рогового и зернистого слоев. В цитоплазме клеток зернистого слоя увеличивается количество кератогиалина. Самые поверхностные клетки имеют вид тонких чешуек с плотной гомогенной эозинофильной протоплазмой и дегенерирующими ядрами. Тонкие соединительнотканные сосочки глубоко вдаются в толщу покровного эпителия. Акантоз выражен; в подлежащей, отечной и разрыхленной, соединительной ткани определяются хроническое воспаление, гиперемия, клеточная инфильтрация. При веррукозной лейкоплакии обнаруживают выраженный гиперкератоз, редко сочетающийся с небольшими очагами паракератоза; иногда в патологический процесс вовлечен блестящий слой; зернистый слой состоит из 4—5 рядов клеток с хорошо выраженными гранулемами, шиповатый слой — из 8—12 рядов клеток. Возможно выявление атипичных клеток. В отдельных случаях акантоз сопровождается удлинением и расширением эпителиальных выростов. Наблюдают изменения клеток шиповатого слоя. Клетки — разной величины и формы, имеют крупные гиперхромные ядра, содержащие в среднем 2—4 крупных ядрышка.
Эрозивная форма лейкоплакии — самая злокачественная [41]. При эрозивной форме лейкоплакии появляются трещины и эрозии, которые неизбежно подвергаются механическому и термическому воздействию.
Эрозии возникают как результат травмирования очагов лейкоплакии простой и веррукозной форм механическими и термическими факторами. Как правило, это наблюдается на слизистой оболочке языка, щек, красной каймы губ. При усилении ороговения, появлении инфильтрации в основании кровоточащей и незаживающей эрозии можно говорить об озлокачествлении процесса.
Гистологическое исследование показывает, что слизистая оболочка утолщена, расширены шиповидный слой и межклеточные пространства. Тяжи эпителия глубоко вдаются в толщину соединительнотканного слоя, разграничивая вытянутые, тонкие сосочки — акантоз. Эпителий местами разрыхлен; в местах потери эпителия формируются эрозии. Наблюдается хроническое воспаление в собственной пластинке слизистой оболочки, выражена межклеточная инфильтрация с примесью плазматических клеток и мононуклеарных клеток.
При подозрении на плоскоклеточный рак гистологическая картина характеризуется появлением участков гиперкератоза овальной формы с так называемыми «раковыми жемчужинами». Определяются комплексы атипичных клеток плоского эпителия с инвазивным ростом в собственную пластинку слизистой оболочки. Атипичные клетки имеют цитологические признаки злокачественности, включая высокое ядерно-цитоплазматическое соотношение, выраженные 1 или несколько ядрышек, ядерную гиперхромазию и плеоморфизм, патологические митозы.
Таким образом, заключение патоморфолога будет содержать не клинический диагноз, а диагнозы (SIN), такие как очаговая эпителиальная гиперплазия, плоскоклеточная эпителиальная неоплазия разной степени (от 1-й до 3-й), наличие или отсутствие атипичных клеток, гиперкератоз, веррукозная лейкоплакия или плоскоклеточный рак [17].
Исходя из вышеизложенного, лейкоплакия — клинический термин. Патоморфологическое заключение содержит описание в соответствии с классификацией ВОЗ 2005 г.: описана степень поражения слизистой оболочки в зависимости от глубины. Наличие гиперкератоза и гиперплазии следует рассматривать как подтверждение клинического диагноза «лейкоплакия». Ведущим клиническим признаком веррукозной лейкоплакии являются сильно возвышающиеся над окружающей слизистой очаги гиперкератоза, а при язвенно-эрозивной — очаги эрозий.
Если описаны частые митозы, скопление атипичных клеток с несколькими ядрами большого размера, можно говорить о карциномеinsitu
. Лейкоплакия рассматривается как предраковое заболевание. Наиболее склонны к озлокачествлению веррукозная и эрозивно-язвенная ее формы, поэтому при хирургическом лечении патоморфологическое исследование, включая ИГХ, является обязательным.
Лечение
Метод лечения зависит от формы лейкоплакии и индивидуального анамнеза пациентки. Из-за высокого риска трансформации патологии в карциному рекомендуется удалять очаг измененных тканей. В некоторых случаях гинеколог назначает медикаментозную терапию. Назначаемые лекарственные средства могут включать антибиотики и противовоспалительные медикаменты. Лечение первопричины болезни позволяет предотвратить развитие рецидива.
Методы удаления патологии:
- Криохирургия – применение холода для уничтожения пораженного эпителия. Во время процедуры пациентка находится в гинекологическом кресле. После введения расширителя в шейку матки хирург использует специальный зонд, наконечник которого охлаждается с помощью жидкого азота. Деструкция лейкоплакии занимает 5-10 минут. Криохирургия не сопровождается травматизацией тканей или сильной болью.
- Радиоволновая деструкция. Специальный аппарат, вводимый в шейку матки, оказывает воздействие на ткани. Это безопасный и быстрый метод лечения, характеризующийся низким риском осложнений.
- Другие методы малоинвазивного удаления недуга, включая химическое прижигание и аргоноплазменную коагуляцию. Длительность реабилитации после таких вмешательств не превышает 2 месяцев.
Если гинеколог обнаруживает признаки злокачественного перерождения лейкоплакии, назначаются радикальные методы хирургического лечения. Врачу необходимо удалить не только патологический очаг, но и окружающие его клетки. Это важно для предупреждения миграции аномальных клеток в соседние ткани.
Другие методы хирургического лечения:
- Конизация шейки матки. С помощью специального инструмента специалист оказывает радиоволновое воздействие на орган и удаляет пораженную часть шейки матки. Это малотравматичная процедура, позволяющая сохранить репродуктивную функцию.
- Ампутация шейки матки – удаление пораженного сегмента органа. Недостатком метода является высокая степень травматизации тканей, однако операция позволяет сохранить целостность репродуктивной системы.
Во время лечения болезни врач просит пациентку воздержаться от половых контактов и приема гормональных контрацептивов.
Профилактика и прогноз
В большинстве случаев прогноз благоприятный. Отсутствие папилломавирусной инфекции и дисплазии указывает на низкий риск злокачественного перерождения тканей. Проведение хирургического вмешательства позволяет не только устранить риск озлокачествления органа, но и сохранить репродуктивную функцию. После лечения гинеколог регулярно проводит обследования для исключения риска рецидива.
Простые врачебные рекомендации позволяют уменьшить вероятность возникновения лейкоплакии и других заболеваний половой системы. Методы профилактики направлены на изменение образа жизни и устранение негативных внешних факторов.
Основные методы профилактики:
- использование гормональных препаратов только под контролем врача;
- регулярное прохождение гинекологических обследований;
- ведение календаря менструального цикла и обращение к врачу при появлении расстройств;
- отказ от алкогольных напитков и сигарет;
- своевременное лечение хронических заболеваний половых и эндокринных органов;
- использование латексного презерватива;
- половой акт только с проверенным партнером (ВПЧ-инфекция может передаваться даже при использовании презерватива).
Консультация гинеколога или онколога поможет женщине узнать больше о факторах риска лейкоплакии и методах лечения этого заболевания. При необходимости врач сразу проводит обследование и исключает наличие подозрительных изменений в шейки матки.
Разумные ограничения при лейкоплакии
При лейкоплакии вульвы, влагалища и шейки матки крайне НЕЖЕЛАТЕЛЬНО принимать горячие общие ванны, длительно находиться под солнцем и загорать (независимо от активности Солнца, наличия/отсутствия и вида купального костюма).
ТЕПЛОВЫЕ ПРОЦЕДУРЫ и инсоляция (прием солнечных ванн в естественных условиях и солярии) повышает выработку эстрогенов (женских половых гормонов), избыток которых стимулирует онкологические процессы.
- Отзывы о лечении лейкоплакии вульвы в нашей Клинике
- О Клинике
- Коллектив Клиники
- Профилактика женских болезней
- Что такое гомеопатия?
- Как подготовиться к приёму гинеколога?
Наша Профильная клиника по лечению лейкоплакии работает БЕЗ ВЫХОДНЫХ и праздничных дней:
понедельник — пятница с 8.00 до 20.00, суббота, воскресенье, праздничные дни с 8.00 до 17.00.
Лечение лейкоплакии вульвы в Пятигорске по предварительной записи не позднее чем за 3 дня по многоканальному телефону 8 (звонок по России бесплатный), или (для зарубежных звонков).
| ОНЛАЙН о лечении лейкоплакии в Пятигорске по адресу ЗАПИШИТЕСЬ ОНЛАЙН на лечение лейкоплакии здесь. ЗАПИШИТЕСЬ по интернету на лечение лейкоплакии здесь. Купите курсовку на лечение по телефону или здесь. |
Бронирование
Подразделы<
- Программа №1. Лечение воспалительных и инфекционных заболеваний малого таза
- Программа №2. Лечение недержания мочи, опущения и выпадения матки и влагалища
- Программа №3. Лечение женского бесплодия эндокринного (гормонального) и смешанного генеза
- Программа №4. Лечение эрозии, эндометриоза, лейкоплакии, дисплазии, полипов, кисты шейки матки (кисты матки)
- Программа №5. Лечение миомы матки
- Программа №6. Лечение цервицита и эндоцервицита
- Программа №7. Послеродовая реабилитация и вумбилдинг
- Программа №8. Лечение хронического цистита
- Программа №9. Лечение тяжелого течения климакса
- Программа №10. Лечение мастопатии
- Программа №11. Лечение эндометриоза
- Программа №12. Лечение гидросальпинкса
- Программа №14. Комплексное лечение синдрома поликистозных яичников
- Программа №15. Преконцепционная подготовка к ЭКО, ИКСИ
- Программа №16. Как убрать живот
- Программа №17. Лечение крауроза
- Программа №18. Лечение лейкоплакии вульвы