Занятие 16. Классификация пломбировочных материалов, требования к пломбировочным материалам. Лечебные прокладки. Материалы для временного пломбирования зубов.
ЦЕЛЬ ПЛОМБИРОВАНИЯ – герметичное закрытие дефекта, воссоздание функции, анатомической формы, цвета и прозрачности зуба.
- Биологическая совместимость (безвредность для твердых тканей, пульпы, слизистой оболочки рта и всего организма вцелом).
- Химическая стойкость. Устойчивость к воздействию ротовой жидкости, жидкой пищи.
- Устойчивость к механическим нагрузкам
- Устойчивость к истиранию
- Хорошая связь с тканями зуба (микромеханическая или химическая адгезия)
- Длительное сохранение объема и формы
- Минимальная зависимость от влаги в процессе пломбирования и отверждения
- Низкая теплопроводность
- Коэффициент теплового расширения, сходный с коэффициентом теплового расширения твердых тканей зуба
- Хорошие эстетические качества
- хорошие манипуляционные свойства
- Рентгеноконтрастность
- Противокариозный эффект
- длительный срок годности, отсутствие особых условий хранения и транспортировки.
Что это такое
Стоматологические лечебные прокладки бывают трех видов: лайф, дейкал и кальципульп. Каждый из материалов в своем составе имеет определенный процент гидроксида кальция. Прокладка лечебная Life имеет самый большой процент содержания основного компонента, поэтому применяется как для прямого, так и для непрямого покрытия пульпы, а также как основа под любой композитный материал для пломбирования зубов.
В стоматологии лечебная прокладка, это не готовое изделие, а материал в виде пасты, которая застывает после ее наложения на поверхность. Материал вида Life отличается возможностью рентгеноконтраста, повышенными показателями прочности и лечебными свойствами.
Профилактический и терапевтический эффект достигается благодаря свойствам гидроксида кальция. Щелочная реакция, характерная для гидроксида кальция, восстанавливает кровообращение и способствует интенсивному образованию заместительного дентина. Также прокладка выполняет защитную функцию для предупреждения повреждения пульпы при проведении лечения, требующего препарирования тканей.
Новые варианты при лечении глубокого кариеса
В лечении кариозных процессов важно не только владеть мануальными навыками и быть в курсе новинок пломбировочных материалов, но и также знать биологические особенности кариеса и пульпы зуба. Больше не существует необходимости препарировать зуб, далеко выходя за границы здоровых тканей, напротив, с развитием адгезивной стоматологии, мы стараемся производить иссечение тканей максимально консервативно. Даже удаление тканей, которые потенциально могут быть инфицированы, остается под вопросом.
Данная статья обсуждает лечение глубокого кариозного процесса, а также пытается ответить на некоторые вопросы, поставленные в стоматологической литературе. Необходимо ли удалять все кариозные ткани в каждом клиническом случае (даже когда экскавация близко к пульповой камере)? Может ли кариозный процесс быть остановлен? Какой вид пломбировочного материала обеспечит самый лучший результат для пациента?
Традиционные концепции
В классическом тексте (1908) G.V.Black писал: «Лучше обнажить пульпу зуба, чем оставить ее закрытой лишь слоем размягченного дентина». В тоже самое время Black утверждал, что дантисты должны понимать патанатомию и патофизиологию кариозного процесса, иначе они могут считать себя лишь механиками. Конечно же, стоматологическая наука продвинула наше понимание о кариозном процессе и возможности герметичного пломбирования с воссозданием борозд и фиссур. Сам G.V. Black возможно опроверг бы свое высказывание 100 лет спустя.
Традиционная концепция полного удаления кариозных тканей при глубокой полости была поставлена под сомнение. Абсолютное удаление всех измененных тканей может не являться обязательным для остановки кариозного процесса. Хорошо известно, что бактерии в дентине вызывают воспаление в пульпе. Однако этот слабый воспалительный процесс может быть стимулятором регенерации. Оставление небольшого количества кариозных тканей под пломбой необязательно пагубно повлияет на успех лечения. Короткие исследования от 36 до 45 месяцев показали, что надежно запломбированные полости с кариозным дентином, показали малый процент рецидива и абсолютное снижение числа микроорганизмов. Реминерализация оставшегося кариозного дентина доказана и биохимически, и рентгенологически. В данных исследованиях применялись прокладки с гидроокисью кальция.
Оставление кариозных тканей под пломбой весьма противоречивая концепция. Традиционный подход непрямого покрытия пульпы обычно требует временного пломбирования. Спустя несколько недель или месяцев, зуб повторно раскрывают, удаляют оставшиеся кариозные ткани и пломбируют повторно уже постоянно.
При непрямом методе деминерализованные ткани оставляются в самых глубоких местах полости для предотвращения вскрытия пульпы. Применение такого метода ограничивается пациентами без симптомов воспаления и патологии пульпы. Полное удаление всех кариозных тканей со стенок пульповой камеры необходимо для контроля микроподтека. Поражение может медленно или быстро прогрессировать. Клинически, рентгенологически и бактериологически доказано, что кариозный процесс останавливается. В таких случаях герметичная, хорошо прилегающая по краям реставрация является необходимым условием успешного исхода.
Классическое непрямое покрытие пульпы имеет относительно высокий процент клинического успеха, обнажение пульпы обычно избегается и зуб не беспокоит. Дентин во время второго раскрытия описывается как более сухой, твердый и темный. Со стороны микробиологических анализов обнаруживается уменьшение бактериальной обсемененности. Также существует вероятность, что успех такого лечения будет зависеть и от выбранного материала для пломбирования, но по этому поводу проведено слишком мало исследований. «Действительно, осторожный доступ может быть предпочтителен перед радикальной экскавацией, потому что пульпа обнажается гораздо реже, а герметичное отграничение дентина от микрофлоры полости рта останавливает развитие кариозного процесса. Восстановительные процессы склерозирования дентинных канальцев и образования третичного дентина стимулируются, тем самым снижая проницаемость оставшегося дентина. Микроорганизмы блокируются с одой стороны герметично поставленной пломбой, а с другой — сниженной проницаемостью дентина.
Смена ориентиров
Всеми давно принято, что использование силантов защищает подлежащие структуры зуба, предотвращая аккумуляцию зубного налета и потерю минералов. Совсем недавно, полученные доказательства показали, что купирование неполостных кариозных изменений возможно с применением силантов. Но пока данный неинвазивный способ лечения начального кариеса широко не внедрен в стоматологическую практику.
Конечный результат консервативного иссечения и полной экскавации был тщательно сравнен. В данном исследовании в случаях, когда постановка временной пломбы была возможна, глубокая экскавация не проводилась. На дне пульповой камеры оставлялся мягкий, влажный и дисколорированный дентин. Поверх кариозного дентина накладывалась прокладка из гидроокиси кальция, которая затем закрывалась временной пломбой из стекло-иономерного цемента. Спустя 8-12 недель полость заново раскрывалась с целью проведение окончательной экскавации. Прокладка гидроокиси кальция накладывалась еще раз, и зуб восстанавливался композитным материалом. Авторы наблюдали гораздо меньшее число вскрытых пульповых камер при проведении пошагового удаления кариозных тканей, нежели при полной радикальной экскавации.
Кроме того, при оценке отдаленных результатов спустя 1 год, приведенная методика также оказалась более успешной. Такие результаты в очередной раз поставили акцент на важности сохранения дентинного барьера между пульпой и полостью, даже если в нем остаются кариозные очаги.
Совсем недавно необходимость пошагового удаления кариозного дентина снова обсуждалась. Непрямое покрытие пульпы — простая, хорошо встречаемая пациентами, менее дорогая, чем эндодонтия, процедура. Хотя часть микроорганизмов может оставаться активной, этого редко достаточно для развития рецидива: отложение третичного дентина также останавливает процесс распада. Весь инфицированный дентин должен быть полностью удален со всех стенок, однако, может быть немного оставлен по дну полости. Радикальное удаление измененного дентина не является обязательным во всех клинических случаях, так как установленная герметично пломба надежно закрывает полость от микрофлоры полости рта.
Лечебные прокладки: эффект на пульпу зуба
Прокладки достаточно часто устанавливаются под реставрацию для снижения потенциальной полеоперационной чувствительности. Для идеальной прокладки важны следующие характеристики:
1. Способность материала уничтожать микроорганизмы 2. Индукция минерализации 3. Осуществлять плотное прилегание и изоляцию
Послеоперационная чувствительность частично связана с остаточной толщиной дентина (RDT) после препарирования и присутствия некоторого числа микроорганизмов на стенках полости. Никакой материал не сможет защитить пульпу лучше, чем собственный дентин. Остаточная толщина дентина по дну полости является одним самых важных факторов для защиты пульпы от токсинов. Толщина в 0,5 мм сокращает эффект токсинов на 75%, 1мм – 90%, сохранение 2 мм и более – приводит к невероятно малой реакции пульпы или вообще ее полном отсутствии. В ситуациях, когда остается около 0,5 мм применение прокладок особенно важно. Со снижением толщины дентинного слоя снижается выживаемость одонтобластов и сохранность репаративных механизмов.
Реактивное восстановление дентина наблюдалась под полостями как с RTD выше 0,5 мм, так и с RTD меньше 0,25 мм. Однако максимальная активность наблюдалась под полостями с RTD от 0,5 до 0,25. Также восстановление дентина находилось под влиянием выбранного материала (от большего к меньшему: гидроксид кальция, композит, модифицированный СИЦ и цинк-оксид эвгенол). Одонтобласты сохранялись при RTD больше 0,25 мм.
Гидроксид кальция используется в качестве материала для прокладок с 1920-х годов. Благодаря своему pH равному 11, гидроксид кальция сам по себе является бактерицидным, а также нейтрализует кислые продукты бактерий. Высокий pH создает хорошие условия для репарации дентина. Вдобавок, гидроксид кальция обладает способностью мобилизовать факторы роста дентинного матрикса, вызывающего образование нового дентина. Гидроксид кальция является идеальным прокладочным материалом для очень глубоких полостей как при прямом, так и непрямом покрытии пульпы.
Адгезивные смолы могут быть слишком кислыми и вызывать раздражение пульпы. А многие дентинные бондинговые агенты и модифицированные СИЦ вообще токсичны для ткани пульпы. Также прокладки из гидроокиси кальция показывают высокий потенциал для восстановления мягкой ткани зуба, по сравнению с цементами и смолами.
К сожалению, самоотверждаемые прокладки из гидроокиси кальция высоко растворимы и могут рассасываться с течением времени. Традиционные гидроокисные прокладки легко растворяются во время кислотного травления. Компоненты бонда: вода, ацетон, спирт также могут разрушительно действовать на свойства прокладок из кальция. Герметичное закрытие полости поможет стабилизировать поражение и остановить кариозный процесс. Таким образом, если планируется постановка композитной пломбы, поверх гидрооксидной прокладки следует устанавливать защитную прокладку из СИЦ.
Реставрационные материалы, которые обладают антимикробными свойствами, особенно полезны при малоинвазивных и других видах стоматологического вмешательства. Некоторые исследования показывают, что модифицированные СИЦ практически одинаковы с обычными гидроокись кальциевыми прокладками. Оставленный мягким, деминерализованным дентин становится вновь минерализованным после покрытия СИЦ. Это происходит в основном благодаря высвобождению фтора и наличия фосфата кальция в цементе. Этот феномен также называют «лечение пораженного дентина». Однако в некоторых других исследованиях модифицированный СИЦ пагубно влиял на однотобласты, сокращая их количество. Поэтому перед внесением модифицированного СИЦ в глубокую полость рекомендуется проложить хотя бы тонкий слой гидроокиси кальция. Это позволяет осуществить пульпу от повреждения и бактериального микроподтека.
В последние несколько лет проведена презентация MTA (ProRoot MTA Dentsply Tilsa Dental Specialties). Эти силикантные цементы являются антибактериальными, биосовместимыми, имеют высокий pH и позволяют высвобождать биоактивные протеины дентинного матрикса. MTA представляет собой порошок, состоящий из гидрофобного трикальций силиката, трикальций алюмината, трикальций оксида и силиката оксида. Также эта смесь содержит небольшое количество других оксидов, что модифицирует ее химические и физические свойства. Добавление жидкости к порошку приводит к образованию коллоидного геля с pH 12,5 (что схоже с гидроксилом кальция), который отверждается до плотной субстанции в течение 3-4 часов. Существует гипотеза, что под воздействием тканевой жидкости трикальций оксид превращается в гидроксид кальция.
Материал обладает слабой растворимостью и слегка более рентгеноконтрастен, чем дентин. Так как MTA весьма слабо устойчив к компрессиям, его не стоит использовать в высокофункциональных зонах. Другой значительный недостаток – это долгое отверждение: несколько часов.
Подводя итог, можно сказать, что процедура лечения в два этапа достаточно часто важна и требует постановки временной пломбы. Непрямое покрытие пульпы лучше проводить в одно посещение. Любая одномоментная реставрация требует нанесения слоя модифицированного СИЦ. MTA — замечательный материал при раскрытии пульпы и эндодонтических манипуляциях. У материала хорошие изолирующие свойства, и некоторые исследования показали больший успех терапии, чем при использовании обычного гидроксида кальция.
Клинические случаи
Клинический случай 1
В клиническом случае представлен 30-летний пациент с большой кариозной полостью на первом нижнем моляре (Фото 1). Пациент отмечал чувствительность зуба к холодному, в остальном кариес протекал бессимптомно. Тест на холодное подтвердил слова пациента, болевой приступ длился около 30 секунд. Прицельный рентгеновский снимок показал близкое прилегание полости к пульпе зуба. Экскавация кариозного дентина продолжалась, пока дентинная стенка приблизилась к толщине в 1 мм (Фото 2).
Фото 1. Крупная кариозная полость с минимальными симптомами.
Фото 2: Проведено частичное удаление кариозного дентина. Мягкий, влажный, измененный в цвете дентин на дне полости оставлен.
Биодентин (Septodont) использован для постановки временной пломбы (Фото 3). Зуб оставлен для восстановления на 4 месяца. В течение этого периода зуб не беспокоил. Для подтверждения витальности пульпы вновь проведен тест на холод и выполнен прицельный рентгеновский снимок (Фото 4). Было принято решение восстановить зуб композитом как окончательная реставрация (Фото 5).
Фото 3: Биодентин (Septodont) — временная пломба.
Фото 4: Рентгенография временно запломбированного зуба. Оставшийся кариес хорошо заметен на снимке. На усмотрение стоматолога некоторое количество Биодентина может быть оставлено под постоянную реставрацию.
Фото 5: Окончательная реставрация зуба.
Обсуждение материала
Исходя из опыта автора, применение Биодентина является гораздо более удобным и эффективным по сравнению с MTA. Биодентин является биоактивным материалом для прямого и непрямого покрытия пульпы, а также в эндодонтической практике. Процесс изготовления биосиликатных материалов исключает металлическое загрязнение. Процесс отверждения наступает при увлажнении трикальций силиката, который затем образует кальций-силикатный гель и гидроксид кальция. При соединении этих веществ с фосфат ионами происходит образование преципитата, напоминающего гидроксиапатит. «В месте соединения дентина и материала Биодентин происходит увеличение карбонатных соединений, что свидетельствует о диффузии минералов из материала с созданием гибридной зоны». Биодентин препятствует микроподтеку схоже с модифицированным СИЦ и также имеет антибактериальный эффект.
Биодентин окончательно отверждается через 10-12 минут. Это намного быстрее, чем время отверждения MTA, однако биодентин к тому же проявляет более высокую компрессионную устойчивость. Таким образом, он может с легкостью применять как подходящая временная пломба. Производитель рекомендует использовать материал 2-шагово. На последующем приеме стоматолог формирует нужную ему полость и оставляет на дне слой Биодентина в качестве прокладки, сверху которой устанавливает постоянная реставрация.
Клинический случай 2
Нижний моляр на фото 6 имел дефект амальгамной пломбы с рецидивом кариеса. Пломба удалена, измененный дентин удален. На дно полости при помощи шприца тонким слоем наложена прокладка TheraCal LC (BISCO Dental Products) (Фото 7) и затем отверждена светом в течение 20 секунд. Полость протравлена (Фото 8), промыта, покрыта адгезивом, подсушена и отверждена (Фото 9), теперь зуб готов к постановке постоянной пломбы.
Фото 6: Глубокая экскавация дентина.
Фото 7: В качестве прокладки использован светоотверждаемый модифицированный кальций-силикатный материал TheraCal (BISCO Dental Products).
Фото 8 и 9: Кислотное протравливание и установка пломбы производится поверх прокладки.
Обсуждение материала
TheraCal LC — другой недавно представленный материал, суть которого состоит в объединении положительных свойств гидроксида кальция и модифицированных СИЦ.
Материал обладает сильными механическими характеристиками, низкой растворимостью и может быть отвержден слоем в 1 мм. TheraCal LC является одобренным стимулятором образования гидроксиапатита со способностью индуцировать синтез кристаллов, схоже с продуктами МТА.
Дентинная жидкость, поглощаемая TheraCal, производит высвобождение кальция и гидроксид ионов. Кальций необходим для быстрой стимуляции синтеза апатита, а щелочная среда обеспечивает необходимые условия для восстановления и заживления. TheraCal LC предназначен для использования в качестве изолирующей прокладки, надежно защищающей пульпу. При прямом покрытии пульпы важными аспектами успешного лечения является использование коффердама и контроля пульпарного кровотечения. Материал подходит специалистам, которые хотят облегчить использование обычных прокладок из гидроксида кальция, но, тем не менее, хотят применить плюсы более новых кальций силикатов. TheraCal LC позволяет производить непрямое покрытие пульпы одноэтапно.
Заключение
Сегодня стоматологу необходимо анализировать предыдущий опыт и клинические случаи для осуществления оптимального лечения пациента. На данный момент имеется значительное количество литературы, описывающей успешное непрямое покрытие пульпы. В то же самое время анализ информации позволяет сделать вывод, что прямое покрытие, особенно в зрелых зубах, не может обеспечить такой же успех без эндодонтической терапии. Также существуют ситуации, когда стоматологи предпочитают провести непрямое покрытие и затем осуществить повторный вход в полость для удаления остатков кариозных тканей.
Данная статья показывает, что пошаговая техника удаления дентина не всегда необходима. Новые кальций-силикатные цементы могут быть особенно полезными в таких случаях. Для общего принятия такой концепции, конечно же, необходимо продолжение клинических исследований. Также стоматологам следует знать, что в некоторых случаях материал, покрывающий пульпу, следует удалять не полностью и оставлять под постоянную реставрацию.
Автор: Robert E. Rada, DDS, MBA
Особенности применения
Среди всех видов лечебных прокладок стоматолог выбирает наиболее подходящую по способу применения и по характеристикам материала. Прокладка лечебная Лайф является базовой и располагается на поверхности толстым слоем, поэтому ее применяют преимущественно в виде основания для пломбировочных материалов.
Применение стоматологической прокладки Life направлено, прежде всего, на создание герметичного перекрытия между кариозной полостью и дентином. На саму пульпу оказывается лечебный эффект.
Толстый слой материала позволяет уменьшить количество пломбировочного материала, снизив нагрузку на пульпу, а также повысить качество проведенной реставрации зуба за счет повышения его возможностей при выполнении жевательной функции.
Как проходит наложение лечебной прокладки
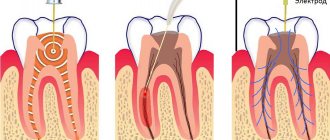
Первым этапом наложения лечебной прокладки является подготовка ротовой полости пациента. Проводится обезболивание, затем дефект препарируется, удаляются некротизированные ткани. После этого врач наносит прокладку, уплотняет ее. Прокладку смачивают дистиллированной водой.
Лечебная прокладка должна полностью покрыть кариозную плоскость и доходить до основания соединения эмали и дентина. Чтобы жевательная нагрузка не повредила прокладку, то ее слой должен быть не меньше 2 мм. При этом процесс наложение лечебной прокладки имеет два варианта:
- Прямое наложение (накладывается на обнаженную пульпу, служит для лечения острого пульпита);
- Непрямое наложение (используется для лечения кариеса, накладывается на тонкий слой дентина).
На прокладку устанавливается временная пломба, поскольку повязка из масляного или водного дентина сама по себе не может обеспечить долговременную изоляцию и защиту от воздействия раздражителей.
Через десять недель с помощью данных электроодонтодиагностики проверяется жизнеспособность пульпы, тестируются реакции на температурные раздражители, делается рентгеновский снимок (при необходимости). Временная пломба удаляется, прокладку заменяют и накладывают постоянную пломбу.
Показания
Стоматологи прибегают к установке лечебных прокладок не всегда. Основным показанием является лечение кариозных полостей при глубоком поражении тканей зуба с риском поражения пульпы.
Специалист может прибегнуть к укладке лечебной прокладки Лайф в случае:
- развития очагового пульпита;
- вскрытия пульпы при препарировании или случайного механического повреждения.
Реставрационные материалы могут стать причиной побочного эффекта, но сама лечебная прокладка никакого негативного воздействия не оказывает. Многократные исследования подтвердили, что материал, из которого изготавливают пасту Лайф, не имеет противопоказаний.
Виды лечебных прокладок
Современная стоматология предлагает следующие материалы для лечебных прокладок:
- Лайф (на основе гидроксида кальция);
- Дейкал (Самоотвердевающий, прочный материал, система «паста-катализатор», содержит 25% гидроксида кальция, совместим с любым пломбировочным материалом;
- Кальципульп (специальная паста, основой которой является гидроксид кальция, она полностью нейтрализует кислоты на дне полости, которые выделяются при затвердевании пломбы, применяется при глубоком кариесе, устраняет чувствительность зубов).
Опытный стоматолог подбирает прокладку в индивидуальном порядке для каждого пациента. Изучив размеры и формы полости, специалист выбирает между базовой или тонкослойной прокладкой. Базовые прокладки располагают толстым слоем. За счет такого слоя удается снизить объем реставрационных материалов и сформировать подушку, чтобы облегчить процесс жевания у пациента.
Если полость не требует изменения своей геометрии, то стоматологи используют тонкослойные лечебные прокладки. С их помощью также создается необходимую герметичность между реставрационным материалом и кариозной полостью.
Преимущества
Основным плюсом использования лечебной прокладки перед препарированием и выполнением реставрации, является защита пульпы от негативного внешнего воздействия.
Другие преимущества:
- обеспечение быстрого образования вторичного дентина;
- противовоспалительное действие;
- ускорение естественной регенерации;
- обезболивающий эффект;
- наркотизирующее действие;
- сохранение жизнеспособности пульпы;
- высокий показатель компрессии;
- устойчивость к нагрузкам и действию кислот;
- удобство использования благодаря пластичной консистенции;
- быстрый процесс затвердевания после нанесения.
Укладка прокладок снижает вероятность появления микрощелей и развития вторичного кариеса. Гидроксид кальция не оказывает влияния на полимеризацию композитных или акриловых реставрационных материалов.
Недостатки
Нужно отметить, что лечебные прокладки при всех своих плюсах и положительном воздействии на пульпу при воспалительных процессах имеют и достаточно серьёзные недостатки, которые при неправильном использовании материала способны приводить к ряду проблем:
- Лечебные прокладки не имеют такого свойства, как адгезия к дентину, что приводит к ослаблению сцепления пломбы с различными зубными тканями;
- Лечебные материалы прокладки постепенно рассасываются, растворяются, и это создаёт условия для дальнейшего инфицирования тканей;
- При попадании материалов лечебной прокладки на стенки образованной в процессе лечения полости становится причиной попадания в зуб микробов, что приведет к вторичному кариесу.
Именно поэтому использование лечебных прокладок при воспалении в зубах необходимо доверять только ответственному специалисту, который не допустит ошибок с гарантирует в итоге качество лечения и установки пломбы на зуб.
Подготовка
Квалифицированный стоматолог выполняет укладку прокладки Life только после предварительной подготовки больного зуба. Если приступить к процессу наложения материала без подготовки, то качество лечения будет низким, а риск негативных последствий высоким.
Подготовка включает:
- введение анестезии;
- препарирование пораженных тканей;
- удаление всей некротизированной ткани;
- просушивание полости.
Процедура является подготовительным этапом перед пломбированием зуба, но может быть проведена только после качественного лечения патологии и полного удаления тканей, пораженных кариесом.
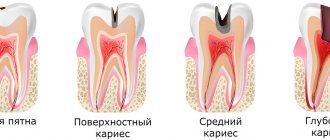
Виды глубокого кариеса
Существует несколько классификаций данного заболевания. Например, если глубокий кариес развивается в результате отсутствия лечения поверхностного или среднего кариеса, говорят о первичном процессе. Вторичный глубокий кариес образуется под установленной пломбой в ранее леченном зубе.
Кроме того, выделяют острую и хроническую фору заболевания. При остром глубоком кариесе пациенты часто отмечают болезненность зуба при различных видах воздействия на него. В своей практике с этой формой кариеса мы чаще всего сталкиваемся на внешне здоровых зубах, которые имеют «маленькую дырочку». При препарировании, оказывается, что под ней располагается широкая и глубокая кариозная полость. Такой случай глубокого кариеса представлен на фото
Хронический глубокий кариес чаще имеет бессимптомное течение из-за образования вторичного заместительного дентина. Он имеет более плотную структуру, чем нормальный, и предотвращает раздражение пульпы едой и напитками. Однако наличие симптомов не всегда свидетельствует о хроническом процессе. Например, если полость прикрыта эмалью, а вход в нее находится в труднодоступном месте, раздражители просто не могут достичь сосудисто-нервного пучка, поэтому и боли никакой нет. Однако если кусочек эмали отломается, или полость вскрыть на приеме у врача, симптоматика проявляет себя во всей красе.
Симптомы глубокого кариеса
Главным симптомом глубокого кариеса дентина является боль при воздействии на зуб холодной, горячей, острой или соленой пищей. Также дискомфорт возникает при механическом воздействии на кариозную полость кусочками пищи или другими предметами. Главное коварство этих симптомов заключается в том, что они длятся ровно столько, сколько действует раздражитель. И как только его устранить, боль прекращается. А если человека ничего не беспокоит, он может посчитать, что посещение врача необязательно. Процесс продолжает прогрессировать и в конце концов приводит к воспалению корневых каналов – пульпиту.