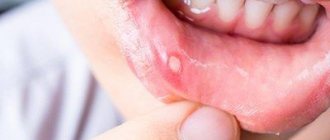
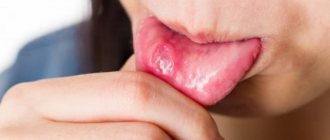
С заболеванием под названием «ангулярный стоматит» сталкиваются многие люди. Оно характеризуется образованием трещин в уголках рта, вызывающих неприятные ощущения при зевании и приеме пищи. Болезнь возникает в результате пагубного влияния стрептококков и дрожжеподобных грибков. И если при других разновидностях стоматита бактерии действуют внутри ротовой полости, то при ангулярном стоматите пораженной оказывается внешняя поверхность губ. Всплеск данного заболевания отмечается весной, когда организм человека испытывает нехватку витаминов, и его иммунная система находится не в лучшем состоянии.
Кроме того, среди факторов, влияющих на развитие и течение ангулярного стоматита, следует отметить:
- болезни желудка, кишечника, щитовидной железы, полости рта;
- длительный прием гормональных препаратов;
- наличие в организме стрептококка;
- неполноценное питание;
- злоупотребление курением и алкоголем.
У детей ангулярный стоматит также может возникнуть из-за некорректного прикуса: нижняя челюсть располагается неправильно, и слюна самопроизвольно стекает в уголки рта. По этого причине слизистая оболочка постоянно раздражается, что создает благоприятный микроклимат для развития инфекции.
Симптомы заеды в уголках рта
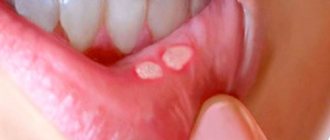
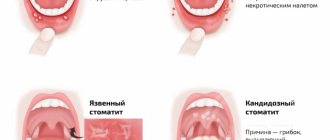
Клинические проявления и симптомы поражения зависят от многих факторов и стадий. Обычно оно начинается с покраснения кожи в уголках рта, шелушения, появления лопающихся пузырьков. Появляются участки эрозии на слизистой и коже уголка, которые покрываются корочкой, при разрыве которой могут образовываться трещины различной глубины.
В зонах воспаления ощущается постоянный зуд, появляется боль при открывании рта, боли при употреблении острой пищи. Особенно характерно, что резкая боль появляется утром, после сна, при первом открытии рта.
Но в некоторых редких случаях явные болевые симптомы выражены слабо, особенно у людей в пожилом возрасте, или у лиц, страдающих сахарным диабетом (при появлении заеды как следствия кандидозного стоматита).
Что такое стоматит
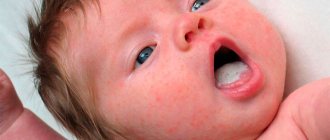
Стоматит может быть как самостоятельным заболеванием, включающим в себя несколько разновидностей, так и симптомом другой, более серьезной патологии. Все стоматиты характеризуются воспалением слизистой оболочки полости рта. Это довольно распространенная проблема, которая может возникать повторно и в некоторых случаях передаваться от заболевшего другим людям. Анализов на наличие стоматита не сдают, этот диагноз врач определяет, основываясь на данных осмотра и жалобах пациента. Мазок могут взять после, для определения возбудителя болезни. Сделав выводы, специалист даст рекомендации, как лечить стоматит.
Причины появления заеды в уголках рта
Для появления заеды причины (точнее – провоцирующие факторы) могут быть весьма разнообразными, хотя в конечном счете причиной является действие микроорганизмов (т.е. инфекций), вызывающих ограниченное воспалительное поражение участков кожи и слизистой.
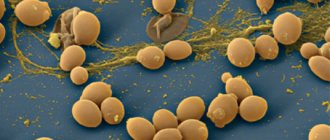
Бактериальные инфекции. Преимущественно стрептококками эпидермального вида или стафилококками.
Грибковые инфекции. Преимущественно грибами рода кандид, иногда на фоне кандидозного стоматита.
Вирусные инфекции. Преимущественно вирусом простого герпеса типа 1, но чаще на фоне герпетического стоматита в полости рта. Как непосредственная причина встречаются реже.
Уголки рта являются практически идеальным местом для скопления и размножения микроорганизмов, чему способствует постоянная влажность, наличие остаточных питательных веществ, относительная замкнутость пространства. Но для появления заеды в уголках рта необходимы провоцирующие факторы, которые условно можно классифицировать как внешние (например, механические, локально-аллергические и т.д.) и внутренние (заеда как проявление других заболеваний).
Сухость полости рта. Трещины в уголках рта может провоцировать излишняя сухость слизистой рта (ксеростомия).
Аллергические реакции. Например, на косметику, на компоненты шариковых ручек (если есть привычка держать ее кончик во рту). Но чаще – на никельсодержащие зубные протезы.
Другие внешние факторы. Как правило, способствуют бактериальному поражению в уголках рта. Использование грязных овощей и фруктов, регулярное облизывание уголков рта (что способствует локальному застою слюны), выдавливание кожных образований (типа прыщей) на губах, расчесывание этой области, переохлаждение всей лицевой области. К внешним факторам можно также отнести длительный прием некоторых медикаментов: антибиотиков, гормонотерапевтических препаратов, а также длительная повышенная температура тела.
Общие поражения слизистой полости рта. Воспаления слизистой оболочки полости рта различных типов могут приводить к появлению заеды в уголках рта.
Общие заболевания как провоцирующие факторы. Среди них: патологии обмена веществ (например, сахарный диабет), синдром Дауна (с повышенной предрасположенностью к инфекциям), болезнь Паркинсона (уголки рта постоянно влажные), различные виды анемии (в особенности – железодефицитная), иммунодефицитные состояния, патологии печени, гиповитаминозы (дефицит витамина В2, В12, В6 или В3), недостаток микроэлементов в организме (цинка), патологии желудочно-кишечного тракта.
От чего может быть стоматит
К воспалению слизистой может привести множество факторов: от банального механического повреждения до сбоев в организме, не относящихся к области работы стоматолога.
Приводят к возникновению стоматита следующие причины:
- пренебрежения рекомендациями по гигиене полости рта;
- ранение слизистой острыми краями зубов или пломб, протезами или другими предметами;
- болезни зубов — кариес, зубной камень и др.;
- аллергия — не только на пищу, но и на средства гигиены и даже на стоматологические материалы;
- различные заболевания — от вирусных до эндокринных, таких как сахарный диабет;
- некачественно выполненные протезы;
- протезы с истекшим сроком эксплуатации;
- нарушение обмена веществ или иммунитета;
- проблемы с микрофлорой в организме;
- прямое попадание на слизистую микроорганизмов-возбудителей;
- вредные привычки — курение, употребление крепкого алкоголя;
- реакция на некоторые медикаменты.
Слизистую оболочку повредить гораздо легче, чем кожу. Особенно во рту, где она всегда подвергается перепадам температуры, задевается зубами, протезами, брекетами и твердыми частицами пищи.
Причиной заболевания зубов в основном являются патогенные бактерии (к примеру, кариес вызывается стрептококком), которые наносят вред в том числе и деснам. А зубной камень — это затвердевший налет, в котором не только микробы, но и другие неблагоприятные компоненты. К тому же, если камень поддесневой, то слизистая страдает в первую очередь.
Аллергия во многих случаях обнаруживается внезапно. Пациент может не знать о ее наличии, так как спокойно употребляет любую пищу. Однако реакцию могут вызывать химические вещества в зубной пасте или ополаскивателе. Исследования показали негативное влияние на слизистую лаурилсульфата натрия, содержащегося в некоторых зубных пастах. Если проблема началась вскоре после восстановления или лечения зуба, то следует рассмотреть возможность ответа организма на материал пломбы или коронки.
Снижение иммунитета также может спровоцировать ухудшение состояния десен. А нарушение обмена веществ влияет не только на поступление микроэлементов в ткани организма (в том числе и в слизистую), но и на состав слюны, снижение защитных свойств которой делает полость рта уязвимой для бактерий. Приблизительно то же самое можно сказать о полезной микрофлоре: если она в порядке, то способствует подавлению работы вредоносных микроорганизмов, если она нарушена — микробы атакуют уязвимые места.
Причина стоматита у взрослых и детей может быть и явной — прямое попадание в рот большого количества патогенных бактерий. Попасть они могут с загрязненных поверхностей. Проще говоря, если ребенок постоянно тащит в рот разнообразные предметы — может возникнуть стоматит. Если взрослый пронес через года вредную привычку грызть ногти или ручки — это тоже может способствовать появлению воспаления.
Медикаменты могут по-разному воздействовать на организм, в частности влиять на те же иммунитет, микрофлору и на выработку слюны. Сухости во рту способствуют антигистаминные и гипотензивные препараты, антикоагулянты, нейролептики, спазмолитики и др. А низкий уровень выработки слюны провоцирует рост бактерий. Антибиотики и противоастматические средства могут привести к поражению полости рта грибком Candida. Вариантов может быть много, вплоть до влияния содержащегося в лекарстве сахара. Поэтому нередко стоматит появляется у взрослых в результате лечения совсем другой патологии.
Осложнения заеды на губах
На первой, начальной стадии поражаются поверхностные слои кожи слизистой и своевременное лечение заеды приводит к быстрому выздоровлению. Но при отсутствии лечения поражение переходит на глубокие слои кожи с образованием глубокой трещины в уголках губ и участием лимфатических капилляров. Поражение может распространяться на соседние участки кожи, образуются новые трещины, они объединяются в обширную рану, которая требует уже отдельного и специального лечения.
Лечение ангулярного стоматита у взрослых
Лечение ангулярного стоматита назначается с учетом причины его возникновения. Если имеет место грибковое поражение, применяются различные фунгицидные мази. При стрептококковой разновидности заболевания используются средства антибактериального воздействия. Нередко терапия проводится при помощи спиртовых растворов на основе дезинфицирующих и антисептических препаратов. Кроме того, при лечении ангулярного стоматита важная роль отводится повышению иммунитета, для чего врач прописывает прием витаминов и иммуностимуляторов.
Даже если симптомы быстро исчезли, лечение нужно продолжать — это поможет избежать рецидива. Полный курс, позволяющий избавиться от болезни, составляет обычно около десяти дней.
Что будет, если не лечить стоматит
Чтобы не возникал вопрос «Лечить или не лечить?», следует запомнить два факта о воспалительных процессах:
- Запущенное воспаление со временем переходит в хроническую стадию. Это значит, что проблемы со слизистой будут продолжаться в дальнейшем. Хроническое воспаление не только постоянно причиняет неудобство, но и способно трансформироваться в более серьезную проблему.
- Воспаление одного участка слизистой оболочки может переходить на другие. Таким образом, воспаление десен и внутренней поверхности губ может перейти на дыхательные пути и дальше.
Вот некоторые из возможных осложнений:
- хронический стоматит,
- болезни дыхательных органов (например, ларингит),
- пародонтит,
- расшатывание зубов (после пародонтита),
- рубцы на слизистой после заживления многочисленных язв,
- заболевания ЖКТ
- проблемы со зрением (при герпетической инфекции воспаление может подняться и туда).
Хейлит — симптомы и лечение
Губа состоит из трёх отделов: кожного, переходного (красной каймы губ) и слизистого. В глубине губ расположена круговая мышца рта, которая отвечает за их движения.
Кожный отдел схож с обычной кожей: здесь присутствуют волосы, потовые и сальные железы, ороговевающий эпителий. В ороговевающем эпителии образуются чешуйки, которые защищают нижележащие слои кожи. Со временем чешуйки отпадают и заменяются новыми.
Переходный отдел отличается от кожи: нет волос и потовых желёз, сальные железы остаются только в углах рта. Они выполняют защитную функцию, чтобы открытые участки губ не пересыхали. Ороговевающий эпителий постепенно переходит в неороговевающий, т. е. защитные чешуйки на нём не образуются.
Вслизистом отделе полностью исчезают сальные железы, эпителий становится неороговевающим и появляются мелкие слюнные железы.
Хейлит может сопровождается различными проявлениями: чешуйками, корками, трещинами, эритемой, пузырьками и эрозией.
Чешуйки при хейлите — это серебристые пластинки, которые образуются после после гибели и отторжения слоя поверхностных тканей. Ороговевающий эпителий можно увидеть только под увеличением, а чешуйки заметны сразу. Они могут появляться также на неороговевающем эпителии, если его клетки погибли.
Следующий патологический элемент — это корка. Она похожа на чешуйку, но образуется, если гибель поверхностных клеток осложняется воспалением. Из кровеносных сосудов выходит жидкость, содержащая иммунные клетки, чешуйки разбухают и превращаются в корки. Из-за того, что между клетками становится больше жидкости, увеличиваются прилежащие ткани. Они начинают сдавливать болевые рецепторы, и возникает боль.
Трещины — болезненные дефекты в виде прямых линий. Возникают, когда губы пересыхают и теряют эластичность. Могут появляться из-за вредных привычек, таких как курение и покусывание губ, а также при ожоге, физической и химической травме.
Трещины могут заживать и вновь появляться через некоторое время, зачастую на том же месте. Этот цикл может быть сезонным, например обостряться зимой из-за неблагоприятных погодных условий или ослабления иммунитета.
Эритема — это пятно красного цвета без чётких границ, чаще возникающее из-за аллергии. Обычно безболезненна, но иногда её чувствительность немного повышается.
Пузырёк — это небольшое образование над поверхностью кожи или слизистой. Внутри него находится жидкость — плазма крови с живыми и погибшими иммунными клетками и микроорганизмами, в более тяжёлых случаях её называют экссудатом, или гноем. Появлению жидкости часто предшествует инфекция, на которую реагируют иммунные клетки организма.
Эрозия — это розовое или красное образование, возникающее на месте крупного лопнувшего пузырька. При прикосновении она болезненна. Отличается от эритемы чётко выраженными границами и расположением ниже уровня кожи или слизистой, образует небольшую «ямку».
Общие симптомы стоматита
Главное проявление стоматита — воспаление слизистой, однако в зависимости от формы заболевания могут возникать дополнительно разные симптомы.
Выделяют 3 основных признака:
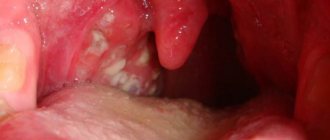
- Гиперемия и покраснение. Отек и нездоровый красный цвет свидетельствуют о начале патологического процесса. Если не начать при этой стадии стоматита немедленное лечение, то в дальнейшем могут появиться небольшие круглые язвы. Обычно они серого или белого цвета, с красной каемкой и пленкой.
- Выраженная болезненность и наличие язв. На этом этапе поверхность слизистой покрывается мелкими язвами. Они могут быть на внутренней стороне губ и щек и даже под языком. Пациент в это время испытывает боль, ему трудно принимать пищу.
- Температура и головная боль. Подъем температуры может колебаться в зависимости от степени воспаления. При обильном высыпании язв она становится высокой, а головная боль — более выраженной.
Стоматит следует лечить согласно рекомендациям стоматолога. Лучше всего обратиться к специалисту еще на стадии отека и покраснения, чтобы предотвратить дальнейшее развитие воспаления и появление язв. Однако не все вовремя придают значение при стоматите первым симптомам.
Как лечить стоматит
При любой форме стоматита начинать лечение следует с посещения врачебного кабинета. Стоматолог должен определить форму и степень тяжести заболевания, чтобы назначить подходящую терапию. Самолечение может не принести результата и тем усугубить ситуацию, позволяя болезни перейти в более тяжелую стадию.
Диагноз «стоматит» ставит врач после осмотра, а уже после этого он может назначить пациенту сдать мазок из полости рта для выяснения точной причины болезни. ПЦР-анализ биоматериала покажет наличие или отсутствие возбудителя, например грибка рода Candida или вируса герпеса. Если причина не в возбудителе, может потребоваться дополнительный визит к другому врачу. Так, при подозрении на аллергический стоматит пациента направят к аллергологу, а при подозрении на нарушение иммунитета или обмена веществ — к иммунологу или гастроэнтерологу.
Помимо установления причины заболевания, пациент получает рекомендации, как в его случае лечить стоматит, включающие в себя:
- ✔️ Приведение в норму гигиены полости рта и дальнейшую ее поддержку;
- ✔️ Обработку язв специальными средствами, в зависимости от диагноза — антисептическими, противовирусными или противогрибковыми;
- ✔️ Обезболивание с помощью анестетиков;
- ✔️ Применение средств, устраняющих воспаление и отек;
- ✔️ Соблюдение диеты для восстановления слизистой оболочки.
Хотя лечение стоматита производится препаратами, пациенту нужно придерживаться диеты для того, чтобы еда не наносила механических повреждений и без того воспаленной слизистой. Из рациона придется исключить твердую, кислую, острую и чересчур соленую пищу. Меню будет похоже на то, что прописывают при болезнях ЖКТ: отварные измельченные до состояния пюре продукты, жидкие каши и бульоны, кисломолочные продукты. Все теплой температуры, ничего горячего или холодного. Даже мягкий хлеб придется убрать, так как он может поцарапать раздраженные участки во рту. Для детей врач дает рекомендации в зависимости от их возраста.