Флюс — это бытовое, немедицинское название целой группы заболеваний, требующих неотложной, а в некоторых случаях и экстренной помощи. Одно из основных проявлений флюса — нарушение формы лица, связанное с осложнением в воспаленном зубе.
Основные группы заболеваний, которые принято называть флюсом: периодонтит, периостит, остеомиелит, абсцесс и флегмона, лимфаденит, одонтогенный синусит.
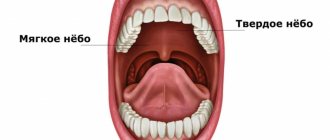
Периодонтит
— воспаление тканей верхушечной части зуба.
Периостит
– воспаление надкостницы в области зубов.
Остеомиелит
– воспаление кости челюсти, которое в обязательном порядке заканчивается некрозом (омертвением) пораженного участка кости.
Абсцесс
— это ограниченное гнойное воспаление жировой клетчатки.
Флегмона
— это разлитое гнойное воспаление жировой клетчатки.
Под кожей, под слизистой оболочкой, под и между мышцами расположена жировая клетчатка. При обострении одонтогенной инфекции гной распространяется под надкостницу, подмышечные и межмышечные пространства, вызывая воспалительные и отечно-инфильтративные изменения в мягких тканях лица и шеи.
Воспалительные заболевания челюстно-лицевой области (флюс, абсцесс, флегмона) и шеи по локализации разделяют на две основные группы. Первая — это абсцессы и флегмоны, располагающиеся у верхней челюсти. Вторая — это абсцессы и флегмоны, располагающиеся у нижней челюсти.
Лимфаденит
– воспаление лимфатического узла (группы лимфоузлов), прилежащих к одонтогенному (зубному) очагу инфекции. Одонтогенный синусит – это чаще воспаление верхнечелюстной (гайморовой) пазухи (гайморит), обусловленное анатомическими особенностями положения корней зубов верхней челюсти, вовлеченных в патологический процесс, при которых корни зубов или выстоят в просвет верхнечелюстной пазухи, или расположены близко ко дну верхнечелюстной пазухи. При этом возникает инфицирование слизистой верхнечелюстной пазухи с последующим развитием синусита.
Причины
Воспалительные (инфекционно-воспалительные) заболевания челюстно-лицевой области вызывают микробные микроорганизмы, которые обычно входят в состав нормальной микрофлоры полости рта. Микробными возбудителями являются стафилококки, стрептококки, энтерококки, диплококки, грамм-положительные и грамм-отрицательные палочки (кишечная, протейная и т.д.). Кроме того, при флюсе в очагах одонтогенной инфекции встречаются грибы, микоплазмы, трепонемы, простейшие из семейства трихомонад. По данным различных авторов, которые проводили анализ микробной флоры в очагах одонтогенной инфекции (флюс) микрофлора представлена монокультурой стафилококка (золотистого и эпидермального) или стрептококка группы D, F и G. Нередко выявляются и ассоциации вышеуказанных микроорганизмов.
Возникает вопрос, как непатогенные или условно патогенные микроорганизмы вызывают запуск инфекционно-воспалительного процесса (флюса). Для возникновения заболевания недостаточно наличия только непатогенных или патогенных микроорганизмов. Ответ на этот вопрос дает так называемый феномен Артюса-Сахарова. Согласно инфекционно-аллергической теории, сущность его сводится к следующему: под влиянием сывороточного чужеродного белка, который обладает антигенными свойствами, происходит выработка антител, которая приводит к сенсибилизации организма. Сенсибилизация организма – это приобретение организмом повышенной чувствительности к чужеродным веществам (белкам) – аллергенам. На таком фоне повторное введение белка в сосудистое русло вызывает образование комплексов антиген+антитело, которые фиксируются на мембранах сосудов и превращаются в клетки-мишени. Дальше повреждается клеточная мембрана, высвобождаются ферменты, выделяются медиаторы (от лат. mediator – посредник) воспаления. Это сопровождается активацией третьего тромбоцитарного фактора и может стать причиной внутрисосудистого свертывания крови, которое приводит к нарушению микроциркуляции и некрозу (омертвению) ткани. Эта иммунопатологическая реакция участвует и в одонтогенной инфекции, приводя к возникновению флюса. В роли антигена участвуют продукты жизнедеятельности микробов. Это объясняет, почему у многих пациентов в очаге воспаления обнаруживают непатогенные микроорганизмы.
Динамическое равновесие между очагом хронической одонтогенной инфекции и организмом обеспечивает соединительнотканная капсула, окружающая очаг. Она ограничивает проникновение микробов в прилежащие к очагу ткани и сосудистое русло, ограничивает действие факторов иммунитета на инфекционный очаг. Так же равновесие поддерживается тем, что часть продуктов жизнедеятельности микроорганизмов и распада тканей через канал корня зуба, свищ или периодонтальную щель выделяется из инфекционного очага в полость рта.
К нарушению равновесия может привести нарушение оттока экссудата из очага через канал корня зуба из-за попадания в кариозную полость пищевых масс или при пломбировании кариозной полости врачом-стоматологом. В инфекционном очаге повышается концентрация микробов, их токсинов, продуктов жизнедеятельности, которые проникают через соединительнотканную капсулу в окружающие ткани. Здесь может проявляться их прямое повреждающее действие на ткани, а при проникновении в сосудистое русло запускается механизм феномена Артюса-Сахарова. Клинически это проявляется обострением хронического очага одонтогенной инфекции и возникновением флюса.
Другой механизм нарушения равновесия между очагом хронической инфекции и организмом человека связан с повреждением самой соединительнотканной капсулы. Это может произойти при удалении зуба, при повышенной нагрузке на зуб во время разжевывания твердой пищи и т.д. Повреждение капсулы ведет к распространению микроорганизмов (их токсинов, продуктов жизнедеятельности) за пределы инфекционного очага, что в сенсибилизированном организме приводит к возникновению феномена Артюса-Сахарова. Таковы причины и основной механизм обострения одонтогенной инфекции, приводящей к развитию флюса.
Как вылечить гнойник на десне?
Лечение при данном заболевании должно включать в себя не только устранение воспаления, но и тех причин, которые его вызвали: пародонтита, периодонтита, зубного камня или налета, соматических заболеваний. Схема лечения во многом зависит от причин образования гнойника на десне и наличия сопутствующих болезней.
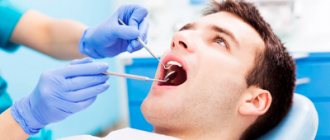
Первый этап лечения заключается в санации полости рта. Стоматолог проводит тщательный осмотр гнойника и вскрывает его хирургическим путем, чтобы обеспечить отток гноя (если гнойник на десне прорвался, эта процедура не требуется). Операция обычно проводится под местной анестезией. Полость очищают и обрабатывают дезинфицирующими препаратами. При возможности на этом этапе также проводят другие санационные процедуры: лечат кариес и пломбируют кариозные полости, удаляют зубной налет и камень, иногда проводят профессиональную чистку зубов. Это необходимо для того, чтобы устранить все источники заражения внутри ротовой полости, которые могут быть причиной повторного инфицирования и образования новых абсцессов.
В том случае, если источником инфекции послужил очаг воспаления в верхушке корня, может потребоваться дополнительное хирургическое лечение: удаление гранулемы или кисты, перепломбировка каналов или резекция (удаление) верхушки корня. В наиболее тяжелых случаях зуб, послуживший источником инфекции, удаляют. При наличии признаков пародонтита или пародонтоза пациента направляют на консультацию и лечение к специалисту узкого профиля — пародонтологу.
После вскрытия и обеззараживания пациенту чаще всего назначают прием антибиотиков и дезинфицирующие полоскания, чтобы предотвратить вторичное инфицирование и дать возможность полости затянуться. В схему лечения могут быть добавлены препараты, ускоряющие регенерацию тканей.
Лучшим способом избежать длительного и дорогостоящего лечения является принятие профилактических мер. Значительно снизить риск образования гнойников на деснах можно, выполняя регулярную чистку зубов с помощью щетки и зубной нити, используя дезинфицирующие растворы для полоскания. Необходимо проводить регулярные профилактические осмотры у стоматолога, а также самостоятельно следить за состоянием десен.
Надежным помощником в лечении воспаления десен станет ополаскиватель для полости рта АСЕПТА Active. Это уникальное средство содержит:
- Бензидамин, который оказывает противовоспалительное и местное обезболивающие действие, что может сопровождаться чувством онемения. Бензидамин абсорбируется через слизистые оболочки и проникает в воспаленные ткани. Снижает болевую чувствительность в очаге воспаления.
- Хлоргексидин, активный в отношении вегетативных форм грамотрицательных и грамположительных микроорганизмов, дрожжей, дерматофитов и липофильных вирусов.
Симптомы
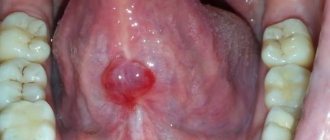
Основными проявлениями заболевания флюсом являются боли в области причинного зуба, появление припухлости в области мягких тканей лица. Если в начале заболевания припухлость выражена слабо, то по мере прогрессирования процесса припухлость увеличивается и может распространяться на область глаз, волосистую часть головы или на шею. По мере нарастания явлений флюса гной из-под надкостницы может распространяться по жировым пространствам ближе к коже — это проявляется тем, что кожа краснеет, становится плотной и горячей на ощупь. Дальше кожа в центре флюса размягчается, истончается и может появиться свищ с гнойным отделяемым. Болевые ощущения при этом могут несколько уменьшиться, что связано с уменьшением давления в полости флюса при формировании свищевого хода.
Помимо болевых ощущений, могут возникать такие симптомы, как ограничение открывания рта или невозможность открыть рот, боль при глотании. Если флюс расположен глубоко, припухлость лица может быть слабо выражена или не выражена вообще, а основными проявлениями будут ограничения открывания рта, боль в области флюса и боль при глотании.
Диагностика
Для диагностики флюса используют такие методы, как расспрос, осмотр, дополнительные методы исследования: рентгенография, ультразвуковое исследование, компьютерная томография, магнитно-резонансная томография, данные анализов крови, посева экссудата и др. Опытный челюстно-лицевой хирург, занимающийся лечением пациентов с флюсом, может на основании жалоб пациента и осмотра провести точную топическую диагностику заболевания (локализация гноя) и выбрать оптимальный хирургический доступ, обеспечивающий санацию гнойного очага и адекватное дренирование.
Лечение
Лечение флюса можно свести к крылатой фразе на латинском языке: «Ubi pus, ibi incision», что переводится как «Где гной, там разрез». Начинают лечение флюса с устранения причины, которая вызвала флюс. То есть с удаления причинного зуба. Далее приступают к дренированию (опорожнению) гнойного очага путем вскрытия (разреза) в области флюса. Опорожняют гнойник, промывают полость гнойника растворами антисептиков, устанавливают дренаж, по которому будет выделяться гной. Вне зависимости от вида флюса принцип лечения остаются один: вскрытие очага, дренирование.
В послеоперационном периоде проводят ежедневную антисептическую обработку (промывание ) растворами антисептиков. Имеется особенность в лечении данных заболеваний (флюс, периостит, флегмона и др.), которая заключается в том, что сразу после операции и до 1-2 суток отек лица (флюс) может увеличиваться. Это не нужно воспринимать как ухудшение течения заболевания. Дело в том, что любое оперативное вмешательство воспринимается организмом ка травма, и организм отвечает на это увеличением отека тканей в области травмы. Это может сопровождаться увеличением отека век, щеки и т.д. Болевые ощущения при этом уменьшаются и в дальнейшем идут на убыль по мере стихания острых воспалительных явлений. Как правило, после операции назначают антибактериальные препараты, антигистаминные средства и обезболивающие.
Если имеет место запущенный случай флюса, который сопровождается нарушением функции внешнего дыхания (пациент может задыхаться), то назначают гормональные препараты, и даже проводят операцию — трахеотомию. Операция заключается в выполнении разреза в области колец трахеи и установке трубки. По мере уменьшения отека верхних дыхательных путей (глотки, гортани), когда угроза асфиксии (удушья) миновала, трубку из трахеи удаляют, и пациент дышит через естественные дыхательные пути. Длительность назначения препаратов определяется лечащим врачом. Дренаж в ране периодически меняют, и при очищении раны удаляют. Время нахождения дренажа в ране также определяет лечащий врач, исходя из клинической картины течения заболевания. Дренаж может находиться в ране в среднем от 3 до 10 дней.
Если разрез по поводу флюса был произведен через слизистую полости рта, то в дальнейшем дополнительного ушивания раны не требуется. Рана в полости рта заживет самостоятельно (вторичным натяжением). Если разрезы были со стороны кожных покровов, то после стихания острых воспалительных процессов рана может быть зашита. После ушивания раны (а это может быть через 2-4 недели после операции) пациенту также назначают атибактериальные препараты и обезболивающие, рану дренируют.
При неадекватном лечении, а также в запущенных случаях флюса возможны такие осложнения, как удушье, проникновение инфекции в полость черепа, на оболочки головного мозга, на шею и в средостение (часть грудной полости, где расположены жизненно важные органы), проникновение в полость глазницы с поражением зрительного нерва и возникновение системной воспалительной реакции (сепсиса), которая ведет к полиорганной недостаточности и даже к летальному исходу.
Разрезы мягких тканей, которые применяются при хирургическом лечении флюса, должны обеспечивать полноценную санацию гнойного очага и адекватное дренирование. Хирургическое лечение не должно подменяться назначением сильных антибактериальных препаратов. Недопустимы выжидательная тактика, отсрочка в проведении операции, маленькие разрезы, не обеспечивающие адекватное дренирование гнойного очага. Нельзя забывать, что операция при гнойном процессе челюстно-лицевой области и шеи часто является операцией по спасению жизни пациента. Возникновение осложнений более вероятно, когда у пациента имеются сопутствующие хронические заболевания: сахарный диабет, ишемическая болезнь сердца, анемия, сахарный диабет и другие. Пожилой и старческий возраст также являются факторами, которые могут утяжелять течение данного заболевания.
Осложнения
При отсутствии своевременного и качественного лечения заболевание может стать причиной серьезных осложнений. Частым следствием нагноения при пародонтите является пародонтоз — заболевание, для которого характерно образование очень глубоких десневых карманов и распространение очагов инфекции и нагноения по всей десне. При длительном течении пародонтоз обычно приводит к расшатыванию зубов и к их потере. Кроме того, воспаление может привести к образованию флюса — крупного нарыва, из-за которого десна и щека раздуваются и утрачивают естественную форму. Для лечения флюса обычно требуется проведение хирургической операции.
Наличие в организме постоянного очага инфекции негативно сказывается на работе всех органов и систем, в частности — на работе иммунитета. Нарывы и другие хронические инфекционные болезни приводят к устойчивому снижению иммунного статуса, что создает благоприятные условия для развития целого спектра заболеваний.
Не следует забывать и о том, что в непосредственной близости от десен находятся мышцы и нервы лица. Так, например, образование крупного гнойника на десневой части верхней челюсти может привести к поражению тройничного нерва, который иннервирует носогубный треугольник. Резкая боль неврогенной природы, парезы и параличи лицевых мышц — редкие, но все же вероятные следствия десневых абсцессов.